Адреноблокатор для профилактики мигрени

В превентивной терапии мигрени применяются следующие группы препаратов: бета-блокаторы, блокаторы кальциевых каналов, антиагреганты, препараты антисеротонинового действия, ингибиторы МАО, антиконвульсанты.

Превентивное лечение мигрени должно базироваться на следующих принципах:
1) индивидуальность подбора препарата с учетом характера и течения мигрени, возраста и психологических особенностей больного, наличия сопутствующей патологии;
2) длительность лечения, прием препаратов с профилактической целью проводят в течение 4-6 месяцев (до года) при его эффективности. При рационально подобранной превентивной терапии исчезновение или уменьшение частоты и тяжести приступов головной боли наблюдается в течении 1-2 месяцев от начала.
При отсутствии какого-либо эффекта необходимо поменять препарат. Поиск индивидуально эффективного препарата является, как правило, длительным и требует настойчивости и врача, и больного.
Бета-адреноблокаторы против мигрени
Препаратами первой очереди выбора для превентивного лечения мигрени являются бета-адреноблокаторы. Среди них наиболее широкое применение получил пропранолол.
Пропранолол (анаприлин, индерал, обзидан). К его приемуществам относятся: высокая эффективность при простой и классической мигрени, хорошая переносимость, минимальные побочные реакции, возможность применения при ряде сопутствующих заболеваний (артериальная гипертензия, тиреотоксикоз, стенокардия).
Антимигренозное действие его объясняется влиянием на пиальные сосуды, имеющие бета-адренорецепторы. Пропранолол препятствует спазму этих сосудов. Он хорошо проникает через гематоэнцефалический барьер, накапливается в мозговой ткани и, таким образом, может блокировать центральные 5-ГТ3-серотониновые рецепторы.
Препарат также обладает четким психотропным (анксиолитическим) действием, и используется для купирования соматических тревожных атак.
Он противопоказан при хроническом обструктивном бронхите, хронических неспецифических заболеваниях легких, бронхиальной астме, сердечной недостаточности, блокадах сердца, синусовой брадикардии.
Обычно лечение начинают с минимальной дозы 40 мг/сут в 2-4 приема с постепенным повышением ее до 160-240 мг в сутки.
Многие авторы считают, что пропранолол является относительно безопасным препаратом с минимальными побочными эффектами, из которых возможна брадикардия и ортостатическая гипотония. Пациент должен знать об отсутствии у него учащения сердечных сокращений во время физической активности и воздерживаться от тяжелых нагрузок.
Продолжительность профилактического лечения пропранололом составляет 6-14 месяцев. Отмену препарата следует производить постепенно.
Помимо пропранолола можно использовать пролонгированные бета-адреноблокаторы -атенолол в дозе 100 мг/сут, метопролол — 200 мг/сут.
Бета-адреноблокаторы особенно показаны для превентивного лечения больных мигренью с сопутствующей артериальной гипертензией, симпато-адреналовыми кризами, паническими атаками (вегетативной мигрени).
Антисеротониновые препараты
Учитывая, что серотонин играет важную роль в патогенезе мигрени, в 1959 году F.Secureti предложил в качестве профилактического средства антисеротониновый препарат — метисергид, являющийся структурным аналогом алкалоидов спорыньи и конкурентным ингибитором серотониновых рецепторов гладких мышц.
В последующие десятилетия была доказана высокая (68-90 %) эффективность метисергида в превентивной терапии мигрени.
Препарат назначается перорально в дозе 4-6 мг/сут.
Противопоказаниями к его применению являются беременность, артериальная гипертензия, стенокардия, выраженный атеросклероз сосудов. Следует сказать, что метисергид дает разнообразные побочные эффекты (крампи, бессонница, тошнота, атаксия, головокружение, депрессия), что ограничивает его широкое использование в амбулаторной практике. Побочных реакций можно избежать, если лечение начать с дозы 1 мг и постепенно ее увеличивать в течение нескольких недель, а также постепенно отменять. При постоянном приеме метисергида в течение 4 месяцев и более возможно развитие субэндокардиального, перикардиального, плеврального и ретроперитонеального фиброза с последующей дисфункцией соответствующих органов, в частности, развитие обструкции мочеточников. В связи с этим необходимо через каждые 2 месяца прерывать лечение на месяц.
Всего рекомендуется 3 курса лечения, обязательно под контролем терапевта, проведением ЭКГ и пиелографии. В большинстве случаев фиброзная ткань рассасывается после отмены препарата.
Антисеротониновым препаратом с меньшими побочными эффектами является пизотифен (сандомигран). В случае непереносимости бета-адреноблокаторов, а также у пациентов с бронхиальной астмой, он может быть препаратом первой очереди выбора. Фармакологические и токсикологические исследования показали, что сандомигран обладает выраженным антисеротониновым и антигистаминным эффектом. Для успешной профилактики мигренозных приступов достаточным является прием препарата на ночь в дозе 1,5 мг. Пизотифен особенно эффективен в превентивном лечении классической мигрени. Продолжительность лечения составляет 4-6 месяцев.
Ципрогрептадин (периактин) имеет сходный с пизотифеном механизм действия. Назначается в дозе 4-16 мг/сут с постепенным нарастанием и постепенной отменой дозы. Благодаря хорошей переносимости и минимальным побочным эффектам имеет особое место в профилактике мигрени у детей. Длительность лечения 6-12 месяцев.
Диваскан — препарат, обладающий противосеротониновым, антигистаминным и противобрадикининовым действием. Рекомендуется для превентивной терапии мигрени в дозе 7,5 мг/сут в течение 4-6 месяцев. Побочные реакции подобны метисергиду, но менее выражены.
Препараты антисеротонинового действия являются препаратами выбора для лечения лиц молодого возраста без сопутствующей соматической патологии.
Препараты второй очереди
Препаратами второй очереди выбора являются антидепрессанты, антагонисты кальция, антиконвульсанты и нестероидные противовоспалительные средства.
Антидепрессанты
Амитриптилин (триптизол) — трициклический антидепрессант также оказывает влияние на метаболизм серотонина путем ингибирования захвата серотонина тромбоцитами и норадреналина нервными окончаниями. Профилактический эффект амитриптилина в отношении мигрени отмечается у 70 % больных. Лечение начинают с 25 мг препарата на ночь, постепенно (в течение недель) повышая его дозу до 75-100 мг на ночь. Терапевтическое действие начинается, как правило, через 2-3 недели. Побочные реакции (сонливость, вялость, сухость во рту), связанные с антихолинергическим действием, обычно возникают рано и исчезают в процессе лечения. Продолжительность лечения 6-12 месяцев. Так как этот препарат обладает седативным действием, он особенно показан пациентам при бессоннице или состоянии тревоги, а также при сочетании мигрени с головной болью напряжения.
Для профилактики частых и тяжелых мигренозных приступов целесообразно назначение комбинации пропранолола и амитриптилина.
Блокаторы кальциевых каналов
В последнее время блокаторы кальциевых каналов прочно утвердились в качестве средств для профилактики мигрени, особенно при сочетании ее с кластерной цефалгией. Данные препараты препятствуют проникновению ионов кальция через мембраны мышечных клеток сосудов, изменяя, тем самым, мышечное сокращение. Наиболее эффективными является нифедипин и флунаризин, которые оказывают действие преимущественно на сосуды мозга. Флунаризин используется в дозе 5 мг 2 раза в сутки в течение 4-6 месяцев. Эффективность его близка к таковой пизотифена. Побочными явлениями может быть тошнота, запоры, гипотония, брадикардия. Оправдано назначение антагонистов кальция у больных с сопутствующей артериальной гипертензией и тахикардией.
Антидиуретический гормон
В профилактике мигренозных приступов, особенно при сочетании их с головной болью мышечного напряжения, рекомендуется использовать нейропептид 8-аргинин-вазопрессин. Он модулирует интегративные надсегментарные функции мозга, оптимизирует нейромедиаторный обмен, ускоряет адаптационные процессы, улучшает память и сон, оказывает релаксирующее действие и снижает тонус поперечнополосатой мускулатуры. Препарат вводится интраназально капельно в суточной дозе 60-100 мкг в 2 приема (в 9 и в 14 часов) по следующей схеме: 4 дня — прием препарата, 4 дня — перерыв, 4 дня — прием препарата. Затем на протяжении 1-2 лет назначаются поддерживающие курсы 8-аргинин-вазопрессина, что в 2-3 раза уменьшает частоту приступов мигрени с одновременным снижением их интенсивности и продолжительности .
Антиагреганты
Применение антиагрегантов оправдано при классической и катамениальной формах мигрени. Успешно применяются препар’аты: аспирин в дозе 0,3-0,6 г/ сут; дипиридамол — 100-400 мг/сут в течение 4-6 месяцев. Исследование по изучению эффективности данных препаратов в профилактике мигрени показывают, что они способствуют уменьшению интенсивности и частоты мигренозных приступов.
НПВС
При катамениальной мигрени рекомендуется назначение индометацина в дозе 50-75 мг/сут за неделю до начала менструаций.
Антиконвульсанты
При наличии у больных мигренью пароксизмальных изменений на ЭЭГ наиболее эффективными средствами профилактического лечения будут антиконвульсанты (финлепсин, вальпроат натрия 0,6 г 2 раза в сутки) в течение 6-12 месяцев.
Ингибиторы МАО
При неэффективности перечисленных групп препаратов для профилактики приступов мигрени иногда применяются ингибиторы моноаминоксидазы — ниаламид, фенелзина сульфат, изокарбоксид. Однако, вследствие выраженных побочных эффектов их применение весьма ограничено.
Препараты, применяемые в превентивной терапии мигрени
| Препараты | Доза | Продолжительность применения |
| Бета-адреноблокаторы: | 6 — 12 | |
| месанаприллин | Постепенно увеличивают дозу до 160-240 мг/сутк | |
| иатенолол | 100 мг/сут | |
| Антисеротониновые препараты: | Три курса по 2 месяца, перерыв между курсами в 1 месяц | |
| метиссргид | Постепенно увеличивают дозу до 4 — 6 мг/сут | |
| пизотифен | 1,5 мг на ночь | |
| диваскан | 5 -7,5 мг/сут | |
| периактин | 4 — 16 мг/сут | |
| Антидепрессанты: | ||
| амитриптилин | Постепенно увеличиваютс 25 мг до 75-100 мг/суч | 6-12 мес |
| Блокаторы кальциевых каналов: | 4 — 6 | |
| месверапамил | Постепенно увеличивают дозу до 320 мг/сут | |
| флунаризин | 5-10 мг/сут | |
| Антиагреганты: | ||
| аспирин | 0,3-0,6 г/сут | 4 — 6 |
| месдипиридамол | 100-400 мг/сут | 4 — 6 |
| месиндометацин | 50-75 мг/сут | За неделю до менструаций |
| Ингибиторы МАО: | ||
| фенелзина сульф. | 15 мг по 3 р/с | 6 |
| месизокарбоксид | 10 мг по 3 р/с | 6 мес |
| Препараты различных групп: | ||
| вальпроат натрия | 600 мг 2 р/сут | 6 — 12 мес |
Источник
Цефалгии.net
Бета-адреноблокаторы являются наиболее широко используемым классом препаратов, который применяется для профилактического лечения мигрени. Назначение бета-адреноблокаторов в половине случаев эффективно снижают частоту приступов мигрени более чем на 50%.
| Название препарата | Суточная доза | Комментарии |
|---|---|---|
| Атенолол | 50-200 мг | Принимать за 1 или 2 раза в течение суток. Меньше побочных эффектов, чем у пропранолола. |
| Метопролол | 100-200 мг | Лекарственные формы короткого действия принимаются 2 раза в сутки. Формы с пролонгированным эффектом – 1 раз в день. |
| Надолол | 20-160 мг | Принимать 1 раз в день. Меньше побочных эффектов, чем у пропранолола. Длительный период полувыведения. |
| Пропранолол | 40-240 мг | Лекарственные формы короткого действия принимаются 2-3 раза в сутки. Формы с пролонгированным эффектом – 1 раз в день. У детей дозировка 1-2 мг на килограмм веса. |
| Тимолол | 20-60 мг | Принимать 2 раза в сутки. Короткий период полувыведения. |
Эффективность бета-адреноблокаторов
Многолетняя клиническая практика неизменно демонстрирует эффективность для профилактического лечения мигрени неселективного бета-адреноблокатора пропранолола и селективного бета-1-адреноблокатора метопролола. Атенолол, бисопролол, надолол и тимолол так же могут оказаться эффективными.
Бета-адреноблокаторы с симпатомиметическим действием, например, ацебутолол, альпренолол, окспренолол, пиндолол не эффективны для профилактики мигрени.
Клиническое исследование NINDS
В Американском Национальном институте неврологических расстройств и инсульта (NINDS) проведено клиническое исследование, в ходе которого сравнивалась эффективность профилактического лечения мигрени сочетанием пропранолола и топирамата и только топирамат. Это было рандомизированное двойное слепое плацебо контролируемое параллельное исследование.
Проверялась безопасность и эффективность сочетанного применения топирамата (до 100 мг в день) и пропранолола (до 240 мг в день) в сравнении с монотерапией топираматом (до 100 мг в день). Контрольная группа получала лечение плацебо.
Исследование было прекращено в сентябре 2010 года, когда промежуточный анализ результатов показал, что комбинация топирамата и пропранолола не имеет никаких дополнительных преимуществ перед монотерапией топираматом.
Противопоказания к применению бета-адреноблокаторов
Противопоказаниями к применению данной группы препаратов являются:
- бронхиальная астма;
- хроническая обструктивная болезнь легких;
- нарушения предсердно-желудочковой проводимости;
- болезнь Рейно;
- заболевания периферических сосудов;
- сахарный диабет тяжелой степени.
Нежелательные побочные эффекты бета-адреноблокаторов
К нежелательным побочным эффектам, которые могут появляться во время лечения бета-адреноблокаторами, относятся:
- вялость, сонливость, утомляемость;
- расстройства сна, ночные кошмары;
- депрессия, нарушения памяти, галлюцинации;
- расстройства со стороны желудочно-кишечного тракта;
- снижение выносливости при физической нагрузке;
- пониженное артериальное давление;
- брадикардия;
- эректильная дисфункция.
Есть данные, что при начале лечения бета-адреноблокаторами пациентов, у которых диагностирована мигрень с аурой, у них повышается риск развития инсульта. Несмотря на это, у бета-адреноблокаторов нет ни абсолютных, ни относительных противопоказаний к их назначению для профилактического лечения мигрени с аурой или без нее.
Новый взгляд на причины развития мигрени
Исследования, проведенные учеными из России и Норвегии, позволили пролить свет на механизм развития мигрени. В фокусе внимания экспертов оказались сбои в работе капилляров головного мозга.
Мигренозные приступы можно предотвратить с помощью эренумаба
Исследования международной группы ученых из нескольких европейских стран показали: эренумаб помогает предупредить приступы мигрени. Использование препарата с целью лечения пациентов с мигренью уже одобрено со стороны еврочиновников.
Лечение кетамином помогает при тяжелых формах мигрени
Лечение кетамином помогает облегчить течение мигрени, не поддающееся другим видам терапии.
Мигрень может быть обусловлена необходимостью жить в холодном климате
Ученые обнаружили комбинацию генов, которая отвечает за адаптацию организма к холодному климату и одновременно повышает риск развития мигрени. Наибольшее распространение она получила среди населения Северной Европы.
Источник
 Мигрень – заболевание, которое мучает пациентов не только во время приступа, но и в те дни, когда никакие симптомы не проявляются. Люди пребывают в состоянии постоянного беспокойства и ждут повторения болевых приступов.
Мигрень – заболевание, которое мучает пациентов не только во время приступа, но и в те дни, когда никакие симптомы не проявляются. Люди пребывают в состоянии постоянного беспокойства и ждут повторения болевых приступов.
Адекватная профилактика мигрени помогает им наладить нормальную жизнь и почувствовать себя более уверенно.
Чтобы подобрать эффективные способы предотвращения приступов, следует обратиться к специалисту, который на основании обследования не только даст рекомендации, но и в ходе лечения будет его корректировать.
Основа профилактики мигрени
 Для эффективной профилактики приступов мигрени главное – взаимное доверие и совместная работа врача и пациента.
Для эффективной профилактики приступов мигрени главное – взаимное доверие и совместная работа врача и пациента.
Для этого со стороны врача необходим тщательный опрос и обследование, а от пациента – ведение «дневника мигрени», где нужно скрупулезно записывать все обстоятельства, даже незначительные, сопровождающие приступ:
Полнота информации об индивидуальных особенностях болезни – залог успешного подбора наиболее эффективных способов лечения.
- что предшествовало головной боли: пища, напитки, лекарственные препараты;
- метеорологическая обстановка: которая может провоцировать приступ, ухудшать или улучшать состояние;
- женщинам делать пометки о менструациях, в какой день цикла возникают головные боли, когда проявляются сопутствующие симптомы: тошнота, раздражительность, бессонница.
Основные цели профилактики мигрени состоят в следующем:
- Уменьшить интенсивность, длительность и частоту появления приступов.
- Нормализовать состояние вегетативной нервной системы, чтобы увеличить восприимчивость организма к лечению острых состояний.
- Помочь пациенту адаптироваться к жизни, несмотря на наличие мигренозных приступов.
Виды профилактической помощи при мигрени
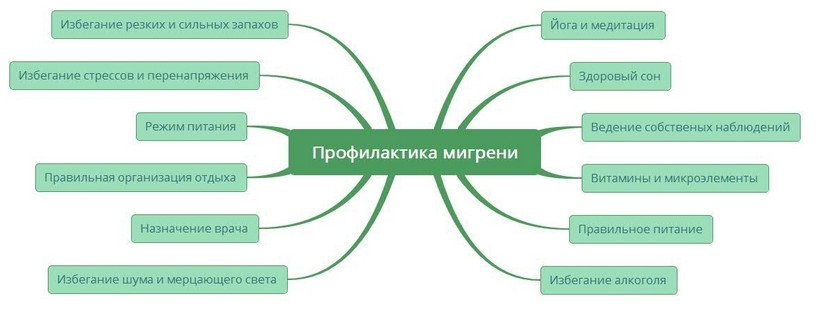
Коррекция или устранение факторов, запускающих мигрень, может оказаться эффективным способом избежать появления приступов.
Но чаще всего благоприятный эффект дает сочетание правильного образа жизни и методов не медикаментозного воздействия, направленных на укрепление здоровья сердечно-сосудистой и нервной системы.
Для профилактики мигрени предпочитают использовать методы не лекарственной терапии, а при ее недостаточной действенности или недоступности назначают медикаментозные препараты.
Устранение провоцирующих факторов
 Наиболее часто при мигрени приступы вызывают нарушения сна, употребление кофеиносодержащих напитков, алкоголя, неправильный режим приема пищи, неполноценное и вредное питание. Поэтому стоит для профилактики приступов мигрени изменить образ жизни:
Наиболее часто при мигрени приступы вызывают нарушения сна, употребление кофеиносодержащих напитков, алкоголя, неправильный режим приема пищи, неполноценное и вредное питание. Поэтому стоит для профилактики приступов мигрени изменить образ жизни:
- минимизировать дозы употребления кофеина с напитками, желательно пить не более двух стаканов кофе, колы, крепкого чая в день;
- отказаться от алкоголя или свести его количество в жизни к минимуму;
- наладить регулярное питание, включить в рацион здоровую пищу, витамины;
- ввести в режим дня регулярную физическую активность;
- полноценно высыпаться.
Не медикаментозные средства профилактики

Даже самые известные и разрекламированные методы нелекарственного воздействия могут оказаться неэффективными у больного мигренью.
Выбрать наиболее подходящее средство или лечебный комплекс поможет специалист с учетом индивидуальных проявлений болезни, наличия сопутствующей патологии, противопоказаний.
Зарекомендовали себя как профилактическое лечение мигрени
-
 физиотерапия;
физиотерапия;
- рефлексотерапия;
- мануальная терапия;
- массаж;
- психотерапия;
- методы использования биологической обратной связи (воздействия контрастных температур, электрических импульсов);
- поведенческая терапия – обучение аутотренингу, методам управления эмоциями, способам избегать конфликтов и стрессов.
Лекарственные средства для профилактики мигрени
Первое, что приходит в голову обычному человеку при мысли о том, как предотвратить приступ мигрени – выпить таблетку. Но такой подход не сможет обеспечить стойкий эффект.
Задача медикаментозной профилактики мигрени – обеспечить укрепление сосудистой и нервной системы в межприступный период, и значит, принимать лекарства придется регулярно и достаточно длительно.
Профилактику мигрени с помощью лекарств проводят в случае
-
 частых – по 2 раза в неделю, либо длительных – более двух суток приступов;
частых – по 2 раза в неделю, либо длительных – более двух суток приступов;
- снижения работоспособности и жизненного тонуса между приступами;
- лечение острых приступов проходит тяжело, имеются побочные эффекты и противопоказания;
- когда эффективность купирования острой боли снижена или пациент склонен к злоупотреблению анальгетиками в этот период;
- личного желания больного лечить мигрень профилактически медикаментами;
- наличия форм мигрени, которые могут провоцировать развитие инсульта: базилярной, гемиплегической мигрени, формы с удлиненной аурой,
- перенесенного ранее мигренозного статуса или мигренозного инсульта.
Группы препаратов, используемых при профилактике мигрени
-
 Бета-блокаторы.
Бета-блокаторы.
- Антагонисты кальция.
- Нестероидные противовоспалительные препараты.
- Антидепрессанты.
- Антиконвульсанты.
Начало медикаментозной профилактики обычно проводят с помощью небольшой дозы одного препарата. При недостаточной эффективности ее увеличивают, меняют или сочетают лекарство с другими средствами. Рекомендуют комбинировать
- антидепрессант и бета-блокатор (антиконвульсант, антисеротониновый препарат, антагонист кальция);
- антагонист кальция и антисеротониновое лекарство.
Профилактический прием медикаментов продолжают до полугода, затем стараются постепенно отменить их.
Сопутствующие мигрени заболевания и состояния вносят коррективы в лечение, так как имеют противопоказания к применению ряда препаратов. Мигрень лечат при
-
 беременности — не медикаментозными средствами, при острой необходимости выбирают лекарства, минимально токсичные для плода;
беременности — не медикаментозными средствами, при острой необходимости выбирают лекарства, минимально токсичные для плода;
- депрессии – трициклическими антидепрессантами, бета-блокаторы противопоказаны;
- бронхиальной астме, диабете, пролапсе митрального клапана — не применяя бета-блокаторы;
- эпилепсии — антиконвульсантами, исключив трициклические антидепрессанты;
- артериальной гипертензии – блокаторами кальциевых каналов, бета-блокаторами;
- болезни Рейно – блокаторами кальциевых каналов, исключив бета-блокаторы;
- заболеваниях почек – исключают НПВС, метисергид;
- ишемическом инсульте в прошлом – аспирином и НПВС.
Чтобы избежать ухудшения общего состояния и осложнений, употребление любого лекарственного средства, даже хорошо известного, должно быть согласовано с лечащим врачом.
Отдельные действенные средства профилактики
Вазобрал
 Хорошую эффективность показывают также комбинированные препараты. Например, в качестве профилактики мигрени хорошо помогает вазобрал.
Хорошую эффективность показывают также комбинированные препараты. Например, в качестве профилактики мигрени хорошо помогает вазобрал.
Это средство содержит алкалоид спорыньи и кофеин. Назначение этого средства приводит в норму тонус сосудов, благодаря блокированию альфа-рецепторов в гладких мышцах стенок артерий.
Вазобрал стимулирует допаминовые и серотониновые рецепторы ЦНС, препятствует сгущению крови, улучшает тканевые обменные процессы в мозге, обладает психостимулирующим и аналептическим действием.
Пророксан
Предупредить возникновение приступов поможет пророксан, который блокирует  альфа-рецепторы при передаче нервных импульсов, тем самым устраняя спазм сосудов.
альфа-рецепторы при передаче нервных импульсов, тем самым устраняя спазм сосудов.
Также снижает возбудимость диэнцефальных образований мозга, нормализует тонус симпатоадреналовой системы.
Ботокс
Относительно новый способ профилактики мигрени – уколы ботокса. Исследованиями доказано, что инъекция этого препарата не только ослабляет передачу болевых импульсов, но и блокирует выделение нервными окончаниями ряда веществ, вызывающих нейрогенное воспаление.
Эти вещества, попадая во внешнюю среду, вызывают застой крови в сосудах мозговых оболочек, что усиливает боли и другие неприятные ощущения при мигрени. Ученые свидетельствуют – ботулинотерапия значительно снижает частоту приступов у 72% пациентов.
Применяют ботокс от мигрени в случае частых приступов или при хронической форме заболевания. Специалист, проводящий лечебную манипуляцию, должен иметь необходимый сертификат на свою деятельность. Для лечения делают 10-20 уколов в области лба, бровей, висков, затылка и носа и шеи.Улучшение состояния происходит в первые месяц-два, а эффект длится около трех месяцев.

Лечение ботоксом имеет ряд преимуществ:
- снижается количество принимаемых медикаментов от головной боли,
- эффект урежения приступов позволяет людям, живущим далеко от столичных клиник, на долгий период избавиться от необходимости посещать поликлинику для медпомощи,
- при планировании беременности заблаговременное введение ботулотоксина может решить проблему поиска безопасных для плода анальгетиков на ранних сроках,
- отзывы применяющих препарат фиксируют приятный побочный эффект – исчезновение мимических морщин в зоне введения.
Спигелон
 Предупреждение приступов мигренозной боли можно проводить и с помощью гомеопатических средств. Наиболее известное – спигелон. В межприступный период его назначают по одной таблетке под язык для рассасывания три раза в день.
Предупреждение приступов мигренозной боли можно проводить и с помощью гомеопатических средств. Наиболее известное – спигелон. В межприступный период его назначают по одной таблетке под язык для рассасывания три раза в день.
Спигелон состоит из компонентов, оказывающих не только обезболивающее действие. Препарат успокаивает, снимает спазмы, помогает при бессоннице, раздражительности, депрессии и головокружении.
Применяют спигелон не только при мигрени, но и при любой головной боли. При обострении симптомов рекомендуют рассасывать по таблетке каждые 15 минут, продолжительностью не дольше двух часов. Противопоказан спигелон детям до трех лет, больным с непереносимостью лактозы, аллергическими реакциями на компоненты лекарства.
Гомеопатические препараты, и в частности, спигелон, в начале лечения может ухудшать общее состояние пациента. Временно прекратив прием таблеток, по нормализации симптомов, можно попробовать возобновить терапию. Если повторно появляется побочное действие, врач должен посоветовать замену.
Выводы
Доктор и пациент, решая проблему, как предотвратить мигрень, должны учитывать два главных параметра – чтобы назначаемый препарат или способ лечения были максимально эффективны и максимально безопасны для применения у конкретного больного.
Источник

