Боли в желудке кишечнике тошнота головокружение температура
Тошнота, головокружение, слабость и боль в животе могут иметь самые разные причины возникновения. Игнорирование симптомов может привести к серьезным последствиям. Необходимо определить причину недомогания и оценить общее состояние больного.
Если плохое самочувствие вызвано переутомлением, стрессом или изменением погоды можно обойтись лечением в домашних условиях. Врачебное вмешательство необходимо при подозрении на серьезные хронические или инфекционные заболевания. Также при стремительном ухудшении состояния больного.
Причины
В большинстве случаев эти симптомы являются признаками отравления, вирусных, инфекционных или хронических заболеваний. Также могут возникнуть по физиологическим причинам.
Отравление
Пищевые отравления наиболее распространены. Возникают из-за употребления некачественных или просроченных продуктов, несъедобных грибов, злоупотребления алкоголем, неправильного применения лекарств.
Отличительными чертами пищевого отравления являются:
- боль в животе, тяжесть;
- тошнота, рвота;
- расстройство желудка;
- сильная слабость;
- сонливость;
- чувство отвращения к еде;
- головокружение;
- высокая температура;
- озноб.
В большинстве случаев боль распространяется по всей брюшной полости. Характер зависит от степени отравления. Может быть как ноющей, давящей, так и острой, схваткообразной. Рези возникают при сильном отравлении. Необходимо вызвать скорую помощь, так как может понадобиться промывание желудка.
Отравление можно пресечь на начальной стадии. Если есть подозрение, что употребленный продукт был испорчен или появилось легкое недомогание, необходимо принять активированный уголь. Следует отказаться от пищи хотя бы на несколько часов.
Алкоголь
Алкогольное отравление имеет те же симптомы, что пищевое. Кроме этого, может возникнуть боль в правом подреберье, участиться сердцебиение, понизиться артериальное давление, повыситься потоотделение. Также проступают красные пятна на коже.
При наличии симптомов интоксикации нужно вызвать рвоту и начать принимать абсорбенты. Следует отказаться от приема пищи, употреблять большое количество воды, в особенности горячего чая. Если не становится лучше, обратиться за помощью к специалисту.
Грибы
Интоксикация грибами особенно опасна, поскольку может привести к летальному исходу. В тяжелых случаях наблюдаются судороги, нарушение координации движений, галлюцинации, потеря сознания.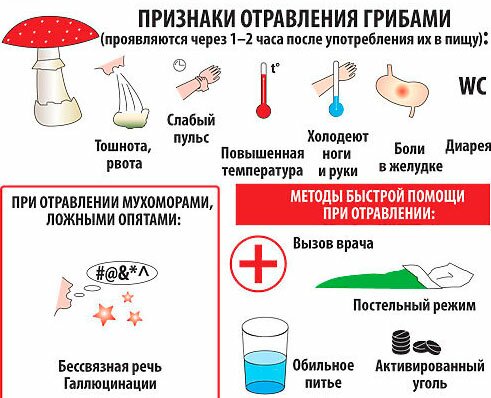
Лечение сложно проводить в домашних условиях, поэтому требуется госпитализация. Первая помощь заключается в приеме абсорбентов, промывании желудка. При отсутствии диареи необходимо выпить слабительное.
Медикаменты
Отравление лекарственными средствами происходит по множеству причин:
- применение не по назначению;
- передозировка;
- применение по истечении срока годности;
- неправильное хранение;
- плохое качество;
- несовместимость препаратов;
- попытка суицида;
- доступность для детей.
Наблюдается слабость, вялость, сонливость, общее недомогание, учащенное сердцебиение или пульс, отсутствие реакции на раздражители (боль, свет). Может произойти потеря сознания.
Взрослый человек должен выпить пять стаканов теплой воды. Дозировка для детей рассчитывается, исходя из возраста. На каждый год жизни приходится по 100 мл воды. Необходимо вызвать рвоту и промывать желудок, пока он не очистится. Также принять пять таблеток измельченного активированного угля, запивая водой.
Непищевые продукты
В эту группу входят красители, бытовая химия, чистящие, моющие средства, канцелярия, стройматериалы и многое другое. Многие из них являются токсичными.
Отравление наступает:
- при проглатывании;
- при вдыхании;
- при накапливании в организме;
- при попадании на слизистую.
К отличительным чертам недомогания относят:
- сильная и иногда давящая головная боль;
- кашель;
- одышка;
- нарушение сознания;
- обильное слюноотделение;
- слезоточивость;
- пена изо рта;
- временное нарушение или потеря зрения;
- нарушение сердечного ритма;
- затруднение дыхания;
- вялость;
- апатия.
Самостоятельно справиться с химическим отравлением сложно. Необходимо вызвать врача и проконсультироваться со специалистом насчет первой помощи. Нужно подробно описать состояние больного и все проявившиеся признаки. Также уточнить, что именно вызвало отравление.
Для облегчения симптомов необходимо пить много воды небольшими порциями. Рвоту вызывать запрещено. В рвотных массах могут содержаться химические вещества, способные вызвать ожог. Также они могут попасть в легкие.
При отравлении кислотой и щелочью запрещено делать промывание. Рвота может усилиться и препятствовать дыханию. Нужно выпить не более 600 мл воды. При отравлении кислотой воду разбавляют небольшим количеством соды, при интоксикации щелочью – лимонной или уксусной кислотой. Должен получиться 2-3% раствор. Принимать по столовой ложке через каждые пять минут.
Вирусные и инфекционные заболевания
Различаются по локализации боли, характеру болевого синдрома, симптомам и способам лечения.
Вирусный или кишечный грипп
Чаще всего возникает у детей и пожилых людей. У взрослых людей с хорошим иммунитетом может протекать без внешних признаков. При заболевании ребенка обязательно нужно вызвать педиатра. Он определит, нужна госпитализация или нет, назначит лечение.
Всего несколько путей передачи вируса:
- пищевой (немытые фрукты и овощи, молочные продукты низкого качества, сырая водопроводная вода, грязные руки и тому подобное);
- воздушно-капельный (разговор, чиханье, кашель и тому подобное);
- контактно-бытовой (места массового скопления людей).
Главными симптомами кишечного гриппа являются:
- боль в горле при глотании;
- тупая боль в шее и затылочной части;
- покраснение и воспаление горла;
- жидкий стул до 5-10 раз в день;
- небольшой насморк и кашель;
- периодическая резкая боль в желудке, особенно в верхней части;
- урчание;
- повышенная температура тела;
- покраснение оболочки глаз;
- тошнота, рвота;
- обезвоживание;
- слабость;
- недомогание;
- небольшое головокружение.
Основное лечение подразумевает прием препаратов, понижающих температуру и борющихся с расстройством желудка. Также нужно пропить активированный уголь или другие сорбенты.
На время придется отказаться от пищи, которая слабит, и придерживаться диеты. Категорически запрещено употреблять молочные и кисломолочные продукты. Они провоцируют рост болезнетворных организмов в кишечнике.
По завершении лечения нужно восстановить микрофлору кишечника с помощью пробиотических препаратов.
Менингит
Менингит – воспаление спинного и головного мозга. Достаточно опасное заболевание, при котором требуется срочная госпитализация. Лечение проводится исключительно в стационаре. Чаще всего бывает у детей.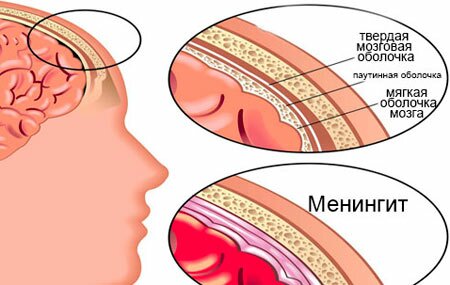
Способы передачи менингита:
- Самый распространенный способ – воздушно-капельный.
- Ребенок может приобрести микроорганизмы, провоцирующие менингит, от матери во время родов. Мать может быть просто переносчиком заболевания. Риску подвержены дети, которые рождаются при помощи хирургического вмешательства.
- Орально-фекальной передаче подвержены дети, пренебрегающие мытьем рук после туалета, прогулок, игры с животными.
- Передается через пищу и воду, зараженную грызунами.
- Через укусы насекомых, являющихся переносчиками.
Во время менингита наблюдается:
- повышение температуры;
- озноб;
- судороги
- головная боль;
- сыпь на коже или на задней стенке глотки;
- конъюнктивит;
- тошнота, рвота;
- потеря аппетита;
- непереносимость света, звуков;
- низкое артериальное давление;
- боль внизу живота;
- учащение пульса;
- жажда;
- галлюцинации;
- апатия;
- боль при постукивании по черепу;
- сложности со сгибанием головы и разгибанием согнутых ног.
В некоторых случаях за несколько дней до менингита начинается ОРВИ. Чаще всего у грудничков.
При появлении симптомов менингита срочно обратиться к врачу. Первую помощь оказывает специалист, исходя из начальных признаков. Лечением занимается врач-инфекционист и невропатолог.
Хронические заболевания
Тошнота, головокружение, слабость, боль в животе могут возникнуть на фоне хронических заболеваний почек, сердца, щитовидной железы, желудка.
Воспаление почек
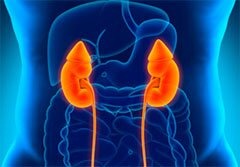 Симптомы проявляются в течение двух суток. Если почки застужены, наблюдается:
Симптомы проявляются в течение двух суток. Если почки застужены, наблюдается:
- боль в пояснице;
- тянущая боль внизу живота с левой стороны;
- нарушение мочеиспускания;
- кровь, песок, соли в моче;
- отечность конечностей;
- озноб;
- повышение температуры до 39-40 градусов;
- появление сыпи на коже.
Выделяют четыре причины заболевания:
- переохлаждение;
- инфекционные заболевания бактериального типа (грипп, скарлатина, ангина и другие);
- вирусы, проникающие в кровь (кишечная палочка, стафилококки и другие);
- прием большого количества медикаментов.
Необходимо сдать анализ мочи и начать принимать препараты, выписанные врачом. Как правило, назначают комплекс лекарств, включающий мочегонные средства и антибиотики.
Если не принять меры на начальной стадии, могут развиться такие заболевания, как пиелонефрит, пиелит, гломерулонефрит. В этом случае лечение будет более сложным и потребуется полное медицинское обследование для определения точного диагноза.
Гипотиреоз
Нарушение в работе щитовидной железы. Заключается в недостаточном выделении гормонов. Чаще всего встречается у женщин после 50 лет. Основными признаками являются тошнота, слабость, метеоризм, отеки конечностей, боль в животе, увеличение массы тела, снижение артериального давления, нарушение менструального цикла.
Диагностирует заболевание врач-эндокринолог. Проводятся лабораторные и инструментальные обследования. Лечение достаточно длительное, может занять от нескольких месяцев до нескольких лет. В некоторых случаях приходится принимать препараты пожизненно.
Язва желудка
Дефект на слизистой оболочке желудка. Больше всего подвержены мужчины в возрасте 20-50 лет. Болезнь сопровождается болевым синдромом, который обостряется в весенне-осенний период. Характер боли может быть любой. Болезненность чаще всего возникает в центре живота, области пупка, но может приходиться на верхнюю часть или на левое и правое подреберье.
Другими признаками заболевания являются изжога, тошнота и рвота, снижение аппетита, вздутие, ощущение тяжести, диарея, слабость, наличие крови в стуле. Диагноз ставится на основе анализа крови, гастроскопии и других обследований, назначенных врачом.
Необходимо комплексное лечение и строгая диета. Нельзя употреблять острые, соленые и жареные блюда, пряности, жирное мясо, копчености, консервы, хлебобулочные изделия, крепкий чай и кофе, газированные напитки.
Физиологические причины
Неприятные ощущения могут проявляться в период менструации. Если беспокоит острая боль, которая длится несколько дней, или тошнота, рвота, следует обратиться к врачу. Тянущие боли обычно длятся первые несколько дней менструального периода. Их можно облегчить в домашних условиях с помощью легкого массажа, грелки или теплого душа.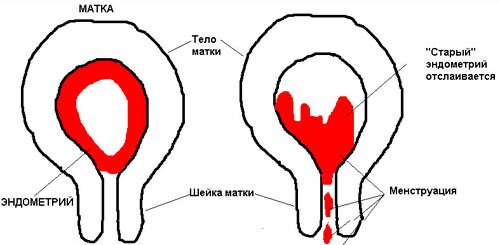
Тошнота, головокружение, слабость, тянущая боль в животе могут свидетельствовать о наступлении беременности. Однако острая боль может говорить о нарушениях. Следует незамедлительно обратиться к лечащему врачу-гинекологу, который следит за развитием беременности, или вызвать скорую помощь.
Первая помощь
Обязательно нужно вызвать врача при острых болях, сильной слабости, стремительном ухудшении состояния, подозрении на хронические и инфекционные заболевания. В остальных случаях можно попробовать справиться с симптомами самостоятельно. Однако нельзя игнорировать эти признаки. Нужно посетить врача, чтобы понять, чем было вызвано недомогание.
Снятие нагрузки, временный отказ от пищи, употребление воды, прием абсорбентов помогают облегчить состояние во время отравления и проблем с желудочно-кишечным трактом. В первую очередь стоит отказаться от раздражающих продуктов. Если улучшение не наступает или проявляются другие симптомы, нужно обратиться к специалисту.
Травяные чаи, отвары из ромашки, крапивы, мяты помогают уменьшить менструальные боли. Также можно принять теплый душ. Облегчит состояние постельный режим. Самой оптимальной считается поза эмбриона.
Не стоит пытаться самостоятельно установить диагноз и принимать лекарственные средства, в особенности антибиотики. Схожие симптомы могут быть у абсолютно разных заболеваний. Прием препаратов не по назначению может значительно ухудшить состояние или привести к более серьезным последствиям.
Заключение
Если отравление или общее недомогание можно определить в домашних условиях, то с хроническими и инфекционными заболеваниями все сложнее. Схожая симптоматика разных болезней делает самостоятельное лечение почти невозможным. Необходимы анализы и обследование всего организма или отдельных органов для точной установки диагноза, поскольку все эти признаки зачастую следствие, а не реальная причина заболевания.
Источник
Боль в эпигастральной области, которую обычно называют болью в желудке – реакция организма на различные негативные факторы внешнего и внутреннего характера. Заболевания органов ЖКТ, неправильное питание, пищевые отравления, аллергические реакции, низкое качество воды и пищи, плохая экология и стрессы — это основные причины, вызывающие дискомфорт и болевые ощущения в надчревной зоне.
Желудочная боль обычно ощущается как болезненность в области передней брюшной стенки выше линии пупка или в центре живота, а также в левом четвертом межреберном промежутке. В зависимости от причины появления, характер и интенсивность боли может быть различной: слабая, ноющая, давящая, распирающая, колющая, режущая, схваткообразная.
Сильная боль в животе, которая заставляет сгибать корпус и ложиться на бок – это тревожный симптом, который свидетельствует о патологии желудка. Если к тому же неприятные ощущения сопровождаются повышением температуры тела выше 38°С, то это должно стать поводом для незамедлительного обращения за медицинской помощью.
Основные причины
Боль в эпигастральной области может свидетельствовать, кроме заболеваний желудка, также о патологиях и функциональных нарушениях других органов ЖКТ. Например, острый панкреатит (воспаление поджелудочной железы), дуоденит (воспалительный процесс в тонком кишечнике), колит (воспаление слизистой оболочки толстого кишечника) и другие заболевания часто дают симптомы, похожие на боль в желудке. Но мы в рамках этой статьи рассмотрим заболевания только желудка, сопровождаемые высокой температурой.
Если у человека болит желудок и температура тела поднимается до субфебрильных (37-38°С), то это является признаком воспалительного процесса в организме. В медицине воспалительные заболевания желудка могут быть инфекционного и неинфекционного характера.
Инфекционные заболевания желудка
Инфекционные заболевания желудка вызывают различные возбудители – микроорганизмы, попадающие в желудок вместе с водой и пищей, а также через грязные руки и другие предметы, которые попадают в рот. Маленькие дети являются уязвимой категорией пациентов, имеющих повышенный риск инфицирования ЖКТ из-за того, что в силу особенностей развития они часто пробуют на вкус все предметы, поднимая их с земли.
Основные инфекционные заболевания желудка, которым подвержены все группы и слои населения, это:
- пищевые отравления;
- гастроэнтерит;
- сальмонеллез;
- стафилококковый пищевой токсикоз.
Пищевые отравления
 Данная категория заболеваний очень часто встречается в медицинской практике. Острое отравление возникает в результате употребления пищи, зараженной болезнетворными микроорганизмами и их продуктами жизнедеятельности – токсинами. Т.н. пищевая инфекция обычно наступает после употребления просроченных продуктов животного происхождения – мяса, рыбы, яиц, молочных продуктов, кондитерских изделий.
Данная категория заболеваний очень часто встречается в медицинской практике. Острое отравление возникает в результате употребления пищи, зараженной болезнетворными микроорганизмами и их продуктами жизнедеятельности – токсинами. Т.н. пищевая инфекция обычно наступает после употребления просроченных продуктов животного происхождения – мяса, рыбы, яиц, молочных продуктов, кондитерских изделий.
Клиническая картина пищевой инфекции имеет признаки интоксикации и острого гастроэнтерита:
- Резкая боль в желудке и температура от 38°С и выше.
- Тошнота.
- Рвота.
- Диарея.
Сопутствующими симптомами отравления, характерными для тяжёлой интоксикации, могут быть озноб и головная боль.
Пищевое отравление нельзя оставлять на самотек, необходимо обязательно обратиться к врачу!
Диагностируется пищевое отравление путем сбора подробного анамнеза. Врач проводит опрос, устанавливая причины отравления (что и когда съел/выпил больной, через какое ухудшилось самочувствие, появилась рвота, диарея и т.п.) Кожные покровы пациента осматриваются на предмет аллергических реакций. Проводится пальпация живота. Если больной ощущает болезненность в околопупочной и надчревной области во время пальпации, то это обычно является характерным для пищевого отравления. Для выявления возбудителя инфекции проводится исследование кала.
Первая помощь при пищевых инфекциях состоит в промывании желудка большим количеством теплой воды или солевого раствора, прием энтеросорбентов (активированного угля, Энтеросгеля, Смекты). Если наблюдается сильный понос, то для профилактики обезвоживания внутривенно вводится физраствор соли натрия.
Гастроэнтерит
Это инфекционное заболевание желудка и тонкого кишечника вирусной и бактериальной природы, еще называемого желудочным гриппом. Возбудителями выступают различные виды кишечных палочек (стафилококки, шигеллы, кампилобактерии) или вирусы — ротавирус, норовирус и аденовирус.
Типичная клиническая картина гастроэнтерита следующая:
- Острая сильная боль в животе;
- Рвота и понос;
- Отсутствие аппетита;
- Температура тела в пределах 38°С;
- Повышенная утомляемость;
- Мышечная слабость.
Нередко при гастроэнтерите болит голова, что свидетельствует об интоксикации организма продуктами жизнедеятельности кишечной палочки или вируса.
Кровяные включения в жидком стуле свидетельствуют о бактериальном характере заболевания. Инкубационный период между заражением и первыми симптомами обычно длится 12-72 часа. Бактериальная форма заболевания может наблюдаться в течение 2-3 недель. Вирусные инфекции обычно менее длительные: первые симптомы могут появиться через несколько часов, средняя продолжительность вирусного гастроэнтерита – 7 дней.
Заражение болезнетворными организмами обычно происходит алиментарным (фекально-оральным) путем передачи – при употреблении загрязненной пищи и воды, в которой содержатся частички фекалий или рвотных масс больных острой формой инфекции, а также через грязные руки и при несоблюдении правил гигиены при приготовлении пищи и напитков, в т.ч. если была использована зараженная водопроводная или речная вода.
Организм взрослых обычно более устойчив к острым кишечным инфекциям, тогда как детский организм в силу более слабого иммунитета очень подвержен вторжению ротавируса (до 70% всех случаев поноса у детей вызывает именно этот тип вируса).
Несмотря на то, что детский понос – достаточно частое и распространенное явление, родителям необходимо внимательно следить за состоянием организма ребенка. Если у ребенка болит живот при поносе, наблюдаются сильные и частые испражнения, имеются жалобы на головную боль, то родители должны обратиться за медицинской помощью, т.к. может потребоваться медицинская помощь по компенсации обезвоживания организма из-за сильной диареи. Восстановление нарушенного баланса жидкости происходит путем внутривенного введения физраствора (капельницы).
Диагностика гастроэнтерита проводится путем сбора анамнеза и анализа симптомов. Для выявления возбудителя (вируса или бактерии) проводятся лабораторные исследования рвотных и каловых масс, а также крови пациента.
При вирусной форме инфекции антибиотики никогда не назначаются, а при бактериальной — лишь в крайних случаях, т.к. обычно они способствуют рецидивам.
Острые формы вирусного и бактериального гастроэнтерита не требуют лечения, и заболевание проходит само в течение 3-8 дней. Но для этого надо соблюдать ряд несложных правил:
- пить много чистой воды или специальных электролитических смесей (напр, Регидрон) маленькими порциями для предотвращения обезвоживания;
- питаться дробно, есть лёгкую для желудка пищу;
- больше отдыхать.
Также для облегчения симптомов можно использовать противорвотные препараты (Лоперамид, Ондансетрон) и средства против диареи (активированный уголь и препараты, содержащие штаммы лактобактерий).
Если во время поноса болит желудок и наблюдается высокая температура, то противодиарейные препараты применять запрещается.
Сальмонеллез
 Это острая инфекция ЖКТ, вызываемая сальмонеллами, которые попадают в организм с зараженной пищей. Обычно штамм сальмонеллы находится на продуктах животного происхождения – мясе, яйцах (особенно часто), в молочных продуктах. В быту случаи сальмонеллеза чаще всего связывают с некачественной термической обработкой мясных и рыбных продуктов, яиц и молока.
Это острая инфекция ЖКТ, вызываемая сальмонеллами, которые попадают в организм с зараженной пищей. Обычно штамм сальмонеллы находится на продуктах животного происхождения – мясе, яйцах (особенно часто), в молочных продуктах. В быту случаи сальмонеллеза чаще всего связывают с некачественной термической обработкой мясных и рыбных продуктов, яиц и молока.
Желудочно-кишечная форма сальмонеллеза характеризуется следующими симптомами:
- Сильная боль в эпигастральной области.
- Обильная рвота.
- Жидкий стул с характерным зеленоватым оттенком.
- Повышенная температура тела (показатель высокий – от 38°С до 41°С).
- Мышечные боли.
- Наблюдаются слабость и головокружение, болит голова.
Диагностируется сальмонеллез на основе бактериологических и серологических лабораторных исследований крови, кала, мочи, рвотных масс, в котором обнаруживается сальмонелла. Дополнительным подтверждающим фактом будет обнаружение в крови антител при проведении реакции непрямой гемагглютинации.
Заболевание обычно длится от 3 до 8 суток. Лечение сальмонеллеза заключается в следующих важных мероприятиях:
- промывание желудка чистой теплой водой;
- частое питье;
- прием энтеросорбентов;
- щадящая диета.
Если наблюдается сильная боль в животе с температурой, то назначаются антибиотики. Для устранения болевого синдрома используются спазмолитики (Дротаверин). В качестве щадящей диеты используются жидкие и перетертые овощные супы, крупяные каши на воде, фруктовые кисели. Продукты животного происхождения должны быть исключены из рациона.
Период восстановления после выздоровления обычно длится около месяца, во время которого рекомендуется придерживаться здоровой диеты, исключить продукты повышенной жирности (сало, колбасы), алкоголь.
Стафилококковый пищевой токсикоз
Возбудителем этой инфекции является Staphylococcus aureus, который попадает в ЖКТ человека через зараженные продукты питания. Нередко стафилококк может переноситься людьми, которые часто контактируют с продуктами питания (повара, продавцы, работники мясокомбинатов и т.д.) Обычно заражение микроорганизмами происходит при употреблении кондитерских изделий с белковым или творожным кремом (пирожные, торты), соусов и заправок к салатам.
Характерными симптомами пищевого токсикоза, которые развиваются в результате отравления бактериальными энтеротоксинами, являются:
- тошнота и рвота;
- сильный понос;
- повышение температуры до 37-38°С.
Диагностика заболевания основывается на опросе пациента и сборе анамнеза. Проводится лабораторный анализ рвотных масс, в которых высевается стафилококк.
Лечение этого вида инфекции – симптоматическое, т.к. обычно заболевание проходит самостоятельно через 12-24 часа. Для облегчения симптомов назначаются противорвотные и противодиарейные препараты, показано воздержание от пищи и обильное питье. Антибактериальная терапия обычно не проводится.
Заболевания желудка неинфекционного характера
Патологии желудочно-кишечного тракта, при которых может подниматься температура, носят воспалительный характер. Наиболее распространенными причинами боли в животе и гипертермии являются гастриты и язвенная болезнь.
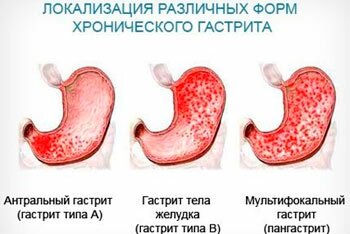
Гастрит
 Это распространенное заболевание желудка, причиной которого является воспаление слизистой органа. Чаще всего встречается катаральный гастрит, который возникает в результате перенесенных пищевых отравлений и инфекций, а также из-за неправильного питания. Нередко приступы гастрита провоцируют переедания, злоупотребление алкоголем, употребление в пищу жирных, острых, копченых продуктов. Стресс-факторы, нервное напряжение также часто рассматривается как одна из распространенных причин гастрита.
Это распространенное заболевание желудка, причиной которого является воспаление слизистой органа. Чаще всего встречается катаральный гастрит, который возникает в результате перенесенных пищевых отравлений и инфекций, а также из-за неправильного питания. Нередко приступы гастрита провоцируют переедания, злоупотребление алкоголем, употребление в пищу жирных, острых, копченых продуктов. Стресс-факторы, нервное напряжение также часто рассматривается как одна из распространенных причин гастрита.
Клиническая картина воспалительного процесса слизистой желудка такова:
- Боль в эпигастальной области.
- Тошнота, реже — рвота.
- Ощущение переполненности и распирания в желудке.
- Температура тела 37-38°С.
- Изжога, кислая отрыжка.
Во время приступов гастрита может сильно болеть в левом четвертом межреберье, часто возникает понос. Для этого заболевания также характерны т.н. «голодные боли», при которых человека даже тошнит при длительном отсутствии пищи в желудке. Температура может и не подняться при переходе заболевания в хроническую форму.
Точная диагностика заболевания основывается как на опросе больного и сборе анамнеза, так и на проведении фиброгастроскопического исследования (ФГС). Последнее заключается на взятии желудочного материала и исследования стенок пищевода, желудка и двенадцатиперстной кишки с помощью микрокамеры. В местах изъязвлений стенок делается забор эпителиальной ткани. Присутствие в ней бактерии helicobacter является основанием для диагностирования гастрита.
Лечение острого гастрита предполагает промывание желудка, а также строгое воздержание от пищи в течение суток в сочетании с обильным питьем простой чистой воды без газа. Если наблюдаются сильные боли и спазмы в животе, допускается прием спазмолитиков (Но-Шпа, Дротаверин). Через сутки после окончания приступов назначается щадящая диета, включающая теплые слизистые супы (лучше овощные или на курином бульоне), жидкие каши без масла, кисели на крахмале (не магазинные), желе. Крепкий кофе, сладкие газированные напитки, алкоголь следует исключить.
Для профилактики гастрита в дальнейшем рекомендуется коррекция пищевых привычек: переход на здоровые натуральные продукты, включение в рацион свежих фруктов и овощей, отказ от жареной, острой, копченой пищи, консервов и особенно фаст-фуда. Рекомендуется соблюдать режим питания, не допускать больших временных промежутков между приемами пищи, лучше перейти на дробное питание (небольшие порции пищи 4-5 раз в день каждые 3-4 часа).
Язва желудка
Язвенная болезнь – это дистрофический процесс, характеризующийся локальным поражением слизистой желудка в результате воздействия соляной кислоты. Провоцирующими факторами повышенной секреции соляной кислоты являются стрессы, неправильное питание, употребление в пищу некачественной еды, особенно т.н. мусорной еды – чипсов, сухариков и других сухих снеков. Также интенсивное выделение соляной кислоты, вызывающей язву, обуславливает злоупотребление алкоголем, крепким кофе, газированными напитками.
Часто заболевание носит хронический характер и может обостряться весной или осенью. Отсутствие лечения язвенной болезни опасно, т.к. при неблагоприятных факторах она может вызвать прободение стенки желудка.
Клиническая картина язвы:
- Боль в эпигастрии.
- Тошнота после приема пищи.
- Изжога, кислая отрыжка.
Боль в эпигастрии во время хронического течения язвы и в периоды обострения может быть разной. В первом случае чаще всего возникают т.н. ранние боли, которые возникают через час после приема пищи и длятся около двух часов. Характер боли тупой, распирающий и ноющий, сопровождающийся ощущением переполненности желудка. В периоды обострений боль усиливается, приобретает острый, режущий характер. Также во время обострения болезни может наблюдаться повышенная температура на уровне 37-38°С
Диагностика заболевания основывается на сборе анамнеза и субъективных симптомов у больного. Проводится оценка выраженности диспептических расстройств (тошноты, изжоги, потери аппетита). Врач проводит пальпацию живота больного, и на основании его ощущений ставит предварительный диагноз. Точные результаты диагностики, позволяющие обнаружить язву, могут быть получены только при рентгенологическом и трансэндоскопическом (введение микрокамер в полость желудка) исследованиях
Лечение язвы обычно консервативное: щадящая диета, легкие антибиотики для подавления Helicobacter Pylori (считается возбудителем этого заболевания), а также прием пантотеновой кислоты (витамина В5) для восстановления слизистой желудка. При правильном лечении и соблюдении диеты прогноз благоприятный.
Что делать, если заболел живот и поднялась температура?
Нужно и можно
Существует несколько основных правил первой помощи при боли в желудке, сопровождаемой высокой температурой тела. В зависимости от общей клинической картины, характерных симптомов нужно принять следующие меры:
- При сильной режущей, колющей, схваткообразной боли можно принять спазмолитики (Но-Шпа, Дротаверин, Спазмолгон).
- Хорошо помогает уменьшить боль холодный компресс на область желудка.
- Если наблюдается частый жидкий стул, то необходимо компенсировать потерю жидкости обильным питьем чистой негазированной воды (но не соков, компотов или сладкой «шипучки).
- Если есть рвота, лучше ограничиться в еде, не употреблять тяжелую пищу (мясные и молочные продукты, копчености, белый хлеб, бобовые).
Нельзя
- Если наблюдается высокая температура, особенно в сочетании с жидким стулом, то прикладывать горячую грелку к животу запрещается (это может усилить приток крови, который увеличит воспаление и болевой синдром).
- Обезболивающие и противовоспалительные средства (Аспирин, Анальгин, Ибупрофен) принимать нежелательно, т.к. содержащиеся в этих препаратах вещества могут усилить раздражение слизистой желудка.
При сильной рвоте необходимо следить за положением тела больного. Голова должна быть повернута набок, чтобы исключить попадание рвотных масс в дыхательные пути, т.к. это может стать причиной асфиксии (удушья) и смерти.
При появлении сильной боли в животе, которая не утихает, имеет нарастающий характер, необходимо как можно быстрее обратиться к врачу, чтобы избежать осложнений. Некоторые случаи кишечных инфекций дают осложнения на организм, поэтому лучше предупредить развитие заболевания. А ещё лучше стараться не допускать попадания инфекции. Для профилактики проблем с желудком и ЖКТ необходимо придерживаться основных правил здорового питания, а также гигиены рук и тела. Свежие фрукты и овощи нужно тщательно мыть в проточной воде. Мясо, рыбу, птицу и яйца необходимо подвергать тщательной термической обработке. Коровье молоко можно пить только в кипяченом или пастеризованном виде.
Источник


