Цервикогенная головная боль что

Цервикогенная головная боль (ЦГБ) — это синдром, возникающий у людей, имеющих патологию анатомических структур в области шеи. Это вторичное состояние, которое развивается на фоне первичных заболеваний. Постановка диагноза требует комплексного обследования пациента с применением компьютерной или магнитно-резонансной томографии, ангиографии и других методов. Лечение основывается на использовании лекарственных средств, лечебной гимнастики и других подходов.
Общая информация

Патологическое состояние впервые описано в 1983 г. Однако с тех пор не выявлены однозначные критерии для постановки диагноза. Под этим клиническим термином понимают болевой синдром, возникающий на фоне структурных и функциональных изменений в шейном отделе позвоночника.
Установить распространенность цервикогенной головной боли затруднительно. В зависимости от используемых критериев, заболеваемость меняется от 1 до 14% всех случаев болевых ощущений в области головы и шеи. Чаще болеют женщины.
Причины развития
Причины возникновения цервикогенной головной боли тесно связаны с состоянием шейного отдела позвоночного столба. У больных выявляются функциональные изменения или патологические процессы, влияющие на тригемино-цервикальную систему. Последняя представляет собой совокупность волокон и ядер тройничного нерва, а также верхних шейных спинальных нервов.
В медицине известно, что ЦГБ (код по МКБ-10 — М53.0) — это болевые ощущения, первично возникающие в любых структурах первых трех шейных сегментов. К ним относят мышцы (субокципитальная, задняя нижняя косая, грудино-ключично-сосцевидная, ременная и трапециевидная), связки, сосуды, суставные сочленения, нервные волокна, межпозвоночный диск и костные образования.
Патогенез заболевания имеет характерные особенности:
- всегда присутствуют провоцирующие факторы: длительное сохранение неудобной позы, резкие движения головой, напряжение мышц шеи;
- у больных выявляются признаки поражения позвоночного столба, суставных сочленений или мышц;
- боль связана с вовлечением в процесс большого затылочного нерва;
- усиление болевых ощущений возникает из-за перевозбуждения рецепторов в спазмированной мускулатуре.
Описанный патогенез может приводить к тому, что любые стимулы начинают восприниматься организмом как болезненные. Это усиливает неприятные симптомы заболевания.
Классификация и симптомы
Выделяют ряд особенностей симптоматики заболевания:
- Развитие симптомов связано с поражением позвоночника, суставных сочленений или мышечноскелетных образований. Важно отметить, что большое значение имеет не изменение структуры, а нарушение биомеханики. Например, нарушения походки и осанки, деформации позвоночного столба с перенапряжением отдельных мышечных групп и др.
- Наличие провоцирующих факторов в виде переохлаждения, неудобной позы, резких движений головой, длительного изометрического напряжения мышц или стресса.
- Ощущения имеют односторонний характер и часто сопровождаются головокружениями различной степени выраженности. Возможны нарушения слуха или зрения.
В зависимости от механизмов развития ЦГБ, можно выделить три ее типа: сосудистая, невралгическая и мышечная. Каждый из них имеет свои клинические особенности.
- Сосудистая
Выделяют вазомоторный, венозный и ишемический подтип. Основа развития — раздражение симпатического сплетения, расположенного около позвоночной артерии. В результате этого у пациента возникают различные симптомы: тошнота, рвота, головокружения, шум в ушах, мелькание мушек перед глазами и др. Болевые ощущения пульсирующие, «жгучие».
- Невралгическая
Возникает при вовлечении в патологический процесс большого затылочного нерва. Это происходит при его сдавлении в результате нарушения тонуса мышц или при иррадиации нервных импульсов из других нервных структур.
- Мышечная
Нарушение тонуса мышц в области задней поверхности шеи приводит к появлению болевых ощущений, которые переходят на голову.
Диагностические мероприятия
Международное общество головной боли в 2004 г. выделило диагностические критерии для постановки диагноза «Цервикогенная головная боль»:
- болевые ощущения исходят из источника в области шеи и ощущаются в зонах лица или головы;
- лабораторные, клинические и инструментальные подтверждения органических или функциональных нарушений шейного отдела позвоночного столба или мягких тканей шеи;
- блокада нервных структур шеи приводит к прекращению болевых ощущений, что подтверждает связь боли с патологией шейной области;
- лечение основной патологии приводит к исчезновению болевого синдрома в течение 3 месяцев.
В процессе обследования врач выявляет ограничение подвижности шейного отдела позвоночника. При проведении функциональных проб с активными движениями в шеи (сгибания и разгибания) приводит к усилению головной боли. Аналогичную реакцию выявляют при пальпации мест выхода большого затылочного нерва и триггерных точек на мышцах затылка.
Всем больным с симптомами цервикогенной головной боли проводят исследования для визуализации структур шейного отдела. К ним относят рентгенографию, компьютерную или магнитно-резонансную томографию. Указанные методы обладают низкой диагностической ценностью, однако позволяют исключить органические повреждения центральной нервной системы и опухолевые поражения. Важно помнить, что выявление остеохондроза или спондилеза не подтверждает диагноз ЦГБ, так как эти изменения выявляются у 45% здоровых людей.
Важный диагностический признак — исчезновение головной боли после проведения блокады структур шеи растворами анестетика при ультразвуковом или рентгенологическом контроле. Диагностическую блокаду проводят в область различных анатомических структур, в зависимости от особенностей болевого синдрома.
Лечащий врач в процессе диагностики обращает внимание на ряд симптомов, связанных с тяжелым органическим поражением структур в области шеи. К ним относят:
- сильная головная боль появилась внезапно;
- болевые ощущения постоянно прогрессируют в отсутствии какого-либо внешнего воздействия;
- при внешнем осмотре выявляется очаговая неврологическая симптоматика;
- головная боль возникла после черепно-мозговой травмы;
- головокружения и ухудшения зрения различной интенсивности;
- в анамнезе выявляются опухолевые заболевания, системные патологии, а также ВИЧ-инфекция;
- болевой синдром усиливается при кашле или натуживании.
При выявлении указанных симптомов назначаются дополнительные лабораторные и инструментальные методы для подтверждения основного заболевания.
Дифференциальная диагностика
Важно провести дифференциальный диагноз с мигренью, головной болью напряжения и тригеминальными вегетативными цефалгиями. В зависимости от результатов диагностики лечение отличается.
Головная боль напряжения — распространенное состояние, которое характеризуется двусторонними болевыми ощущениями. В отличие от этого, ЦГБ имеет одностороннюю локализацию. При тяжелом течении возможно приобретение двустороннего характера боли. ЦГБ имеет большую интенсивность и усиливается при движениях в шеи или надавливании на триггерные точки. В случае головной боли напряжения диагностические блокады с анестетиком не приводят к уменьшению выраженности симптомов патологии.
Мигрень от цервикогенной головной боли отличается следующими признаками:
- первые приступы возникают в детском или подростковом возрасте;
- болевой синдром носит пульсирующий или распирающий характер;
- во время сбора анамнеза у больного выявляются провоцирующие факторы в виде недостатка или избытка сна, голода, приема алкогольных напитков и др.;
- сон уменьшается интенсивность болевых ощущений;
- использование препаратов из группы триптанов облегчает состояние;
- в период беременности приступы головной боли отсутствуют;
- семейный анамнез по мигрени.
Тригеминальные вегетативные цефалгии характеризуются сопутствующим нарушением работы симпатической или парасимпатической нервной системы. На фоне болевых ощущений возникает одностороннее слезотечение, заложенность носа, повышенная потливость лица и др. При этом боль кратковременна и редко сохраняется дольше 3 часов.
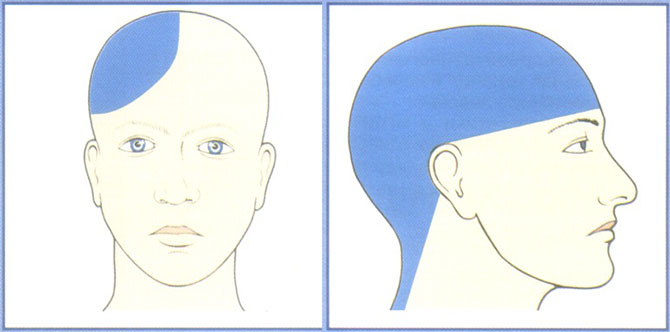 Участки локализации цервикогенной головной боли
Участки локализации цервикогенной головной боли
Статья по теме: Шейная мигрень
Лечение
Терапия цервикогенной головной боли комплексная. Используют лекарственные препараты, местные блокады с применением анестетиков, лечебный массаж и гимнастику, физиотерапевтические воздействия, инвазивные методы, психотерапию и т. д.
В медикаментозной терапии применяют лекарственные препараты различных фармакологических групп — простые анальгетики, нестероидные противовоспалительные средства (НПВС), миорелаксанты, антиконвульсанты и антидепрессанты. Они показывают эффективность при различных болевых синдромах, в том числе хронического характера.
Предпочтение отдают НПВС и простым анальгетикам. В клинических рекомендациях указывают на высокую эффективность нестероидных препаратов: Кеторола, Нимесулида, Диклофенака и др. Они могут использоваться при острых и хронических болевых ощущениях.
Препаратом выбора является Кеторолак, который показал хорошую эффективность в клинических исследованиях у больных с цервикогенной головной болью. Схема лечения — 90 мг внутримышечно или 20-40 мг внутрь на протяжении 5 суток. При необходимости продолжения терапии переходят на Нимесулид, используя его по 200 мг в сутки на протяжении 7-10 дней. Кеторолак отличается хорошей переносимостью и редко приводит к побочным реакциям со стороны желудочно-кишечного тракта и других внутренних органов. Применение наркотических анальгетиков не показано. Их широкое использование при ЦГБ может стать причиной возникновения головной боли на фоне отмены препаратов, а также привести к другим нежелательным побочным эффектам.
Триптаны и эрготамины, относящиеся к антимигренозным средствам, обладают низкой эффективностью. Исключение — сочетание мигренозных приступов с цервикогенной головной болью.
Также пациентам назначают центральные мышечные релаксанты (Баклофен, Тизанидин). Лекарственные средства нормализуют тонус мышц затылка и головы, уменьшая выраженность болевого синдрома. С аналогичной целью проводят введение ботулотоксина типа А в шейные и перикраниальные мышечные группы. Если терапия не приводит к значимому эффекту в первые две недели, назначают дополнительное обследование с целью подтверждения диагноза и уточнения причин развития ЦГБ.
При хроническом цервикогенном болевом синдроме к терапии добавляют антиконвульсанты и антидепрессанты. Среди последних предпочтение отдают ингибиторам обратного захвата серотонина и адреналина (Дулоксетин) и трициклическим антидепрессантам (Амитриптилин). Их длительное использование уменьшает выраженность дискомфорта и позволяет повысить уровень качества жизни. Селективные ингибиторы обратного захвата серотонина по типу Флуоксетина обладают низкой эффективностью.
Немедикаментозные подходы
Помимо лекарственных средств, пациентам показаны немедикаментозные методы лечения, в первую очередь лечебная гимнастика и мануальная терапия. Недавно проведенные клинические исследования показали, что в долгосрочной перспективе оба подхода обеспечивают значимое снижение болевых ощущений.
Многие больные с ЦГБ отказываются от физических упражнений, так как считают, что физическая нагрузка способна усилить симптоматику. Однако неврологи и врачи других специальностей считают, что гимнастика при цервикогенной головной боли является одним из первых методов терапии. Своевременное и правильное выполнение простых упражнений, направленных на мышцы шеи и спины, позволяет уменьшить интенсивность болевого синдрома. При этом упражнения выполняют под контролем специалиста, который обучает пациента правильной технике и подбирает комплекс лечебной гимнастики.
При хронической форме больному назначают индивидуальную психотерапию. Наибольшей эффективностью обладает когнитивно-поведенческое направление. Психотерапевт обучает пациента расслаблению мышц, а также позволяет улучшить качество жизни в долгосрочной перспективе.
Инвазивные методы терапии
Инвазивные подходы к лечению отличаются высокой эффективностью. К ним относят различные методы: блокады с анестетиками, радиочастотную денервацию, электростимуляцию и хирургические вмешательства.
Анестезирующие блокады — важная диагностическая и лечебная процедура. Положительный эффект от введения анестетиков позволяет полностью устранить болевой синдром и подтвердить диагноз цервикогенной головной боли. Введение лекарственных средств проводят в точки, соответствующие проекции нервных стволов, связанных с болевыми ощущениями. Внутрисуставные блокады облегчают состояние у 95% больных. Ряд специалистов использует введение глюкокортикостероидных гормонов, но эффективность данного подхода не доказана.
Радиочастотная денервация достоверно уменьшает интенсивность болевых ощущений у 70-80% пациентов в долгосрочной перспективе. Метод позволяет разрушить нервные волокна, стимуляция которых приводит к неприятным ощущениям. Целью для радиочастотной денервации являются фасеточные суставы в шейном отделе позвоночного столба, а также задние корешки 2 и 3 спинномозговых нервов. Следует отметить, что метод ограничен в использовании в связи с недоступностью специального оборудования во многих лечебных учреждениях.
Методы электростимуляции активно исследуются в клинической практике. Для использования у пациентов с ЦГБ показана чрескожная стимуляция большого затылочного нерва, эпидуральных оболочек и других нервных образований в области шейного отдела позвоночника. В качестве стимулирующего агента используют постоянный или переменный электрический ток, а также магнитное поле.
Хирургические операции проводят у отдельных пациентов, когда заболевание провоцирует сильные иррадиирующие боли в руке или сегментарные неврологические расстройства. Чаще всего это наблюдается у больных с травматическими повреждениями шейного отдела позвоночника. Оперативные вмешательства направлены на устранение сдавления нервов путем фораменэктомии, дискэктомии и др. При поражении суставов проводится спондилез, направленный на нормализацию положения суставных поверхностей относительно друг друга.
Выбор конкретного метода терапии зависит от причины возникновения цервикогенной головной боли, наличия сопутствующих заболеваний, а также особенностей клинической картины. Самолечение недопустимо, так как может стать причиной прогрессирования болезни или развития осложнений.
Прогноз и профилактика
Прогноз при своевременном обращении за медицинской помощью и начале лечения благоприятный. Комплексная терапия, направленная на устранение болевого синдрома и основного заболевания, позволяет предупредить прогрессирование ЦГБ и избавить пациента от хронической боли. Средняя продолжительность лечебных мероприятий при неосложненном течение болезни — 6-8 месяцев.
Если больной длительное время занимался самолечением или получал неправильную терапию, симптоматика усиливается, приводя к снижению уровня качества жизни.
Специфические профилактические мероприятия не разработаны. Для предупреждения развития цервикогенной головной боли врачи советуют придерживаться следующих рекомендаций:
- Нормализовать режим сна и бодрствования. Взрослому человеку рекомендуется спать не менее 8 часов.
- Обеспечить регулярные занятия спортом, адекватные по уровню физической подготовки. Предпочтение отдается низкоинтенсивной аэробной нагрузке (бег, езда на велосипеде, плавание) и гимнастике.
- Нормализовать рацион питания и исключить вредные привычки, в том числе курение и употребление спиртных напитков.
- Предупреждать получение травм позвоночника.
- Своевременно лечить имеющиеся заболевания опорно-двигательного аппарата и внутренних органов. При наличии сколиоза и других нарушений заниматься лечебным массажем, гимнастикой и соблюдать назначения лечащего врача.
Возникновение острой или хронической головной боли — показание для обращения за медицинской помощью.
Читайте также: Головная боль в области лба
Источник

Понятие цервикогенные головные боли (ЦГБ) — это комплекс не специфической симптоматики вызванной патологиями шейного отдела.
Появилось в медицине после опубликования в 1983 году исследований норвежского невролога Оттара Съяастада, описавшего несколько случаев с одинаковой болевой симптоматикой и объединившего их в одно заболевание.
Интерес к этой патологии становится понятным, если знать, что от четверти до трети всех случаев обращения за помощью к неврологам вызваны головной болью. Каждый двадцатый житель развитых стран страдает от подобной хронической боли.
Появление головной боли при различных заболеваниях шейного отдела — давно известное врачам явление. У всех на слуху распространенный диагноз «шейный остеохондроз», с которым традиционно связывают многие случаи хронической боли.
Можно считать диагноз, введенный тридцать с лишним лет назад О. Съяастадом, уточнением и заменой прежнего — неопределенного и расплывчатого по своей формулировке. Но согласованное мнение врачебного сообщества формируется очень медленно. Употребление нового диагноза многими специалистами считается спорным.
Цервикогенные головные боли — симптомы
Появлению ЦГБ обычно предстоит нахождение головы и шеи в длительном функционально невыгодном, вынужденном положении с переразгибанием или поворотом. К этому предрасполагающему фактору добавляются и другие — неловкое резкое движение, переохлаждение, сон в неудобном положении.
Объединяющими отличительными признаками цервикогенных болей являются:
- возникновение (или прекращение) приступа после движения шеи;
- усиление (или уменьшение) интенсивности боли при нажатии на определенные точки на поверхности шейных мышц;
- выраженный приступообразный характер (внезапное одномоментное возникновение с резким усилением);
- слабый эффект от применения анальгетиков и неспецифических противовоспалительных препаратов;
- сохранение постоянной слабовыраженной боли в межприступный период.
Этим немногим характерным симптомам, всегда сопутствует значительное количество самых разных внешних проявлений, способных имитировать картину многих заболеваний, сопровождающихся болью в голове.
Именно «поведение хамелеона», присущее симптоматике этого заболевания, и создает затруднения при диагностике.
Характер головной боли
Головная боль, происходящая из шеи, имеет более выраженную интенсивность в передней части головы, чем в затылке. Чаще характер боли имеет умеренную или среднюю интенсивность. Нестерпимой, — боль бывает крайне редко. Так же редко она бывает пульсирующей.
 Длительность приступа болей очень вариативна.
Длительность приступа болей очень вариативна.
Гораздо более часто продолжительность измеряется часами, но бывают и варианты, когда счет идет на недели.
Особенностью характера цервикогенных болей является большое количество клинических вариантов.
Приступ может быть похожим по проявлениям на боли, являющиеся типичными для различных заболеваний.
Цервикогенные головные боли могут имитировать приступ мигрени, боль при артериальной гипертензии, сосудистые головные боли. Они могут быть как односторонними, так и двусторонними, сопровождаться тошнотой и головокружением, свето- и звукобоязнью, слезотечением.
При ЦГБ отличительной чертой характера болей является отсутствие стойкой стандартной картины проявлений и большое число вариантов.
Диагностика заболевания
Основные диагностические признаки цервикогенных головных болей были сформулированы еще в 1990 году в работах О. Съяастада и его последователей.
| Основные группы диагностических критериев | Что выявляется |
| Наличие признаков патологии шеи | 1. Боль вызывается движением либо спровоцирована неудобной позой. 2. Боль появилась после раздражения шейной области с одноименной стороны. 3. Ограничение подвижности шеи. 4. Распространение боли на плечо, руку с той же стороны. |
| Характер болевого приступа | 1. Односторонняя (или с выраженным преобладанием с одной стороны). 2. Средней силы, постоянного характера, без пульсации, без смены стороны. 3. Сосредоточена в переднем отделе головы, но исходит из шеи. 4. Длительность и непрерывность. 5.Частые возникновения повторных приступов (хронизация). |
| Результат проведения обезболивающей блокады | Положительный |
| Результат приема индометацина | Частичный или отсутствует |
| Результат приема эрготамина | Частичный или отсутствует |
К дополнительным диагностическим признакам, можно отнести женский пол (преобладают среди страдающих ЦГБ) и имевшуюся ранее в жизни больного травму шеи (особенно, когда повреждение было достаточно тяжелым).
Ряд специалистов считает, что для достоверности цервикогенного характера болей необходимо рентгенологическое и лабораторное подтверждение нарушения состояния шейного отдела. Дополнительным клиническим признаком иногда считают также исчезновение боли на срок не менее трех месяцев после проведенного лечения.
Причины появления
Почему же изменения, происходящие в области шейного отдела позвоночника, вызывают боль в голове? Причина этого лежит в анатомическом строении организма, точнее — в особенностях организации нервной системы.
 Головная боль возникает при раздражении специально существующих образований — болевых рецепторов, находящихся в определенных участках мозговой оболочки, тканях черепа, сосудах мозга.
Головная боль возникает при раздражении специально существующих образований — болевых рецепторов, находящихся в определенных участках мозговой оболочки, тканях черепа, сосудах мозга.
Сам механизм передачи раздражения основывается на сложнейшей системе биохимических реакций клеточного уровня.
Для максимального упрощения понимания процесса возникновения цервикогенной боли, можно сравнить его с принципом действия всем ныне знакомой сотовой системы связи.
Сигнал источника принимается многими антеннами, а передается адресату посредством той, где условия приема лучше.
Кстати, феномен локализации боли вдалеке от места повреждения — отнюдь, не редкое явление. Достаточно вспомнить хотя бы боли в руке или животе при инфаркте миокарда.
Наука до сих пор окончательно не установила досконально весь процесс образования и прохождения нервного сигнала. Но известно, что его распространение может происходить через добавочные нейроны из области иннервации одного нервного ствола в другой.
Цервикогенная боль — вторичная головная боль, локализованная на удалении от истинного источника раздражения, который возникает в связи с разнообразной патологией шеи. Таким образом, любые процессы в области шеи способны проявляться головной болью.
В то же время значительная часть выявляемых патологий этой области не вызывает никакой головной боли. Это приводит к выводу, что повреждение структур шеи — обязательное, но не единственное условие для появления цервикогенной боли и, очевидно, должно сочетаться с какой-то индивидуальной предрасположенностью (врожденной или приобретенной).
Причиной возникновения ЦГБ служит сочетание индивидуальной предрасположенности с поражением структур шеи.
Лечение
Нормативные рекомендации для лечения ЦГБ до настоящего времени не выработаны.
Устойчивым общепринятым мнением является обязательность применения анальгетиков только как препаратов второго ряда, дополняющих устранение основной причины — поражения в шейном отделе.
В наборе методов, применяемых при терапии цервикогенной головной боли, имеются как хирургические, так и консервативные.
При этом предпочтение отдается комбинированному сочетанию лекарственной терапии с методиками лечебной физкультуры, массажа, мягкого мануального воздействия и психотерапевтической коррекции.
 Обезболивающих препаратов существует масса. Но не все в равной степени эффективны против головной боли. Помогает ли Найз от головной боли — тема следующей статьи.
Обезболивающих препаратов существует масса. Но не все в равной степени эффективны против головной боли. Помогает ли Найз от головной боли — тема следующей статьи.
Что делать, если головная боль застала врасплох, а под рукой нет таблеток? Домашние рецепты от головной боли вы найдете в следующем материале.
Видео на тему
Источник


