Что провоцирует глазную мигрень

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 декабря 2018;
проверки требуют 4 правки.
Мерцательная скотома, или глазная мигрень,[1] распространённый тип ауры предшествующей мигрени был впервые описан в XIX веке врачом Хьюбертом Эйри (1838-1903). Она может как предварять мигрень, так и появляться как самостоятельный симптом (без головной боли). Её часто путают с ретинальной мигренью, которая сопровождается нарушением зрения или даже временной слепотой на один глаз.
Признаки и симптомы[править | править код]
Представление автором мерцательной скотомы со сдвоенной дугой.
Мерцательная скотома может протекать по-разному, но обычно она начинается с дрожащего пятнышка света рядом с центром поля зрения, которое мешает зрению в своей области. Поражённая область мерцает, но не темнеет. Постепенно она расширяется за пределы первоначального пятнышка. Вне растущих границ скотомы зрение остаётся нормальным, в области скотомы объекты растворяются как в слепом пятне, то есть объекты лучше видны, если смотреть на них непрямым взглядом на ранних этапах развития скотомы, когда пятнышко ещё в центре или близко к нему. Скотома может как расшириться, закрывая целую половину поля зрения, так и быть двухсторонней. Она также может появиться как самостоятельный симптом без головной боли при ацефалгической мигрени.
После расширения поля скотомы, некоторые люди видят только яркую мерцающую зону, перекрывающую нормальное зрения, в то время как другие видят различные узоры. Некоторые описывают её как одну или несколько дуг белого или цветного мигающего света. Дуга света может постепенно увеличиваться, становиться более заметной и принять форму очерченного зигзагообразного узора, который иногда называют образом крепости (или тейхопсией, от греческого τεῖχος, городская стена) из-за того, что он может напоминать вид сверху укреплений замка или форта.[2] Также он может напоминать ослепляющий камуфляж, в который раскрашивали корабли во время Первой мировой войны. Другие говорят, что дуга напоминает видманштеттенову структуру.
Причина визуальной аномалии – атипичное функционирование сегментов затылочной доли, а не глаз или их частей, например, сетчатки. [3] Это заболевание, отличное от ретинальной мигрени, которая захватывает только один глаз.[4]
Со скотомой сложно читать и опасно управлять транспортным средством. Зрение в центре может вернуться спустя несколько минут, пока скотома постепенно уходит из периферического зрения.
Те, кто страдает от скотомы, могут вести дневник проявляющихся эпизодов, который потом можно показывать врачу, и зарисовки аномалии, которая может меняться от эпизода к эпизоду.
Анимированные иллюстрации
Мигающая анимация мерцательной скотомы, на которой зигзагообразное сияние начинается в центре поля зрения, и окружено расширенной зоной скотомы, которая искажает объекты, но смещается к периферии подобно слепому пятну.
Иллюстрация мерцательной скотомы почти спиральной формы, которая искажает объекты, но смещается к периферии подобно слепому пятну.
Причины[править | править код]
Мерцательные скотомы в основном вызываются кортикальной распространяющейся депрессией, рядом изменений в поведении нервной ткани во время мигрени. Мигрени же в свою очередь могут быть вызваны наследственными факторами или гормональными изменениями. Люди с мигренью зачастую сообщают о том, что триггерами мигрени становятся стресс или некоторые продукты.[5] Частым триггером по сообщениям является глутамат натрия[6], но некоторые научные исследования не подтверждают эту теорию.[7]
Вышедшее в 1998 году исследование, проведённое в городе Фремингхем, Массачусетс, было проведено в отношении 5 070 людей в возрасте от 30 до 62 лет, в ходе которого было выявлено, что мерцательные скотомы без других симптомов появились у 1,23% выборки. Исследование не нашло связь между вспышкой скотомы в старшем возрасте и инсультом.[8]
Прогноз[править | править код]
Симптомы обычно появляются по восходящей в течение от 5 до 20 минут и в основном редко длятся больше одного часа, в итоге приводя к головной боли в классической мигрени с аурой или же к ацефалгической мигрени. Многие люди, страдающие мигренями, сначала испытывают мерцательную скотому как симптом, предшествующей мигрени, а затем скотома появляется у них как самостоятельный симптом без мигрени. Обычно скотома сама проходит в течение указанного времени, не оставляя после себя других симптомов, хотя некоторые сообщали о таких осложнениях как утомление, тошнота и головокружение.[9]
См. также[править | править код]
- Аура (симптом)
- Скотома
- Фосфен
Примечания[править | править код]
- ↑ Visual Migraine (недоступная ссылка). Brigham and Women’s Hospital. Harvard Medical School. Дата обращения 4 октября 2016. Архивировано 18 марта 2015 года.
- ↑ imigraine.net. Дата обращения 24 июня 2015.
- ↑ imigraine.net. Дата обращения 24 июня 2015.
- ↑ Grosberg, Brian M.; Solomon, Seymour; Lipton, Richard B. Retinal migraine (англ.) // Current Pain and Headache Reports (англ.)русск.. — 2005. — Vol. 9, no. 4. — P. 268—271. — DOI:10.1007/s11916-005-0035-2.
- ↑ [1] Архивировано 20 октября 2012 года.
- ↑ Sun-Edelstein C., Mauskop A. Foods and supplements in the management of migraine headaches (англ.) // The Clinical Journal of Pain (англ.)русск. : journal. — 2009. — June (vol. 25, no. 5). — P. 446—452. — DOI:10.1097/AJP.0b013e31819a6f65. — PMID 19454881.
- ↑ Freeman M. Reconsidering the effects of monosodium glutamate: a literature review (англ.) // J Am Acad Nurse Pract : journal. — 2006. — October (vol. 18, no. 10). — P. 482—486. — DOI:10.1111/j.1745-7599.2006.00160.x. — PMID 16999713.
- ↑ Christine A. C. Wijman; Philip A. Wolf; Carlos S. Kase; Margaret Kelly-Hayes; Alexa S. Beiser. Migrainous Visual Accompaniments Are Not Rare in Late Life: the Framingham Study (англ.) // Stroke (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 1998. — August (vol. 29, no. 8). — P. 1539—1543. — DOI:10.1161/01.STR.29.8.1539.
- ↑ Ekbom, Karl. Migraine in Patients with Cluster Headache (неопр.) // Headache: The Journal of Head and Face Pain. — 2005. — 23 June (т. 14, № 2). — С. 69—72. — DOI:10.1111/j.1526-4610.1974.hed1402069.x.
Источник
Медицинский термин «глазная мигрень» используют для обозначения заболевания, при котором пациент страдает от нарушений зрения. Они могут происходить во время приступов головной боли и вне их. Нередко это заболевание называют мерцательной скотомой, поскольку одним из проявлений нарушения является ощущение мерцания. Помимо этого, могут наблюдаться выпадения областей зрительного поля и появление различных эффектов.Мерцательная глазная мигрень характеризуется отсутствием органических изменений глаз. Как правило, она поражает молодых пациентов, которые страдают от дисфункции ВНС (особенно — представительниц прекрасной половины человечества). Кроме них в группу риска попадают пациенты, работа которых предполагает серьёзные и длительные нагрузки на глазной аппарат, а также те, у кого имеется врождённая предрасположенность.
Решите свою проблему
1
Консультация
у профессора и д.м.н.
2
Диагностика из
13+ исследований
3
Лучшее оборудование
и тех. оснащение
Задайте вопрос
Этиология глазной мигрени
Как правило, пациенты считают, что причины глазной мигрени заключаются в нарушениях зрения… Однако, это не соответствует истине. Патологическое состояние обусловлено нарушением работы зрительного анализатора, который находится в затылочной части головы. Его функция заключается в том, чтобы обеспечивать правильное визуальное восприятие мира. Искажения изображений при глазной мигрени вызваны тем, что в области зрительного анализатора временно нарушается кровообращение. Любые патологии офтальмологического характера при этом отсутствуют.Что касается факторов, которые провоцируют нарушения кровообращения в области зрительного анализатора, то они — следующие:
- недосыпание или нарушения сна;
- врождённая предрасположенность;
- приём определённых фармакологических препаратов;
- переутомление и частые стрессы;
- сбои гормонального характера;
- чрезмерное потребление шоколада и кофе;
- недостаток кислорода;
- патологии сосудов головного мозга;
- интенсивные физические нагрузки;
- резкая перемена погоды.
Виды и клинические проявления глазной мигрени
Современная офтальмология выделяет два вида глазной мигрени, симптомы которых представлены в нашей таблице ниже.
| Вид глазной мигрени | Особенности проявления |
|---|---|
| Ретинальная | Характеризуется появлением центральных и парацентральных слепых участков различного размера и конфигурации. Нередко пациенты отмечают, что эти дефекты объединяются между собой, что сопровождается серьёзным снижением остроты зрения.Приступы длятся от десяти до двадцати минут и проявляются усилением болевой симптоматики в области глаз и лба, а также болевой пульсацией в голове. Иногда у пациента возникает тошнота и рвота, повышается внутриглазное давление. Зрительные функции восстанавливаются в течение одного часа. |
| Офтальмоплегическая | Этот вид мигрени ещё называют болезнью Мёбиуса. Для неё характерны нарушения в работе глазных мышц, из-за чего развивается временное опущение верхнего века, такое явление, как разный размер зрачков левого и правого глаз, или же расширение зрачков. Возможно временное развитие расходящегося косоглазия вследствие паралича глазных мышц, а также двоение. Приступы заболевания могут длиться от семи дней до нескольких недель. |
| Базиллярная | Патологическое состояние характеризуется двухсторонним поражением и появлением перед глазами оптических эффектов в виде мерцающих линий или радужных точек, что сопровождается временным снижением остроты зрения. Помимо этого, могут наблюдаться зрительные галлюцинации, искажения цвета и размера объектов. Общее состояние характеризуется мышечной слабостью рук и ног, ощущением онемения. |
Этапы развития приступа глазной мигрени:
- Начало приступа характеризуется упадком сил, ощущением сонливости, частой зевотой. Пациенту постоянно хочется пить, возникает потребность в потреблении сладкой пищи. Наблюдается чрезмерная восприимчивость к яркому свету и звукам (не обязательно громким). Помимо этого, пациент отмечает напряжение затылочных мышц. В среднем такой период длится от 60-ти минут до 2-х ‒ 3-х суток;
- Зрительные ощущения, которые появляются в этот период, характеризуются яркими мерцающими пятнами и вспышками света. Отмечается выпадение из зрительного поля определённых областей, иногда развивается временная слепота. Зрительное восприятие объектов искажено в плане их формы и цвета, причём это касается обоих глаз. Пациент жалуется на онемение верхних конечностей, не может внятно разговаривать. Данный этап длится от 5-ти до 60-ти минут;
- Сильнейшая болевая симптоматика, охватывающая одну половину головы, может длиться около суток. Она становится сильнее при воздействии яркого света, звуков, запахов, может сопровождаться тошнотой и даже рвотой. Пациент чувствует сильную усталость и хочет спать, но не может из-за головной боли. Устранить её при помощи анальгетиков не удаётся;
- Восстановительный этап характеризуется постепенным стиханием болевой симптоматики. Пациент засыпает. В среднем восстановление может длится от двух ‒ трёх часов до нескольких дней.
Диагностика глазной мигрени
Перед тем, как назначить лечение глазной мигрени, врач расспрашивает о её симптомах и проводит соответствующие диагностические исследования. Они заключаются в следующем:
- визуальный осмотр и сбор анамнеза;
- осмотр со щелевой лампой — биомикроскопия;
- исследование угла передней камеры — гониоскопия;
- оценка объёма движения и реакции зрачков;
- определение состояния глазной сетчатки и диска зрительного нерва — офтальмоскопия;
- определение зрительных полей — периметрия;
- магнитно-резонансная томография головного мозга;
- исследование кровеносных сосудов головного мозга.
Будучи малоинформативными для диагностики глазной мигрени, они позволяют исключить органические нарушения глаза.
Лечение глазной мигрени
В первую очередь лечение этого патологического состояния направлено на купирование приступов. Его проводят как в процессе их развития, так и между ними. Для этого используют анальгетики и НПВС. Если течение приступа сравнительно лёгкое, врач подбирает таблетки, тяжёлое — комбинированные анальгетики в виде инъекций.Если приступ всё же развился и протекает тяжело, пациента госпитализируют и проводят интенсивную терапию. В процессе используют:
- глюкокортикостероиды;
- мочегонные средства;
- блокады триггерных точек.
В случае, если консервативная терапия не даёт желаемого результата во время приступа (или же приступы повторяются чаще двух раз за тридцать дней), лечение проводят в период между приступами. Лечащий врач индивидуально подбирает фармакологические препараты, которые позволяют исключить или свести к минимуму риск развития приступа.
Первая помощь при приступе глазной мигрени
Облегчить приступ глазной мигрени можно предприняв следующие меры:
- устранить световые и звуковые раздражители;
- уложить больного, попросить его расслабиться и уснуть, если получится;
- аккуратно провести массаж головы и воротниковой зоны;
- нанести на виски мятное масло и аккуратно растереть их;
- дать больному выпить чёрный чай с сахаром.
Пройти диагностику заболевания можно в офтальмологической клинике «Сфера». Обращайтесь.
Источник
Глазная мигрень представляет собой клинический вариант острого преходящего нарушения работы сосудов, при котором наблюдается выраженная дисфункция зрительного аппарата. Страдают артерии сетчатки. Согласно статистическим оценкам, страдают подобной патологией в основном женщины. Соотношение с мужским населением примерно 3:1, вероятность повышается у представителей обоих полов при интенсивной зрительной нагрузке, в рамках профессиональной деятельности или прочих факторов.
Клинические признаки мигрени вариативны. Все зависит от конкретного случая. Обычно это дисфункциональные расстройства в рамках зрительного анализатора: выпадения участков поля зрения, снижение остроты зрения, вспышки в поле видимости и прочие моменты. Несмотря на, казалось бы, тяжелые симптомы, на самом деле проблема уходит сама собой спустя некоторое время. Не считая мигренозного статуса, когда приступ продолжается более суток. В такой ситуации требуется госпитализация.
Диагностика не представляет трудностей, но необходимо выявить причину нарушения, чтобы разработать тактику лечения. Терапия в амбулаторных или стационарных условиях. Зависит от состояния больного и течения патологического процесса.
Причины развития мигрени

Факторы развития мигрени пока изучены недостаточно, несмотря на то, что заболевание известно с 19-го века. Однако врачи имеют достаточно данных для понимания примерного механизма развития проблемы. Среди непосредственных причин можно назвать:
- Остеохондроз шейного отдела позвоночника
Вызывает компрессию позвоночной артерии, косвенным образом обуславливает снижение качества питания всего головного мозга. При нарушении работы некоторых черепных нервов развивается рефлекторный спазм сосудов глазного дна с выраженным приступом глазной мигрени. При своевременном лечении проблемы с шейным отделом позвоночника удается достичь качественной ремиссии, но не всегда. Остеохондроз провоцирует и непосредственное нарушение трофики затылочной доли головного мозга, а также приступы шейной мигрени. Они похожи по симптомам, особенно с преобладающим офтальмологическим синдромом, потому требуется дифференциальная диагностика.
- Новообразования головного мозга
Опухоли и кисты вызывают компрессию черепных нервов. При сдавливании нервных структур эффект идентичен: развивается рефлекторное сужение артерий сетчатки с формированием приступа. Вероятность подобного сценария зависит от локализации объемного образования.
Говоря о непосредственной причине, глазная мигрень всегда развивается на фоне сужения, спазма сосудов сетчатки. Есть и так называемые предрасполагающие факторы. Они повышают вероятность заболевания. Среди таковых можно назвать несколько.
- Отягощенная наследственность
Наследственная, генетическая обусловленность установлена давно. Механизм наследования, как и вероятность проявления патологии в фенотипе у потомства не установлены. При достаточных превентивных мерах удается предотвратить развитие глазной мигрени.
- Длительные зрительные нагрузки
Провоцируют сначала спазм аккомодации, нарушение работы глазодвигательной мускулатуры, а затем и проблемы с артериями сетчатки. Временная ишемия, нарушение трофики тканей приводит к проблемам со зрительным анализатором.
- Нарушения со стороны эндокринной системы
Проблемы с гормональным фоном типичны для представителей обоих полов. Женщины страдают чаще по причине более сложного устройства репродуктивной системы. Специфические гормоны-эстрогены обладают большой активностью и влияют на прочие вещества, продуцируемые в организме. Особенно часто патологический процесс формируется у подростков. Пубертатный период сказывается на эндокринной системе негативно, наблюдаются различные нарушения. Второй пик манифестации или приступного периода приходится на беременность, затем на пожилой возраст, когда начинается менопауза или андропауза (климактерический период).
- Наличие в анамнезе аневризм или мальформаций сосудов головного мозга
Сосудистые образования провоцируют нарушение питания церебральных структур на уровне третьей пары черепных нервов, затылочной доли головного мозга. Отсюда выраженное нарушение питания самих нервных тканей, сетчатки. Согласно статистике, после радикального лечения переход глазной мигрени в ремиссию наблюдается более чем у 80% пациентов, что указывает на непосредственную обусловленность. У остальных пациентов, по-видимому, механизм становления заболевания смешанный.
- Гипоксия
Недостаточное обеспечение организма кислородом. Встречается, например, при нахождении в помещении с низкой концентрацией кислорода, в отсутствии нормальной вентиляции. Особенно в летние месяцы, при повышенной температуре окружающей среды.
- Нарушение привычного режима дня
Сказывается позднее отхождение ко сну и раннее пробуждение, недостаточное количество часов ночного отдыха. Начинается выброс гормонов коры надпочечников, что и приводит к увеличению тонуса сосудов, спазму и ишемическим явлениям.
- Физическое, эмоциональное перенапряжение
Сказывается идентичным образом. Выбрасывается большое количество гормонов, которые и провоцируют нарушения работы артерий сетчатки косвенным образом.
- Переезд из одного климатического пояса в другой
В процессе адаптации к новым условиям, организм пациента подвергается значительному стрессу, напряжению. Что и проявляется в приступах глазной мигрени. Это один из возможных вариантов.
Причины развития мерцательной скотомы (другое название рассматриваемой патологии) заключаются в нарушении работы сосудов сетчатки, временной ишемии оболочки глаза. Это преходящее расстройство.
Симптомы
Клинические признаки глазной мигрени зависят от случая. Как правило, заболевание протекает приступообразно, для начала эпизода необходим триггер. Таковые названы выше: стресс, недосыпание, физическая перегрузка и прочие. Сам по себе приступ продолжается от пары минут до нескольких часов. При продолжительном расстройстве работы зрительного анализатора говорят о мигренозном статусе. Таковой рассматривается как основание для госпитализации в стационар (неврологический или офтальмологический). Какие неврологические нарушения вызывает глазная мигрень? Примерный симптоматический комплекс состоит из нижеследующих явлений.
Развитие мерцательной скотомы
Под таким термином понимается основной симптом патологии. Сопровождается образованием в одном из квадрантов поля видимости маленькой мерцающей точки сероватого, черно-белого или радужного оттенков, возможно желтого цвета. Зависит от ситуации. Затем точка разрастается и принимает форму неправильной окружности или иной геометрической фигуры. Эта сложная визуальная структура мерцает, как кажется пациенту, постоянно находится в движении, создается иллюзия мерцания. В области, где расположен дефект, нарушается визуальное восприятие. Видимость закрывается полностью или же существенно ухудшается. Обычно расстройство поражает один глаз. Но возможны и двусторонние варианты. Мерцательная скотома без головной боли — наиболее типичное явление для рассматриваемой патологии. Прочие считаются скорее исключением.
 Мерцательная скотома
Мерцательная скотома
Головная боль
Типичный признак для патологических процессов неврологического происхождения. На фоне глазной мигрени наблюдается менее чем в половине случаев. Это, так называемая, декапитированная глазная мигрень. По своей сути, расстройство представляет собой так называемую ауру, за которой не следует болевого синдрома. В любом случае, он менее выраженный, чем при прочих формах мигрени. Интенсивность синдрома средняя, продолжительность различна.
Боль в глазах
Изолированная или в системе с головной болью. Сопровождается тянущим, давящим ощущением, жжением, зудом. Глаза становятся красными, сухими. Проявляются симптомы не всегда. Обычно интенсивность её крайне мала, что не позволяет сделать вывода о характере нарушения только по этому признаку.
Фотопсии
Яркие вспышки света в поле зрения. Обычно имеют форму точки, линии. Простой геометрической фигуры. Оттенок — от синего до желтоватого, возможны варианты. По сути это простейшие зрительные галлюцинации. Они развиваются на фоне нарушения трофики сетчатки и, отчасти, затылочной доли головного мозга. Могут указывать на проблемы с самим зрительным анализатором, но в контексте рассматриваемого симптоматического комплекса — это большая редкость.
Скотомы
Выпадение участков поля зрения. Обычно в височной области. Выглядят как черные пятна, которые полностью закрывают область видимости и не позволяют воспринимать объекты.
 Скотома
Скотома
Тошнота и рвота
Также сравнительно редкие варианты симптомов. Сопровождают приступ на пике его выраженности. Обычно, если присутствует головная боль.
Встречаются и более редкие клинические признаки:
- Расширение зрачка с одной стороны или сразу в двух глазах. Мидриаз. Сопровождается непереносимостью света, ощущением затуманивания зрения. Болью в глазах. Относительно редкое явление.
- Нарушение чувствительности верхнего века. Парез или паралич верхнего века. Развивается на фоне тяжелых приступов, не более, чем в 3% клинических случаев.
Симптомы глазной мигрени достаточно специфичны. Признаки расстройства требуют оценки специалистами.
Диагностика патологического процесса
Диагностика глазной мигрени проходит в амбулаторных условиях, реже в стационаре. Профильные специалисты — невролог и офтальмолог. Задача диагностики не только констатировать факт наличия проблемы, но и определить причину патологического процесса. Что может быть непросто и довольно долго. Примерный перечень мероприятий по обследованию больных:
- Устный опрос. Нужно выявить все жалобы, затем объективизировать их и зафиксировать письменно. Полный перечень жалоб, симптомов составляет клиническую картину. Исходя из списка признаков, можно оценивать состояния больного и «подгонять» его под конкретные диагнозы. Выдвинутые гипотезы подтверждаются или опровергаются посредством дальнейших обследований.
- Сбор анамнеза. Как давно начались приступы, семейная история болезней, текущие и перенесенные заболевания. Также режим дня, вредные привычки и образ жизни вообще, профессиональная активность. Вопросы врач задает для определения вероятного происхождения заболевания. Рутинные методы не дают ответов, но они крайне важны, потому как определяют вектор дальнейшей диагностики.
- Офтальмоскопия. Глазную мигрень нужно отграничить от заболеваний собственно зрительного анализатора. Только после тщательного осмотра глазного дна, в том числе и по периферии, можно приступать к дальнейшей диагностике.
- Измерение внутриглазного давления. Еще одна методика. Направлена на выявление изменений со стороны зрительного нерва.
- Периметрия. Позволяет определить поля зрения, нарушения видимости в отдельных квадрантах. Играет центральную роль при выявлении скотом. Областей выпадения видимости.
- МРТ головного мозга. В рамках оценки состояния церебральных структур. Обзорная МРТ дает представление о проблемном участке. По необходимости проводится прицельная визуализация отдельной структуры.
- Ангиография. Исследование сосудов. Сетчатки, головного мозга и т. д. Зависит от формы и целей исследования.
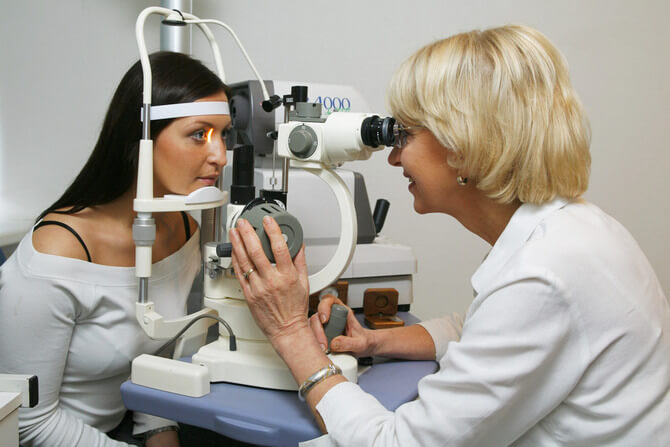
Указанные методы дают примерное представление о состоянии человека. Но не всегда достаточно информативны. Возможно, потребуется провести несколько циклов диагностики, чтобы дать окончательный ответ о происхождении патологического процесса. По этой причине лучше обследовать пациента в условиях больницы. Так шансы на успешную диагностику выше.
Лечение заболевания
Терапия медикаментозная. Проводится в остром состоянии как метод купирования расстройства или же на длительной основе при хронических часто рецидивирующих формах глазной мигрени. В остром состоянии назначаются нестероидные противовоспалительные средства, а также анальгетики. По отдельности или же в системе. Обе группы позволяют снять головную и глазную боль, но нужна уверенность в происхождении проблемы.
Хорошо себя зарекомендовали спазмолитики вроде Дротаверина и прочих. Они снимают избыточное напряжение сосудов сетчатки, позвоночной артерии. Восстанавливается трофика тканей. Также применяются осмотические мочегонные средства, чтобы снизить вероятность отека и нормализовать уровни внутриглазного давления.
Приступы глаукомы — противопоказание для подобных мер. Потому, спустя несколько часов, вводится аспирин, средства на основе ацетилсалициловой кислоты для восстановления нормального кровотока в артериях сетчатки.
Подобные меры носят неотложный характер. Дозировки определяет врач, исходя из течения и тяжести патологического процесса.
При развитии нескольких приступов в течение месяца, можно говорить о рецидивирующей форме глазной мигрени. Лечение глазной мигрени с частыми эпизодами требует применения препаратов в системе:
- Анальгетики по необходимости. Купируют болевые проявления.
- Ноотропы. Глицин и прочие. Для восстановления нормальных обменных процессов в головном мозге, чтобы предотвратить рефлекторное сужение сосудов сетчатки, косвенным образом.
- Цереброваскулярные препараты. Используются с теми же целями. Пирацетам, Актовегин и их аналоги.
- Миорелаксанты. По необходимости.
- Спазмолитики. Также для купирования острых состояний с головной болью.
- По необходимости назначаются антидепрессанты. Флуоксетин или Прозак и прочие.
В дальнейшем рекомендуется изменить характер и образ жизни. Важно воздействовать на первопричину расстройства, чтобы исключить триггеры, провокаторы очередного негативного эпизода.
Как лечить глазную мигрень в дальнейшем?
Возможно, применение кинезитерапевтических методов. Массаж шейного отдела позвоночника, лечебная физкультура. Физиотерапия также широко используется. При должном внимании удается достичь хорошего результата в короткие сроки.
Тяжело текущие варианты, которые длятся более суток, требуют госпитализации в неврологический или офтальмологический стационар.
Прогноз и профилактические мероприятия

Прогноз благоприятный в большинстве случаев. Полное восстановление без последствий наступает в 98% ситуаций. Осложнения нехарактерны. Потому как глазная мигрень — не анатомическое расстройство. Структурных, органических изменений в глазу не замечено, это чисто неврологическая проблема. На что указывает, в том числе, двусторонний характер нарушений во время приступа. В случае частых рецидивов полное восстановление потребует больше усилий, но результат идентичен.
Профилактика проста и включает в себя ряд рекомендаций:
- Оптимизация физической активности. Не сидеть на одном месте, но и не перетруждаться.
- Нормализация режима сна и бодрствования.
- Отказ от курения, спиртного. Также кофе, по возможности и чая, напитков, на основе кофеина.
- Пешие прогулки на свежем воздухе хотя бы 1 час в день.
- Своевременное обращение к врачу при развитии подозрительных симптомов.
Читайте также: Шейная мигрень
Источник


