Что вы должны знать о мигрени

Мигрень — наиболее распространенная форма первичной головной боли, протекающая с пароксизмальными приступами пульсирующего характера. Боли часто локализуются в одной половине головы и могут сопровождаться тошнотой, рвотой, боязнью яркого света и громких звуков. pixabay.com
pixabay.com
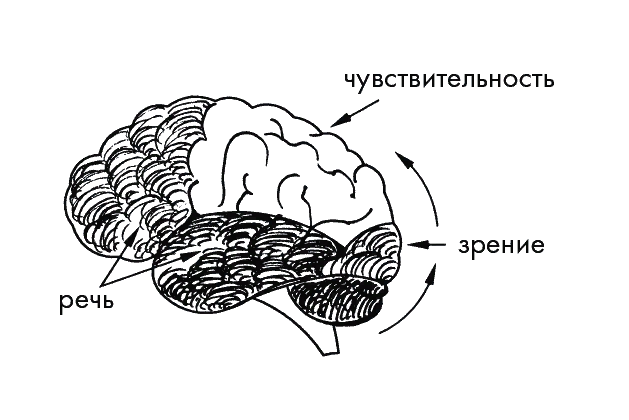
К факторам, провоцирующим приступ, относят менструации, стресс, переутомление, бессонницу, частую смену света и тени, различные сильные запахи, голод, некоторые продукты (какао, шоколад, цитрусовые, орехи и другие), а также алкоголь, особенно вино и пиво. У трети пациентов мигрень начинается с ауры в виде парестезий, нарушения кожной чувствительности, онемения части тела, мерцания мушек, сверкающих зигзагов или шаров перед глазами, выпадения части поля зрения. Зрительные галлюцинации могут принимать удивительный характер: нарушается восприятие своего тела, оно может казаться очень крупным или, наоборот, микроскопическим. Эти ощущения описал в своей книге «Приключения Алисы в Стране чудес» Льюис Кэрролл, который сам страдал мигренью. Такое искажение восприятия даже получило название «синдром Алисы в Стране чудес».
Интенсивность головной боли нарастает постепенно, и на высоте приступа она становится мучительной, иногда невыносимой. Приступ мигрени может длиться от 4 часов до 3 суток. Чаще встречается мигрень без ауры, но и в этом случае ей может предшествовать продромальный период, характеризующийся плохим настроением, раздражительностью и беспокойством, снижением работоспособности. Возможны сонливость и снижение аппетита.
Одним из важных факторов развития мигрени является предрасположенность к этой болезни, которая носит наследственный характер. Заболевание начинается в молодом возрасте (до 30 лет), но может развиться даже у детей. Женщины болеют мигренью в несколько раз чаще мужчин, заболевание у них протекает тяжелее, а приступы могут быть связаны с менструальным циклом. С возрастом они становятся более редкими и могут совершенно прекратиться в период менопаузы у женщин и андропаузы у мужчин.
Механизм развития мигрени до конца не изучен. Раньше считалось, что в основе приступа лежат ангионевротические расстройства, которые характеризуются спазмом и последующим расширением сосудов головного мозга, приводящим к нарушению питания нервных волокон и центральной нервной системы. Сейчас считается, что возникновение приступа связано с взаимодействием сосудистых, нейрохимических и неврогенных факторов, что и обуславливает разнообразие клинических проявлений (зрительные нарушения, парестезии, тошнота, рвота).
При постановке диагноза важную роль играют клинические признаки. Врачу необходимо исключить все органические поражения нервной системы, вызывающие головную боль, в первую очередь инсульт, опухоли, аневризмы сосудов головного мозга. Кроме того, подобные боли возможны при воспалительных процессах в лор-органах и при проблемах с зубами. Под маской приступа мигрени могут протекать всевозможные невралгии. Довольно часто мигрень сопровождается приступами эпилепсии.
Лечение и профилактика болезни неразрывно связаны между собой. Лекарственные препараты особенно эффективны во время ауры или продромального периода. Однако анальгетики, как правило, не действуют. Вся терапия должна быть согласована с лечащим врачом, она подбирается индивидуально, включает достаточно широкий спектр лекарств и длительна по времени. При необходимости врач-невролог может назначить даже антидепрессанты и противосудорожные препараты. При появлении у женщин приступов, связанных с менструальным циклом, рекомендована консультация гинеколога-эндокринолога с целью нормализации гормонального статуса. Профилактика заключается в соблюдении режима сна и отдыха, предотвращении стрессовых ситуаций (физиотерапевтическое лечение, иглорефлексотерапия, использование седативной фитотерапии, консультация психолога). Важно вести здоровый образ жизни — это снижает частоту приступов. Обязательны умеренная физическая нагрузка на свежем воздухе, полноценный сон и даже адекватная сексуальная активность.
Юрий Кузьменков, врач РНПЦ «Кардиология»
Сфера интересов доктора — терапия, кардиология, эндокринология.
Ждем ваших вопросов, друзья!
Полная перепечатка текста и фотографий запрещена. Частичное цитирование разрешено при наличии гиперссылки.
Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Источник
Многие из вас обращаются к специалисту по поводу своей головной боли. Вообще, во всем мире головная боль — это одна из самых частых причин обращения к врачу. Однако врач в поликлинике обычно имеет в своем распоряжении всего 12 минут на то, чтобы выслушать вас, провести осмотр, поставить диагноз и дать рекомендации. Конечно, за это время даже самый опытный врач не имеет возможности подробно рассказать вам, как управлять вашей мигренью. Вы, скорее всего, получите какие-то рекомендации, но без объяснения причин, на чем они основаны. А так как некоторые из них выполнять бывает трудно и они потребуют от вас хорошей мотивации, многие пациенты в итоге перестают следовать советам врача, та как не уверены, оправдаются ли те усилия, которые им приходится на это затратить. И это в лучшем случае — если вам повезет попасть к врачу, хорошо ориентирующемуся в море форм головной боли.
В жизни же это очень редко так — врач общей практики и даже невролог общего спектра должен уметь диагностировать и лечить огромное число заболеваний, поэтому врач на общем приеме просто не может досконально ориентироваться во всех вопросах. Поэтому, скорее всего, вы получите рекомендации по приему обезболивающих лекарств. А вопросы управления частотой приступов остаются за скобками… Именно поэтому во всем мире существуют специализированные центры головной боли. Во всех этих центрах, кроме того, что прием ведет врач, получивший специальное образование в сфере лечения головной боли, время на прием выделяется значительно больше — от 40 минут до 1 часа. Ведь примерно столько на самом деле занимает полноценный прием пациента — с обсуждением правил жизни с мигренью и стоящих за ними особенностей физиологии мигрени.
На страницах этого блога я постараюсь объяснить, почему все эти рекомендации позволят вам самостоятельно управлять своей головной болью. В следующих статьях мы подробно рассмотрим, что стоит за каждым из этих советов. Ведь проведенные исследования показывают, что внесение изменений в образ жизни и правильный прием обезболивающих препаратов значительно повышают качество жизни пациентов. Американские исследования показали, что следование приведенным ниже рекомендациям позволит вам снизить частоту приступов мигрени примерно в два раза. Четкое следование рекомендациям по диете и модификации образа жизни очень актуально и для беременных женщин.
Итак, после посещения врача-специалиста по головной боли, в идеале у вас должно сформироваться четкое понимание следующих фактов:
1. Общие факты о мигрени — с чем нужно смириться
- Мигрень — это наследственное заболевание. Поэтому вылечить мигрень нельзя. Можно и нужно управлять частотой и длительностью приступов. После наступления менопаузы у половины женщин мигрень постепенно отступает. Хорошая новость: потенциально можно сократить количество приступов до той их частоты, с которой мигрень начиналась. Обычно это не больше 1-2 приступов в месяц.
- Мигрень — это крайне доброкачественное и безопасное заболевание. Однако, женщинам, страдающим мигренью с аурой, нельзя курить и принимать контрацептивные препараты с содержанием эстрогенов — риск инсульта в этом случае уже значителен — он повышается в 34 раза!
- Во втором и третьем триместрах беременности у 70% женщин мигрень временно прекращается.
2. Сделать приступы реже — не играйте с огнем
- Избегайте провокаторов приступов мигрени — у вас в генах записана определенная частота приступов, наличие или отсутствие всех остальных приступов (т.е. лишних) зависит от вас
- Установите режим сна — ложитесь спать и вставайте в одно и то же время в будни и выходные
- Ешьте каждые 4-6 часов, но понемногу
- Ешьте на ночь. Да-да, это ужасно! Но для поддержания уровня глюкозы в крови в длительный ночной период нужно есть продукты, содержащие длинные углеводы. Калорий не так много, а уровень сахара будет равномерным довольно долго
- Если вы не можете пойти на обед — создайте себе заначки из сладкой еды. На такой крайний случай хорошо подойдут небольшие шоколадки или орешки
- Пейте около 1,5 литров жидкости в день
- Откажитесь от красного вина и шампанского
- Научитесь расслабляться и управлять стрессом — освойте дыхательные упражнения и другие методы релаксации
3. Сделать приступы короче — нужно быстро сработать!
- Не позже, чем через 2 ЧАСА после начала боли (а ночью сразу!), нужно принять АДЕКВАТНУЮ дозу ПОДХОДЯЩЕГО обезболивающего:
1. «Золотой стандарт» купирования приступов мигрени
Аспирин 2 таблетки по 500 мг, лучше растворимый
ПЛЮС сладкий кофеин-содержащий напиток (вареный кофе, свежий чай с сахаром, кола)
ПЛЮС 1 таблетка мотилиума
Альтернатива: напроксен (налгезин) 3 таблетки (750 мг)
2. Через 45 минут, если нет эффекта принимаете триптан (специальное противомигренозное обезболивающее)
Есть противопоказания, очень строгие правила приема, эти препараты назначаются только врачом! Однако, однажды посоветовавшись с врачом, с очень большой вероятностью вы найдете средство, которое уменьшит длительность ваших приступов с 24 до 1-2 часов.
3. Избегайте комбинированных препаратов (цитрамон, каффетин, пенталгин, седальгин). Их можно принимать очень редко, так как к ним формируется зависимость.
4. Сделать приступы реже — здесь вам поможет врач
- Используйте нелекарственные методы урежения мигрени. Эффективность иглорефлексотерапии (проводимой опытным специалистом) доказана. Займитесь лечением шеи. У большинства моих пациентов причиной учащения мигрени является напряжение и болезненность мышц шеи и проблемы с верхними шейными позвонками.
- С целью урежения приступов мигрени используются лекарственные препараты, которые повышают устойчивость головного мозга к провокаторам приступов. ВСЕ эти препараты должны назначаться врачом. Лечение имеет смысл, если у вас более 4 приступов мигрени в месяц и обязательно должно проводиться, если у вас больше 8 дней головной боли в месяц.
Пока все. Эту основную информацию необходимо знать всем, кто страдает мигренью Конечно, все ситуации индивидуальны, и зачастую мы адаптируем способы купирования и урежения приступов мигрени для каждого пациента. Если у вас возникли вопросы, задавайте их, пожалуйста, в комментариях к постам этого блога. Я приложу все усилия, чтобы ответить всем. Если после прочтения блога у вас все же останутся вопросы, лучше обратиться в специализированный центр головной боли. Ведь когда вы включите в эти рекомендации в свою жизнь, вы на много лет вперед будете уверены, что делаете все, что можно для контроля своей боли.
Источник
Мигрень — это пульсирующая болезненная головная боль, обычно на одной стороне головы, которая часто инициируется ( «запускается» ) определенными соединениями или ситуациями (среда, стресс, гормоны и многие другие). Мигрень чаще встречаются у женщин (приблизительно 75%) и как правило, нарушает возможность выполнять повседневные задачи.
Симптомы мигрени
 К симптомам мигрени относится пульсирующая боль, обычно на одной стороне головы. Боли могут быть достаточно интенсивными, чтобы заставить человека быть неспособным выполнять простые задачи или работать. Головная боль может локализоваться в области глаз, лба или височной области и вызывать у человека тошноту, рвоту, проблемы со зрением и чувствительность к свету, звуку.
К симптомам мигрени относится пульсирующая боль, обычно на одной стороне головы. Боли могут быть достаточно интенсивными, чтобы заставить человека быть неспособным выполнять простые задачи или работать. Головная боль может локализоваться в области глаз, лба или височной области и вызывать у человека тошноту, рвоту, проблемы со зрением и чувствительность к свету, звуку.
Мигрень с аурой
«Классические» мигрени начинается с ауры, происходят визуальные изменения – зрительная аура (точки, волнистые линии, размытость), обонятельные галлюцинации –ощущение несуществующего запаха, головокружение. Длится аура около часа или менее до начала наступления боли. Примерно 20% людей с мигренями имеют «классический» тип.
Мигрень: предупреждающие знаки (продрома мигрени)
«Классическая» аура встречается не у всех пациентов, но около 25% пациентов с мигренью могут иметь продромальную фазу. Продромальная фаза возникает за 24 часа или более(до нескольких дней) до возникновения мигренозной боли. Для продромальной фазы характерно изменения настроения (депрессии, возбуждение, раздражительность) и ощущение необычных запахов или вкусов, в то время как другие могут чувствовать себя усталыми или напряженными.
Что вызывает мигрень(причины)?
Неврологические причины мигрени не понятны, но ученые предполагают, что что-то может инициировать смесь проницаемости кровеносных сосудов и химических веществ головного мозга, чтобы взаимодействовать с клетками головного мозга, чтобы вызвать мигрень.
Триггер: мигающие огни
 Мигренозные головные боли часто возникают, когда человек подвергается воздействию определенных факторов. Одним из наиболее распространенных триггеров является сильный мерцающий свет. Например, неисправные флуоресцентные лампы, телевизионная картинка, которая быстро идет и выключается, или солнечный свет, отраженный от волн в озере или океане, являются потенциальными пусковыми механизмами.
Мигренозные головные боли часто возникают, когда человек подвергается воздействию определенных факторов. Одним из наиболее распространенных триггеров является сильный мерцающий свет. Например, неисправные флуоресцентные лампы, телевизионная картинка, которая быстро идет и выключается, или солнечный свет, отраженный от волн в озере или океане, являются потенциальными пусковыми механизмами.
Триггер: тревога и стресс
Как уже упоминалось, стресс иногда является спусковым механизмом для мигрени. Хотя маловероятно, что люди могут жить без стресса, многие люди могут уменьшить стресс и избежать возникновения мигрени, используя методы релаксации, глубокое дыхание и другие методы биологической обратной связи.
Триггер: недостаток пищи или сна
Регулярные ежедневные схемы питания и сон хорошо подходят для некоторых людей, чтобы избежать мигрени. Нарушения сна(как недостаток , так и избыток сна) , нехватка жидкости и / или голод, пропуск приема пищи или переедание могут вызвать мигрень.
Триггер: гормональные изменения
Приступы мигрени у женщины связаны с менструальным циклом. Гормональные увеличения и уменьшения, как полагают, являются пусковым механизмом, приводящим к приступу мигрени. Тем не менее, методы лечения отличаются от человека к человеку, один тип гормональной терапии может принести пользу одной женщине, но это может быть бесполезным или даже усилить симптомы мигрени у других женщин.
Триггер: пища
 Хотя исследования не доказали, что пища является пусковым механизмом мигрени, пациенты часто указывают на то что ряд продуктов питания провоцирует приступ мигрени. К таким продуктами питания или пищевыми ингредиентами, они отнесли красное вино, выдержанный сыр, шоколад, соевый соус, обработанное мясо и MSG (натриевая соль глутаминовой кислоты).
Хотя исследования не доказали, что пища является пусковым механизмом мигрени, пациенты часто указывают на то что ряд продуктов питания провоцирует приступ мигрени. К таким продуктами питания или пищевыми ингредиентами, они отнесли красное вино, выдержанный сыр, шоколад, соевый соус, обработанное мясо и MSG (натриевая соль глутаминовой кислоты).
Триггер: тирамин
Тирамин, полученный из аминокислоты тирозина, может быть пусковым механизмом для мигрени, так как он может вызвать сужение кровеносных сосудов и их расширение. Многие выдержанные и ферментированные продукты, которые связаны с мигренью, такие как сыры, соевый соус, соленые огурцы или мясо, как пепперони, содержат тирамин.
Кофеин: помощь или помеха?
Кофеин в кофе может помочь облегчить приступ мегрени при использовании с некоторыми лекарствами. Однако, когда уровень кофеина падает, пациент может быть склонным к развитию головной боли. Следовательно, это может быть как помощь, так и помеха для людей с мигренью.
Отслеживание личных триггеров
Люди должны вести дневник или список вещей действуют как предупредительные знаки или спусковые механизмы мигрени. Эта информация может помочь страдающим мигренью избежать приступов в будущем.
Кто получает мигрень?
Мигрени встречаются у женщин примерно в три раза чаще, чем у мужчин. Люди у которых есть родственники, имеющие мигрень, с большей вероятностью получат её. Кроме этого, мигрень чаще встречаются у людей с эпилепсией, депрессией, инсультом, астмой, тревогой и у людей с неврологическими и наследственными (генетическими) расстройствами.
Мигрень у детей
Мигрень встречается у детей примерно одинаково, как у девочек , так и у мальчиков до полового созревания. После мигрень становится более распространенной среди девочек. Однако у детей симптомы мигрени несколько отличаются от симптомов у взрослых. Дети могут испытывать боли в желудке (абдоминальная мигрень), частые и сильные рвоты или доброкачественное пароксизмальное головокружение, когда симптомы неустойчивого равновесия, непроизвольные движения глаз, рвота и поведенческие изменения.
Мигрень обычно диагностируется клинической историей симптомов. Однако большинство врачей проведут компьютерную томографию или МРТ для определения наличия других причин головных болей (опухоли головного мозга или кровоизлияния в мозг, например).
Оценка тяжести головной боли
Некоторые врачи проводят оценку , насколько мигрень нарушает нормальную деятельность пациента. Пациентам выдается вопросник, чтобы оценить, как часто они пропускают учебу, работу, семейные мероприятия и т.д. из-за мигреней.
Лечение мигрени: лекарства
Некоторые из наиболее распространенных — аспирин, напроксен, ибупрофен и ацетаминофен. Некоторые из них рекламируются как препараты для лечение мигрени. Хотя эти безрецептурные препараты и могут быть полезны, люди не должны злоупотреблять ими, чтобы избежать токсичности, язв и других желудочно-кишечных проблем. Кроме того, чрезмерное их употребление может ухудшить мигрень.
Лечение: триптаны
 Триптаны (Amerge, Axert, Frova, Imitrex, Maxalt, Relpax, Treximet и Zomig) являются наиболее часто назначаемыми препаратами для лечения мигреней. Тем не менее, люди с гипертонией, сердечными заболеваниями, инсультом и те, кто принимает определенные лекарства, возможно, не смогут принимать триптаны. Ваш врач может помочь вам с выбором лекарств. К сожалению, при употреблении триптанов могут возникнуть такие побочные эффекты , как тошнота, головокружение, боли в груди и парестезии.
Триптаны (Amerge, Axert, Frova, Imitrex, Maxalt, Relpax, Treximet и Zomig) являются наиболее часто назначаемыми препаратами для лечения мигреней. Тем не менее, люди с гипертонией, сердечными заболеваниями, инсультом и те, кто принимает определенные лекарства, возможно, не смогут принимать триптаны. Ваш врач может помочь вам с выбором лекарств. К сожалению, при употреблении триптанов могут возникнуть такие побочные эффекты , как тошнота, головокружение, боли в груди и парестезии.
Лечение: эрготамином
Эрготамины (Cafergot, Migergot или Migranal) используются для лечения мигреней, хотя обычно они не так эффективны, как триптаны. Однако у них есть побочные эффекты, такие как тошнота, головокружение, мышечная боль, необычный или плохой вкус во рту , могут взаимодействовать с другими препаратами. Эти побочные эффекты и лекарственные взаимодействия ограничивают использование эрготаминов.
Работет ли ваше лечение?
Иногда первоначальное лечение мигрени либо не уменьшает симптомы, либо лишь незначительно уменьшает их. Если после того, как вы попробовали прописанное лечение примерно два или три раза и получили небольшое или ничтожное облегчение, вы должны попросить своего врача изменить лечение. Тем не менее, пациентам настоятельно рекомендуется лечить приступ мигрени на ранней стадии (в течение примерно 2 часов), чтобы получить полное преимущество лечения.
Пределы использования лекарств
 Некоторые хронические головные боли обусловлены чрезмерным использованием лекарств. Избегайте использование предписанных лекарств от мигрени, более двух раз в неделю. Использование лекарственных препаратов при мигрени должно проводиться под наблюдением вашего врача.
Некоторые хронические головные боли обусловлены чрезмерным использованием лекарств. Избегайте использование предписанных лекарств от мигрени, более двух раз в неделю. Использование лекарственных препаратов при мигрени должно проводиться под наблюдением вашего врача.
Лечение: профилактические препараты
Если ваша мигрень частая и серьезная, ваш врач может назначить лекарственные препараты, чтобы уменьшить частоту или предотвратить головные боли. Лекарственные средства, которые используются с этой целью Тимолол (Блокадрен), дивальпрокс натрия (Депакот), пропранолол (Индерал) и топирамат (Топамакс), хотя эти препараты и были предназначены изначально для снижения артериальной гипертензии или предотвращения судорог.
Альтернативная терапия: биологическая обратная связь
Другие методы, которые могут уменьшить или предотвратить мигрень, включают методы биологической обратной связи для уменьшения триггеров мигрени, таких как стресс и ранние симптомы, например напряжение мышц.
Альтернативная терапия: иглоукалывание
Хотя исследования по акупунктуре не являются окончательными, некоторые пациенты могут хорошо реагировать на этот китайский метод , чтобы уменьшить или остановить боль. Поскольку результаты настолько различны, некоторые врачи не рекомендуют такое лечение. Но так , как некоторые пациенты получают облегчение, иглоукалывание это еще один метод лечения.
Преимущество старения
Пиковая интенсивность и частота мигрени приходятся на возраст от 20 до 60 лет. По мере того как вы стареете , интенсивность и частота приступов мигрени уменьшаются и у некоторых пациентов, заболевание прекращается.
Когда нужна быстрая помощь
Большинство людей знают характер и течение заболевания (триггеры, ауры и интенсивность боли). Тем не менее, новые головные боли у людей с или без истории мигрени, которые длятся около 2 или более дней, должны быть осмотрены врачом. Однако, если головная боль развивается с другими симптомами, такими как лихорадка, ригидность затылочных мышц, спутанность сознания или паралич, такой пациент должен быть осмотрен врачом в экстенном порядке.
Причина рака: «биологическое невезение» — новые исследования ученых
Источник