Фармакология средства от мигрени
Головная боль — самое
распространенное недомогание и
постоянная жалоба пациентов, которые
лечатся у невропатолога. В большинстве
случаев головная боль является симптомом
мигрени. Этим заболеванием страдают
10-20% людей, женщины в 2
раза чаще мужчин. В США ежегодно теряется
около 64 миллионов рабочих
дней из-за заболевания мигренью.
Диагностические критерии мигрени:
• Приступы пульсирующей головной боли
с односторонней локализацией;
• Усиление головной боли при физической
нагрузке и ходьбе, снижение активности
пациента;
• Наличие хотя бы одного из симптомов
— тошноты, рвоты, светобоязни или
звукобоязни;
• Длительность приступа от
4 до 72 часов;
• Не менее 5 приступов,
отвечающих перечисленным критериям.
Самая частая форма (2/3
случаев) — мигрень без
ауры (головная боль и рвота). При мигрени
с аурой головной боли предшествует
комплекс локальных неврологических
расстройств (зрительные образы. выпадение
полей зрения, преходящая слепота, утрата
речи, парестезия, мышечная слабость).
Патогенез мигрени
Для мигрени характерно стадийное
изменение тонуса мозговых сосудов.
Во время ауры происходит спазм сонной
артерии с ухудшением мозгового
кровообращения, при приступе головной
боли сосуды расширяются, возникает их
атония. 80% крови, протекающей
по сонной артерии, попадает через
открытые анастомозы в вены кожи головы,
минуя капилляры головного мозга. Это
вызывает ишемию нейронов.
Источником головной боли могут быть
сосуды твердой мозговой оболочки,
иннервируемые тройничным нервом.
Пептидные медиаторы его периваскулярных
волокон — субстанция Р,
нейрокинин Д, вазоактивный интестинальный
пептид расширяют сосуды, повышают
проницаемость, что вызывает транссудацию
и нейрогенное воспаление. Воспалительный
отек раздражает ноцицептивные терминали
афферентных волокон тройничного
нерва. На стороне головной боли
возбудимость тройничного нерва
значительно повышена. Ненаркотические
анальгетики, уменьшая синтез простагландинов
и тромбоксанов, стабилизируют окончания
тройничного нерва.
В развитии приступа мигренозной головной
боли большую роль играет серотонинергическая
система головного мозга. Во время ауры
серотонин тромбоцитов вызывает спазм
сосудов. В фазе головной боли возникает
дефицит серотонина из-за повышенной
экскреции с мочой. При низком содержании
серотонина нарушается функция
антиноцицептивной системы головного
мозга.
В ЦНС серотонин влияет на постсинаптические
и пресинаптические рецепторы. Рецепторы
5-НТ1D, блокируя
выделение пептидных медиаторов из
периваскулярных волокон тройничного
нерва, предотвращают вазодилатацию
и нейрогенное воспаление. Рецепторы
5-НТ1Аослабляют вегетативные
(тошнота, рвота) и психоэмоциональные
(тревога) симптомы, сопровождающие
приступ мигрени. Рецепторы 5-НТ2В/С
эндотелия мозговых сосудов активируют
липоксигеназный и циклоксигеназный
механизмы воспаления, повышают выделение
радикалов окиси азота (NO’).
NO’ освобождает пептиды,
ответственные за развитие нейрогенного
воспаления (как известно, головная боль
является побочным эффектом нитроглицерина
— источника NО).
Рецепторы 5-НТ3 находятся на
чувствительных окончаниях нейронов,
участвующих в восприятии боли.
Установлены генетические механизмы
мигрени. При семейной гемиплегической
мигрени дефект локализован в хромосоме
19.
Соседние файлы в папке Венгеровский
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Мигрень
проявляется периодическими приступами
односторонней пульсирующей головной
боли (продолжительностью в среднем от
4 до 72 ч), при этом могут возникать тошнота,
рвота, зрительные и слуховые нарушения
и другие характерные симптомы. Приступы
могут повторяться в течение многих лет
с периодичностью 1-4 раза в месяц.
Заболевание связывают с нарушением
регуляции тонуса сосудов мозга; природа
заболевания до конца не выяснена
окончательно. Получены данные о роли
серотонинергической системы в патогенезе
мигрени.
Для
устранения боли при приступах мигрени
применяют неопиоидные анальгетики
(парацетамол), а также ацетилсалициловую
кислоту, ибупрофен и некоторые другие
НПВС. Из веществ, влияющих на мозговое
кровообращение, для купирования острых
приступов мигрени используют суматриптан
и алкалоиды спорыньи.
С у м а
т р и п т а н (имигран*)
— синтетическое производное триптамина,
селективный агонист центральных
5-НТID-рецепторов,
локализованных преимущественно в
сосудах головного мозга; со стимуляцией
этих рецепторов связывают вазоконстрикторное
действие препарата в отношении сосудов
мозга.
Суматриптан
уменьшает чрезмерную пульсацию мозговых
сосудов и связанную с этим головную
боль. Кроме того, стимулируя пресинаптические
5-НТ-рецепторы, суматриптан уменьшает
высвобождение вещества Р, с чем также
может быть связано уменьшение болевых
ощущений.
Используют
для купирования приступов мигрени, в
особенности у больных, не реагирующих
на ненаркотические анальгетики. Препарат
вводят внутрь, подкожно и интраназально.
Биодоступность при введении внутрь
составляет 14%, эффект развивается через
30 мин, при подкожном введении — через 10
мин, продолжительность действия — около
12 ч.
Суматриптан
может вызвать спазм коронарных сосудов,
в связи с чем его не рекомендуют назначать
при ишемической болезни сердца. Из
других побочных эффектов отмечают
тошноту, рвоту, нарушение вкуса,
головокружение, утомляемость.
Противопоказаны при заболеваниях
печени, беременности и лактации, в
детском (до 18 лет) и пожилом (более 65 лет)
возрасте.
Для
купирования приступов мигрени применяют
алкалоиды спорыньи (эрготамин) и их
дигидрированные производные (дигидроэрго-
тамин). Дигидроэрготамин (дигидергот*)
стимулирует 5-НТ-рецепто- ры, в особенности
5-НТID-рецепторы,
используется в виде назального спрея
для быстрого купирования приступа
мигрени. Для устранения рвоты, возникающей
при мигрени, назначают противорвотные
средства (метоклопрамид). Для профилактики
приступов мигрени применяют антагонист
5-НТ2-рецепторов
метисергид*,
а также β-адреноблокаторы (пропранолол),
трициклические антидепрессанты
(амитриптилин), противоэпилептические
средства (карбамазепин, клоназепам).
Глава 24 средства, применяемые при атеросклерозе
Атеросклероз
— нарушение липидного обмена,
характеризующееся отложением ХС и его
эфиров в интиме сосудов в виде
атеросклеротических бляшек.
Атеросклеротические изменения чаще
всего отме- чают в артериях крупного и
среднего калибра (аорта, коронарные,
головного мозга, реже — нижних конечностей).
В результате развивается существенное
ухудшение регионарного кровотока.
Атеросклероз приводит к ишемической
болезни сердца, нарушениям мозгового
кровообращения и другим осложнениям
со стороны сердечно-сосудистой системы
(рис. 24-1).
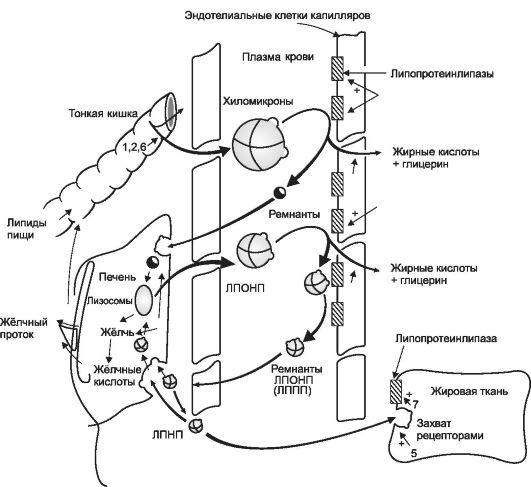
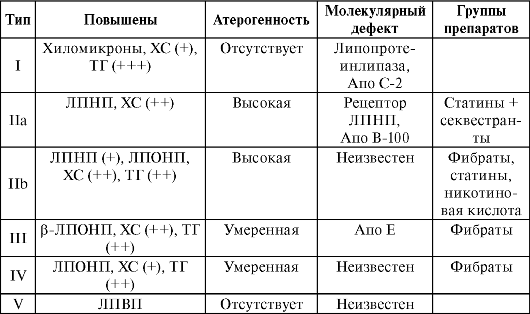
Рис.
24-1. Липидный обмен
ХС, ФЛ
и триглицериды (ТГ) — важнейшие субъекты
липидного обмена. ФЛ — основной компонент
клеточных мембран, ТГ — источник энергии,
депонируются они в адипоцитах. ХС
используется в организме при синтезе
клеточных мембран, из него образуются
стероидные гормоны, а также желчные
кислоты, участвующие в эмульгировании
и всасывании из кишечника алиментарных
жиров. Основным органом, регулирующим
обмен ХС, служит печень. Аккумулируемый
в ней ХС поступает из следующих источников:
за счет всасывания экзогенного
(алиментарного) ХС из кишечника, синтеза
ХСde
novo в
гепатоцитах, повторного всасывания из
кишечника желчных кислот (энтерогепатическая
циркуляция желчных кислот), захвата
рецепторами гепатоцитов содержащих ХС
липопротеинов из плазмы крови. Всасывание
экзогенного ХС происходит в энтероцитах
при помощи специальной транспортной
системы NPC1L1 (белок,
подобный белку Нимана — Пика С1),
(рис. 24-4). Синтез ХС в печени осуществляется
из ацетилкоэнзима А при участии фермента
3-гидрокси-3-метилглутарил-коэнзим А
редуктазы (ГМГ-Ко А редуктазы). Захват
ХС из плазмы крови происходит путем
рецепторозависимого эндоцитоза
циркулирующих липопротеинов (рис. 24-3).
Этот процесс в мембранах гепатоцитов
обеспечивают липопротеиновые рецепторы.
Их плотность вариабельна и зависит от
потребности гепатоцитов в ХС. При
истощении депо ХС в печени плотность
липопротеиновых рецепторов в гепатоцитах
увеличивается, что активирует захват
содержащих ХС липопротеинов из плазмы
крови.
Высоколипофильные
ХС, ФЛ и ТГ перемещаются в организме с
помощью специальных транспортных
структур — липопротеинов. Существует
несколько типов липопротеинов, которые
имеют принципиально сходное строение
(рис. 24-2), но обладают неодинаковыми
свойствами (табл. 24-1). Различия в свойствах
липопротеинов в значительной степени
определяются содержащимися на их
поверхности аполипопротеинами (Апо),
служащими «опознавательными элементами»
разных классов липопротеинов.
Хиломикроны
транспортируют алиментарные ХС, ТГ и
ФЛ из кишечника в лимфу, а затем с кровью
в печень. Этот класс липо- протеинов
образуется в энтероцитах. ХС попадает
в энтероциты при помощи транспортной
системы NPC1L1 (см.
рис. 24-4). Одновременно в энтероциты
поступают алиментарные ТГ. Из ТГ, ХС,
Апо B-48, Апо А, Апо E и Апо C в энтероцитах
формируются хиломикроны.
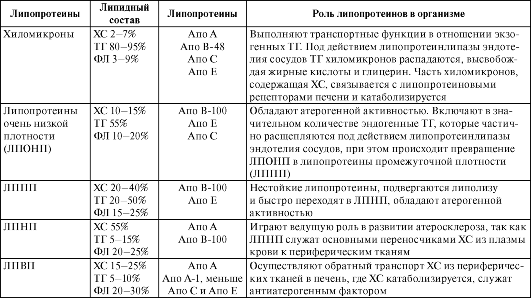
Таблица
24-1
Основные
липопротеины плазмы крови
Поскольку
хиломикроны содержат редуцированный
Апо B-48, а не Апо B-100 (один из основных
лигандов периферических липопротеи-
новых рецепторов), они не захватываются
липопротеиновыми рецепторами
периферических тканей и, таким образом,
неатерогенны (но взаимодействуют с
рецепторами печени). Содержащиеся на
поверхности хиломикронов Апо А активируют
тканевую липопротеинлипазу мышечной
и жировой ткани. В результате хиломикроны
оставляют в этих тканях значительную
часть ТГ. Остатки (ремнанты) хиломикронов
захватываются гепатоцитами путем
рецепторзависимого эндоцитоза
(скавенджерные рецепторы и рецепторы
к липопротеинам В). В печени из хиломикронов
высвобождается ХС и ТГ, используемые
для синтеза желчных кислот и ЛПОНП.
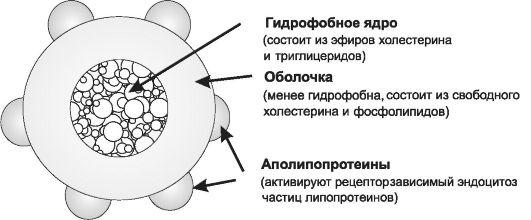
Рис.
24-2. Липопротеины низкой плотности
ЛПОНП
содержат Апо B-100 и, таким образом, могут
захватываться липопротеиновыми
рецепторами периферических тканей,
благодаря чему выполняют функцию
транспорта ХС к тканям-потребителям,
и, как следствие, обладают атерогенностью.
ЛПОНП также активируют липопротеинлипазу
в мышечной и жировой ткани, что приводит
к переходу ФЛ и ТГ из ЛПОНП в указанные
ткани. Оставшуяся часть липопротеинов,
содержащую ХС, небольшие количества
ТГ, Апо B-100 и Апо E, представляют ЛППП.
Обычно они легко захватываются печенью
и периферическими тканями (благодаря
Апо E и Апо B-100), поэтому у здоровых людей
в крови не определяются. Кроме того,
ЛППП могут преобразовывать- ся в ЛПНП
путем отщепления Апо E и остатков ТГ.
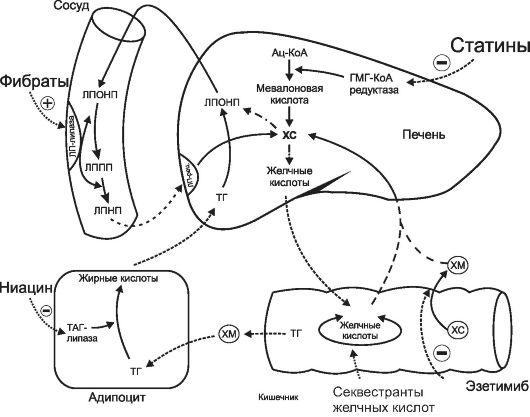
Рис.
24-3. Механизмы
действия гиполипидемических средств
ЛПНП
доставляют ХС периферическим тканям,
где он расходуется на построение
клеточных мембран, синтез стероидных
гормонов и др. Захват ЛПНП периферическими
тканями происходит путем рецепторозависимого
эндоцитоза, который активирует
содержащийся в ЛПНП Апо B-100 (этим же
обусловлена высокая атерогенность
ЛПНП). Гепатоциты также могут поглощать
ЛПНП в случае недостатка ХС. Все классы
липопротеинов, содержащие Апо B-100 и
осуществляющие транспорт ХС от печени
к периферическим тканям
(ЛПОНП,
ЛППП, ЛПНП), атерогенны.
После
утилизации ХС периферическими тканями
избыток его выводится на поверхность
клеточных мембран. В плазме он соединяется
с ФЛ, Апо А-1, Апо А-2, Апо E и Апо C. Таким
образом формируются ЛПВП — транспортная
система, осуществляющая транспорт
избытка ХС от периферических тканей к
печени. Этот класс липопротеинов содержит
Апо Е и Апо С, которые поглощаются
печенью, пополняя депо свободного ХС.
В то же время ЛПВП не содержат Апо B-100
и, таким образом, не захватываются
периферическими тканями. Этими факторами
объясняются их так называемые
антиатерогенные свойства.
В
патогенезе атеросклероза важную роль
играет нарушение баланса между доставкой
липидов к периферическим тканям и
возвратом излишков в печень. Часто
отмечают одновременное снижение
содержания ЛПВП и увеличение ЛПНП. В
результате возникает гиперлипопротеинемия
(повышение уровня липопротеинов в плазме
крови). Выделяют 5 типов гиперлипопротеинемий,
причем не все типы атерогенны (табл.
24-2).
Накопление
ЛПНП в сосудистой стенке запускает
каскад событий, приводящих к формированию
атеросклеротической бляшки. Однослойный
эндотелий сосудов, покрывающий интиму
сосудов, контактирует с кровью.
Гиперлипидемия приводит к накоплению
ЛПНП в интиме, где происходит их окисление.
Модифицированные липопротеины инициируют
воспалительный процесс, который
стимулирует миграцию лейкоцитов из
крови. Мононуклеарные фагоциты поглощают
ЛПНП и превращаются в так называемые
«пенистые» клетки, в цитоплазме которых
находятся липопротеины. Пенистые клетки
погибают, формируя некротический центр
бляшки.
Уменьшение
концентрации атерогенных липопротеинов
в плазме крови возможно при применении
гиполипопротеинемических средств.
Уменьшение перекисного окисления
липопротеинов, а также снижение
образования свободных радикалов
достигают при при-
менении
антиоксидантов. Кроме того, препятствуют
повреждению интимы сосудов эндотелиотропные
ангиопротекторные средства (см. главу
«Ангиопротекторы»). Указанные группы
лекарственных препа- ратов применяют
в фармакотерапии гиперлипидемий.
Таблица
24-2
Характеристика
гиперлипопртеинемий

Соседние файлы в папке Фармакология (основа)
- #
- #
- #
- #
- #
09.03.20168.28 Mб261Фармакология Аляутдин 2004.pdf
- #
- #
- #
- #
- #
- #
09.03.201640.15 Mб178Фармакология Справочник Машковский.djvu
Источник
Комментарии
Опубликовано в «Справочник поликлинического врача» №9,2007 г. А.В. Амелин
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Умение врача отличить мигрень У от других головных болей весьма актуально, так как позволяет назначить пациенту современное и патогенетически обоснованное лечение этой распространенной, но не всегда диагностируемой цефалгии. Мигренью называют хроническое заболевание, основным проявлением которого является приступ головной боли, соответствующий диагностическим критериям, утвержденным Международной обществом по изучению головной боли (IHS). Проявляется болезнь периодическими приступами умеренной и сильной пульсирующей головной боли, обычно односторонней, продолжительностью от 4 до 72 ч, которая сопровождается тошнотой, рвотой, непереносимостью света (светобоязнь) и звука (звукобоязнь). Клиническая картина типичного приступа мигрени хорошо известна врачу любой специальности. Тем не менее врачи общей практики диагностируют мигрень в 50-60 % случаев, а неврологи в 70-80% случаев. Сегодня для быстрой диагностики мигрени врачам и пациентам предлагается специальная анкета (ID — мигрень»). Два положительных ответа на 3 вопроса анкеты позволяют с 93% (95% ДИ 89,9-95,8) вероятностью поставить правильный диагноз мигрени.
Основными провоцирующими факторами развития приступа мигрени являются эмоциональный дистресс, включение в рацион питания пищевых продуктов, содержащих в большом количестве тирамин (шоколад, сыр, копчености, цитрусовые, красные вина и др.), физическое перенапряжение, изменения метеорологических условий, прием оральных контрацептивов, нитратов и других периферических вазодилататоров, менструации, менопауза, черепно-мозговая травма, нарушение режима сна и отдыха. Сокращение провоцирующих факторов и модификация образа жизни способны значительно сократить количество приступов мигрени и повысить эффективность медикаментозного лечения.
Современный фармацевтический рынок предлагает широкий выбор препаратов для лечения приступа мигрени. Среди кандидатов анальгетики, нестероидные противовоспалительные средства и агонисты 5HT1D/1B-рецепторов — триптаны (см. таблицу).
Лекарственные препараты, применяемые для лечения приступа мигрени
| Механизм действия | Фармакологический класс | Препараты |
| Обезболивание | Ненаркотические анальгетики* НПВП* | Парацетамол, метамизол Аспирин, кетопрофен, напроксен, диклофенак, ибупрофен |
| Наркотические анальгетики | Кодеин, буторфанол | |
| Сужение чрезмерно расширенных сосудов мозга и мозговой оболочки и предупреждение нейрогенного асептического воспаления | Селективные агонисты 5HT1D/1B-рецепторов — триптаны Неселективные агонисты | Сматриптан, золмитриптан, наратриптан, элетриптан |
| 5HT1D/1B- рецепторов | Эрготамин, дигидроэрготамин | |
| Подавление тошноты и рвоты | Противорвотные** | Метоклопрамид, домперидон |
| Обезболивание, сужение сосудов, седация | Комбинированные препараты | Мигренол, солпадеин, седалгин, цитрамон и др. |
Примечание: * обычно сочетаются с противорвотными средствами; ** уменьшают сопутствующие тошноту и рвоту, а в легких случаях могут самостоятельно предупредить дальнейшее развитие приступа и уменьшить интенсивность головной боли.
Анальгетики и нестероидные противовоспалительные препараты
Среди большого числа анальгетиков и нестероидных противовоспалительных препаратов (НПВП) для лечения мигрени традиционно применяются ацетилсалициловая кислота, парацетамол, буторфанол, ибупрофен, напроксен, диклофенак натрия и кеторолак.
Механизм болеутоляющего действия ненаркотических анальгетиков и НПВП тесно связан с противовоспалительной активностью препаратов. Современные данные свидетельствуют, что боль при мигрени является результатом асептического воспаления и избыточного расширения сосудов твердой мозговой оболочки, возникающих вследствие выделения из периваскулярных нервных волокон тройничного нерва альгогенных и вазоактивных нейропептидов (субстанция Р, нейрокинин А, нейропептид Y, брадикинин). Антиэкссудативные свойства анальгетиков и НПВП обусловливают уменьшение воспалительного отека, оказывающего механическое давление на болевые рецепторы тканей. Ингибирующее влияние этих препаратов на выработку и активность медиаторов воспаления уменьшает воздействие на нервные окончания таких биологически активных веществ, как простагландины, брадикинин, гистамин, серотонин. Центральный компонент связан с влиянием препаратов на таламические центры передачи болевой импульсации и не опосредован противовоспалительным действием. В настоящее время известно, что НПВП оказывают болеутоляющее действие за счет ингибирования синтеза простагландинов (ПГЕ1, ПГЕ2 и ПГF2-альфа), участвующих в проведении болевой информации в ЦНС. В целом анальгетическая активность многих НПВП в отношении воспаленной ткани не уступает активности наркотических анальгетиков.
Ацетилсалициловая кислота является часто используемым препаратом для лечения приступов мигрени слабой и умеренной интенсивности. Ограничивают широкое применение препарата побочные эффекты со стороны желудочно-кишечного тракта, которые возникают независимо от пути введения или лекарственной формы. Отмечаются тошнота, рвота, гастралгия, диарея, эрозивные дефекты слизистой оболочки желудка и двенадцатиперстной кишки, вплоть до кровотечений. Могут развиться аллергические реакции в виде ринита, конъюнктивита, синдрома Видаля (сочетание ринита, полипоза слизистой оболочки носа, бронхиальной астмы и крапивницы). У детей до 12 лет прием аспирина на фоне вирусных заболеваний может провоцировать возникновение синдрома Рея (острая токсическая энцефалопатия, сопровождающаяся жировой дегенерацией внутренних органов, преимущественно печени и мозга). В США и Великобритании при гриппе и других вирусных инфекциях прием аспирина детям до 12 лет не рекомендован. При длительном применении возможны нарушения реологических свойств и свертывания крови (геморрагии).
Парацетамол не уступает аспирину. Однако клинический опыт и данные литературы свидетельствуют, что головная боль при мигрени хуже поддается лечению парацетамолом. Вероятно, это связано с тем, что парацетамол обладает слабым противовоспалительным эффектом, а асептическое воспаление имеет ключевое значение в формировании болевого синдрома при мигрени. Препарат хорошо всасывается из желудочно-кишечного тракта. Максимальная концентрация в плазме определяется через 30-90 мин. Скорость всасывания замедляется при приеме пищи, антацидов, активированного угля. Задержка выведения парацетамола и его метаболитов наблюдается при нарушении функции печени и почек. Препарат малотоксичен и практически не обладает ульцерогенной активностью. В редких случаях отмечаются аллергические реакции. При длительном применении высоких доз возможно гепатотоксическое действие.
Ибупрофен хорошо всасывается из желудочно-кишечного тракта. Максимальная концентрация в плазме после приема ибупрофена и напроксена отмечается через 1-2 ч и через 5 ч после приема кетопрофена. Терапевтически активная концентрация в плазме сохраняется в течение от 5-6 ч (ибупрофен) до 15-18 ч (напроксен, кетопрофен). Все препараты этой группы разрушаются в печени, и продукты их метаболизма выводятся с мочой и желчью. Возможно появление диспепсических нарушений, при этом наименьшей ульцерогенной активностью обладает ибупрофен. Могут отмечаться аллергические реакции, головная боль, головокружения. При длительном применении возрастает вероятность нарушений функции печени и/или почек, а также тромбоцитопении и анемии.
Диклофенак широко используется для лечения различных форм ноцицептивной, связанной с воспалением боли. По силе противовоспалительного эффекта диклофенак уступает только индометацину. Максимальная концентрация препарата в крови отмечается через 30-60 мин, период полувыведения колеблеться в пределах 1,5-3,5 ч. Особенностью диклофенака является способность накапливаться в очаге воспаления. Отличается низкой токсичностью и значительной широтой терапевтического действия. По ульцерогенной активности диклофенак существенно уступает аспирину, индометацину, напроксену. Иногда наблюдаются тошнота, рвота, анорексия, боли в эпигастрии. Возможны кожные аллергические реакции, головная боль, бессонница, раздражительность.
Индометацин обладает выраженным анальгетическим эффектом, уступая только кеторолаку. Препараты хорошо абсорбируются из желудочно-кишечного тракта и почти полностью связываются с белками плазмы. Максимальная концентрация в крови отмечается через 30-40 минут после энтерального приема кеторолака, 2-4 часа после индометацина, а период полувыведения равен 3-3,5 и 7-12 часов. Основной путь метаболизма — связывание с глюкороновой кислотой, и выделение с мочой и желчью. Характерны осложнения со стороны ЖКТ. При использовании кеторолака они встречаются значительно реже. При применении индометацина возможны аллергические реакции, головные боли, расстройства сна, депрессия. Иногда встречается гипохромная анемия, гемолитическая анемия, тромбоцитопения. В целом препараты этой группы относятся к токсичным препаратам. Кеторолак не рекомендуют назначать более 5 дней подряд, несмотря на его высокую анальгетическую активность.
Триптаны
В начале 90-х годов прошлого столетия на фармацевтическом рынке появился новый класс лекарственных средств, обладающих высокой селективностью к серотониновым рецепторам 5НТ1D- и 5НТ1В- типа. В России клиническое применение нашли препараты суматриптан, золмитриптан, элетриптан. В медицинской литературе этот класс препаратов получил название «триптаны». Оказывая непосредственное действие на постсинаптические серотониновые 5НТ1В-рецепторы сосудистой стенки, триптаны вызывают сужение избыточно расширенных церебральных сосудов. Это снижает стимуляцию болевых рецепторов сосудистой стенки и способствует уменьшению боли. Триптаны обладают высокой селективностью в отношении кровеносных сосудов твердой мозговой оболочки и незначительной в отношении коронарных и периферических сосудов. Триптаны ингибируют выделение альгогенных и вазоактивных белков (субстация Р, пептид, связанный с геном кальцитонина) из периваскулярных волокон тройничного нерва и уменьшают нейрогенное воспаление. Эти препараты блокируют проведение боли на уровне спиномозгового ядра тройничного нерва. Предполагается, что центральный механизм действия обусловливает продолжительность действия 5НТ1-агонистов, способствует уменьшению рецидивов головной боли и обеспечивает эффективность препаратов в отношении сопутствующих тошноты, рвоты, светобоязни и звукобоязни.
Многочисленные клинические исследования свидетельствуют об эффективности триптанов у 56-67% пациентов, что значительно превышает эффективность других средств для лечения мигрени. Их обезболивающее действие не зависит от того, через какое время после начала приступа был принят препарат, однако рекомендуется принимать их как можно раньше после начала мигренозной головной боли. Существенный эффект триптанов проявляется в течение 2-4 ч после приема первой дозы и сохраняется в течение нескольких часов.
У большинства больных оптимальной дозой для купирования приступа является 1 таблетка препарата (50 мг — суматриптана; 2,5 мг — золмитриптана; 40 мг — элетриптана). При возобновлении головной боли, но не ранее чем через 2 ч после первой дозы возможно повторное применение суматриптана или золмитриптана. Суточная доза суматриптана должна быть не более 300 мг; золмитриптана — 15 мг. Для элетриптана эти рекомендации не подходят. Если применение 40 или 80 мг элетриптана не привело к уменьшению головной боли в течение 2 ч, то для купирования того же приступа не следует принимать вторую дозу, так как в клинических испытаниях эффективность такого лечения не доказана. Однако при повторном приступе мигрени применение элетриптана может быть эффективным. Суточная доза элетриптана не должна превышать 160 мг. У 40-60% больных триптаны эффективны в отношении сопутствующих тошноты, рвоты, светобоязни и звукобоязни.
Золмитриптан обладает выраженным центральным механизмом действия и высокой селективностью к серотониновым рецепторам 5НТ1D- и 5НТ1В-типа. Его фармакодинамические и фармакокинетические свойства обеспечивают большую продолжительность действия препарата, минимум возвратных головных болей, эффективность в отношении не только головной боли, но и сопутствующих тошноты, свето- и звукобоязни. При длительном применении золмитриптана его клиническая эффективность не снижается. Сравнительный анализ триптанов свидетельствует о раннем начале действия золмитриптана, его стабильной эффективности при тяжелых приступах и различных формах мигрени. Отличительной особенностью золмитриптана является высокий процент пациентов (66%), отмечающих высокую эффективность препарата в минимальной дозе 2,5 мг. Необходимость повторного применения золмитриптана через 2 ч возникает не более чем у 18-20% больных, что повышает приверженность к терапии золмитриптаном.
Парацетамол, аспирин, метоклопрамид, эрготамин не оказывают существенного влияния на фармакодинамику, фармакокинетику и переносимость триптанов. Это позволяет рекомендовать совместный прием триптанов с НПВП и анальгетиками для повышения эффективности лечения. Препараты для межприступного лечения мигрени не оказывают какого-либо действия на эффективность и переносимость триптанов. Сопутствующий прием других 5НТ1-агонистов (в том числе дигидроэрготамина) должен быть исключен в течение 12ч после приема триптанов.
Побочные эффекты триптанов появляются в течение 4 ч после приема препарата. Наиболее часто встречаются тошнота, головокружение, сонливость, астения, ощущения жара, сухость во рту. Случаи передозировки редки. С осторожностью необходимо назначать триптаны беременным и во время лактации. У пациентов с нарушением функции почек не требуется коррекция дозы. Безопасность у детей не исследована. Триптаны противопоказаны больным ИБС, тяжелой, гипертензией и аритмией, а также при индивидуальной гиперчувствительности к препарату.
Комбинированные препараты
Комбинированные препараты для лечения приступа мигрени представляют собой сочетание анальгетика, НПВП или алкалоида спорыньи с кофеином, кодеином, изометептеном или буталбиталом. Рекомендуя пациентам препараты, содержащие кофеин или кодеин, следует предупредить их об опасности бесконтрольного частого применения этих средств. Такие комбинированные препараты быстрее и чаще вызывают абузусную головную боль и способствуют трансформации эпизодических головных болей в хронические.
Правильный выбор препарата для лечения приступа является сложной задачей, решение которой зависит от характера мигренозного приступа, сопутствующих заболеваний, прошлого опыта применения препаратов. Существует два основных методических подхода для лечения приступа мигрени: ступенчатый и стратифицированный. Ступенчатый подход предполагает, что при первичном обследовании больного невозможно установить особенности заболевания, которые определяют различия в лечении. Поэтому врач начинает лечение с первой ступени терапевтической пирамиды, включающей самый дешевый препарат для лечения мигрени, как правило, ненаркотический анальгетик (парацетамол, аспирин). Если пробное лечение оказалось неэффективным, больной поднимается на следующую ступень пирамиды, пока не будет найдено эффективное лечение. В соответствии с одним из вариантов ступенчатого подхода лечение начинается на том уровне, который соответствует результатам терапии в прошлом. Например, если пациенту ранее не помогали простые анальгетики, то можно начать лечение с комбинированных препаратов. Второй вариант ступенчатого подхода предполагает, что больной может подниматься с одного уровня пирамиды на другой во время приступа. Например, если в начале приступа простые анальгетики оказались не эффективны, то при повторном приеме могут быть использованы комбинированные препараты или агонисты 5НТ1В ,т-рецепторов. Ступенчатый подход представляет адекватное лечение для больных, которым помогают обычные анальгетики (первая ступень). Однако маловероятно, что больному с тяжелыми приступами, сопровождающимися рвотой, состоянием оглушения помогут простые анальгетики или комбинированные препараты. Для таких больных кажется не приемлемым прохождение по всем ступеням терапевтической пирамиды. Этот подход увеличивает вероятность того, что лечение окажется безуспешным, больной и врач останутся неудовлетворенными, поиск эффективного препарата и их постоянная замена делает лечение дорогостоящим.
В связи с этим в последнее время для подбора лечения приступа предлагается использовать стратифицированный подход. По своей сути он предполагает, что наилучшим критерием успешного подбора лечения мигрени являются интенсивность боли и степень нарушения трудоспособности. Весьма вероятно, что у больного с легкими приступами мигрени эффективным окажется лечение, соответствующее первой ступени терапевтической пирамиды. Пациентам с приступами тяжелой мигрени лечение следует начать с препаратов более высокого уровня, например агонистов 5НТ1B/1D-рецепторов (триптаов).
Понятно, что высокоэффективное лечение приступа мигрени предполагает индивидуальный подбор лекарственного средства, в основе которого лежат известные принципы о сравнительной клинической эффективности препаратов, их побочных эффектах, сопутствующих заболеваниях, тяжести приступа мигрени и предыдущего опыта применения антимигренозных средств.
Режим дозирования лекарственного препарата
ЗОМИГ (золмитриптан)
Рекомендуемая доза Зомига для снятия приступа мигрени — 2,5 мг. Если симптомы сохраняются или вновь возникают в течение 24 часов, может потребоваться прием повторной дозы Зомига. Если требуется повторная доза, она не должна приниматься в течение 2 часов после приема первой дозы. Если у пациента не достигнут терапевтический эффект после приема дозы 2,5 мг, для снятия последующих приступов мигрени следует применять Зомиг в дозе 5 мг.
Эффективность Зомига не зависит от того, через какое время после начала приступа была принята таблетка, однако рекомендуется принимать Зомиг, как можно раньше с момента начала мигренозной головной боли. В случае возникновения повторных приступов рекомендуется, чтобы общая доза Зомига, принятая в течение 24 часов, не превышала 10 мг.
Представлена краткая информация производителя по дозированию лекарственных средств у взрослых. Перед назначением препарата внимательно читайте инструкцию.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник


