Головная боль эпизодическая лечение
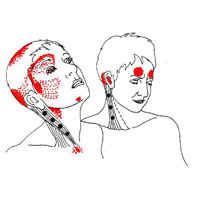

Головная боль напряжения, как правило, имеет диффузный характер, легкую или умеренную интенсивность, и часто описывается, как ощущение «натянутой ленты» вокруг головы. Головная боль напряжения (ГБН) является наиболее распространенным типом головной боли, и все же причины этого вида головной боли до сих пор не очень понятны.
Лечение головной боли напряжения достаточно эффективно. Управление головной болью напряжения представляет собой часто баланс между здоровым образом жизни, использованием немедикаментозных методов лечения и назначением адекватного медикаментозного лечения.
Симптомы
Симптомы головной боли напряжения включают в себя:
- Тупая, ноющая головная боль
- Ощущение «стянутости» или давление в области лба или по бокам головы и в затылке
- Болезненность кожи головы, шеи и мышц плеча
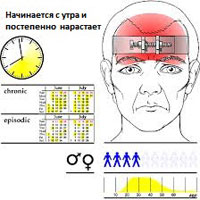
Головные боли напряжения делятся на две основные категории — эпизодические и хронические.
Эпизодические головные боли напряжения
Эпизодические головные боли напряжения могут длиться от 30 минут до недели. Эпизодические головные боли напряжения бывают менее 15 дней в месяц в течение, по крайней мере, трех месяцев. Частые эпизодические головные боли напряжения могут стать хроническими.
Хронические головные боли напряжения
Этот тип головной боли напряжения продолжается несколько часов и может быть непрерывным. Если головные боли возникают 15 или более дней в месяц в течение, по крайней мере, трех месяцев, они считаются хроническими.
Головные боли напряжения и мигрень
Головные боли напряжения иногда бывает трудно отличить от мигрени. Кроме того, если у пациента частые эпизодические головные боли напряжения, то у него также может быть и мигрень.
В отличие от некоторых форм мигрени, головная боль напряжения, как правило, не сопровождается нарушением зрения, тошнотой или рвотой. И если при мигрени физическая нагрузка усиливает интенсивность головной боли, то при головной боли напряжения нагрузки не оказывают такого действия. Повышенная чувствительность к любому свету или звуку может иногда возникать при головных болях напряжения, но эти симптомы встречаются нечасто.
Причины
Причины головной боли напряжения, не известны. Медицинские эксперты считали что, головные боли напряжения возникают из-за проблем в мышцах лица шеи и кожи головы, что в свою очередь обусловлены сильными эмоциями, избыточными нагрузками или стрессом. Но исследования показывают, что мышечный спазм не является причиной этого типа головной боли.
Наиболее распространенные теории придерживаются версии о наличии повышенной чувствительность к боли у людей, у которых есть головные боли напряжения и, возможно, есть повышенная чувствительность к стрессу. Увеличение болезненности мышц, что является распространенным симптомом головной боли напряжения, может быть результатом увеличения общей болевой чувствительности.
Триггеры
Стресс является наиболее частым триггером, который вызывает головную боль напряжения.
Факторы риска
Факторы риска для головной боли напряжения включают в себя:
- Гендерный. Женщины чаще болеют этим типом головной боли. Одно исследование показало, что почти 90 процентов женщин и 70 процентов мужчин испытывают головные боли напряжения в течение своей жизни.
- Средний возраст пациента. Частота головных болей напряжения достигает пика к 40 годам жизни, хотя эта головная боль может развиваться в любом возрасте.
Осложнения
Из-за того, что головные боли могут беспокоить довольно часто, это может значительно влиять на производительность труда и качество жизни в целом, особенно, если они перешли в хроническую форму. Частые боли могут нарушить привычный образ жизни и общую работоспособность.
Диагностика
Диагноз головной боли напряжения, прежде всего, основан на истории болезни и симптоматике и данных неврологического обследования.
Врача могут интересовать ответы на следующие вопросы:
- Когда появились симптомы?
- Заметил ли пациент какие-либо триггеры, такие как стресс или голод?
- Были ли симптомы были непрерывными или эпизодическими?
- Насколько выражена симптоматика?
- Как часто возникают головные боли?
- Как долго беспокоила головная боль в последний раз?
- Что, по мнению пациента, уменьшает симптомы и что усиливает симптомы?
Кроме того, врача интересуют также следующие детали:
- Характеристики боли. Имеет ли боль пульсирующий характер? Боль тупая, постоянная или острая?
- Интенсивность боли. Хорошим показателем тяжести головной боли, является время, в течение которого пациент может работать во время приступа головной боли. Может ли пациент работать? Есть ли эпизоды, когда головная боль приводила к пробуждению от сна или нарушению сна?
- Локализация боли. Чувствует ли пациент боль во всей голове, только на одной стороне головы, или просто в области лба или в области глазниц?
Инструментальные методы обследования
Если у пациента есть необычные или интенсивные головные боли, врач может назначить дополнительное обследование для исключения более серьезных причин головных болей.
Наиболее часто используется два метода диагностики, такие как КТ (компьютерная томография) и МРТ, которые позволяют визуализировать органы и ткани и обнаружить морфологические изменения.
Лечение
Некоторые пациенты с головной боли напряжения не обращаются к врачу и пытаются лечить боль самостоятельно. К сожалению, многократное самостоятельное использование обезболивающих средств может само вызвать сильные головные боли.
Медикаментозное лечение
Существует большое разнообразие лекарственных препаратов, в том числе и безрецептурных, позволяющих уменьшить боль, в том числе:
- Обезболивающие. Простые безрецептурные обезболивающие, как правило, являются первой линий лечения головной боли. К ним относятся аспирин, ибупрофен (Advil, Motrin IB, другие) и напроксен (Aleve). Рецептурные лекарства включают напроксен (Naprosyn), индометацин (Indocin) и кеторолак (кеторолака трометамин).
- Комбинированные препараты. Аспирин или ацетаминофен или оба, часто в сочетании с кофеином или седативным препаратом в одной лекарстве. Комбинированные препараты могут быть более эффективными, чем препараты с одним действующим веществом.
- Триптаны и наркотики. Для людей, у которых присутствуют как мигрень, так и головные боли напряжения, триптаны могут эффективно облегчить головную боль. Опиаты или наркотики, используются редко из-за их побочных эффектов и высокого риска развития зависимости.
Профилактические препараты
Для того чтобы снизить частоту и тяжесть приступов, особенно, если у пациента частые или хронические головные боли, которые не купируются с помощью обезболивающих препаратов, могут быть назначены и другие препараты.
Профилактические препараты могут включать в себя:
- Трициклические антидепрессанты. Трициклические антидепрессанты, включая амитриптилин и нортриптилин (Pamelor), являются наиболее часто используемыми лекарствами для того, чтобы предотвратить развитие головной боли напряжения. Побочные эффекты этих препаратов могут включать увеличение веса, сонливость и сухость во рту.
- Другие антидепрессанты. Существуют свидетельства эффективности использования таких антидепрессантов как венлафаксин (Effexor XR) и миртазапин (Remeron) у пациентов, у которых также нет депрессии.
- Противосудорожные и миорелаксанты. Другими препаратами, которые могут помешать развитию головной боли напряжения являются противосудорожные препараты, такие как топирамат (Топамакс) и миорелаксанты.
Корректировка образа жизни и домашние средства
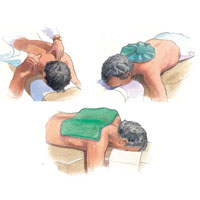
Отдых, пакеты со льдом или длительный, горячий душ могут нередко уменьшить интенсивность головных болей.
Немедикаментозное лечение
- Иглоукалывание. Иглоукалывание может обеспечить временное снижение хронической головной боли напряжения.
- Массаж. Массаж может помочь уменьшить стресс и снять напряжение. Это особенно эффективно для снятия спазма в мышцах задней части головы, шеи и плеч.
- Глубокое дыхание, биологическая обратная связь и поведенческая терапия. Разнообразие расслабляющих процедур очень полезно для лечения головной боли напряжения, в том числе глубокое дыхание и биологически обратная связь.
Источник
Головные боли – одна из наиболее частых жалоб, с которой больные обращаются к врачу. Проблема головной боли является мультидисциплинарной медицинской, поскольку головная боль может быть не только симптомом патологических процессов, локализующихся в области головы (которые могут иметь различную природу: сосудистую, опухолевую, воспалительную и т.д.), но и ведущим проявлением многих других заболеваний организма. Эпидемиологические исследования, проводимые в развитых странах Европы и Америки, показали, что более 70% населения этих стран жалуются на приступообразные или постоянные головные боли [1,3]. Однако это не отражает истинного положения вещей. Большинство людей расценивает редкие, умеренной интенсивности головные боли как симптом переутомления, купируют их самостоятельно или прибегают к советам окружающих и провизора. Как правило, по поводу этой категории головных болей пациенты не обращаются к врачам, поскольку считают, что эти боли не наносят существенного урона организму. Только в случае сильной или упорной боли, либо тогда, когда меняется характер боли, приступы становятся сильнее и чаще эти пациенты попадают в поле зрения клинициста. Поэтому можно предположить, что практически 90% населения периодически испытывает головную боль. При этом головная боль может быть ведущей, а иногда и единственной жалобой при более чем 45 различных заболеваниях: невротических, депрессивных, гипертонической болезни, артериальной гипотонии, почечной и эндокринной патологии, органических заболеваниях нервной системы, ЛОР–органов, глазных и стоматологических болезнях, травмах, интоксикациях, приемах лекарственных средств [2]. Такая распространенность головной боли, а также сложность диагностики приводят к снижению социальной и трудовой активности. Таким образом, врачу следует уделять самое пристальное внимание пациентам, жалующимся на впервые возникшую головную боль или изменение характера уже существующей боли.
Головные боли можно разделить на две основные категории: первичную и вторичную. При первичной головной боли самое тщательное обследование не выявляет каких–либо органических причин. Вторичная, или симптоматическая, головная боль бывает следствием разнообразных заболеваний.
Первичные формы головных болей встречаются значительно чаще, чем вторичные. К ним прежде всего относятся головные боли напряжения (ГБН), мигрень, а также несколько более редких форм, включая пучковую (кластерную) головную боль и пароксизмальную гемикранию. Среди первичных головных болей наибольший процент занимает головная боль напряжения (68–70%). Раньше головную боль напряжения (ГБН) считали идиопатической, ипохондрической или психогенной [8]. ГБН чаще возникает в возрасте 20–30 лет, однако этой формой первичных головных болей страдают и люди в возрасте до 50 лет, и дети дошкольного и школьного возраста (до 60% случаев отмечаются ГБН среди других форм первичной головной боли).
Международной ассоциацией по головной боли предложены следующие основные диагностические критерии ГБН [6]:
1. Длительность от 30 мин до 7 дней
2. Соответствие не менее чем 2–м характеристикам:
* давящая, сжимающая (не пульсирующая);
* легкой или умеренной интенсивности;
* двусторонней локализации;
* отсутствие усиления от повседневной
деятельности.
3. Соответствие следующим 2–м
характеристикам:
* отсутствие тошноты и рвоты (но может быть анорексия и тошнота на высоте боли);
* отсутствие сочетания фонофобии
с фотофобией.
4. Данные анамнеза и обследования предполагают наличие другого заболевания, но оно исключается целенаправленным исследованием.
5. Другое заболевание имеет место, но головная боль не связана с ним во временном отношении.
6. Диагноз головной боли напряжения ставится при наличии не менее 10 эпизодов головной боли, отвечающих вышеперечисленным критериям.
Интенсивность головной боли может колебаться от 2 до 8 баллов по визуальной аналоговой шкале, по которой 0 баллов соответствует отсутствию боли, а 10 баллов – сверхинтенсивной боли. Обычно интенсивность ГБН оценивается пациентом в 4–6 баллов.
Клиническая картина ГБН не ограничивается только болевым синдромом. Как правило, ГБН сочетается с болевыми синдромами другой локализации, например, болями в области сердца, живота, шеи, спины, в суставах. Частыми коморбидными ГБН синдромами являются перманентные или пароксизмальные психовегетативные нарушения. Это могут быть колебания артериального давления, тахикардия, гипервентиляционный синдром, типичные или атипичные панические атаки, липотимические состояния, обмороки, предменструальный синдром (у женщин). Поэтому при назначении терапии необходимо учитывать все многообразие клинической симптоматики.
Головные боли напряжения делятся на эпизодические (ЭГБН) и хронические (ХГБН). И те и другие могут сопровождаться мышечным напряжением. К ЭГБН относятся боли, возникающие менее 15 дней в месяц или 180 дней в году, а при ХГБН – более 15 дней в месяц или 180 дней в году. Это разделение весьма условно. Результаты проведенных исследований показали, что наибольшие отличия отмечаются в группах больных ГБН, при которых головные боли наблюдаются менее 10 и более 20 дней в месяц. При этом в первом случае ЭГБН имеют менее тяжелое течение – интенсивность головной боли по десятибалльной визуальной аналоговой шкале обычно не превышает 4 баллов. При этом типе головных болей лидируют тревожные расстройства. ЭГБН существенным образом не нарушает качества жизни пациентов.
Во второй группе с ХГБН, (частота головной боли свыше 20 дней в месяц) первостепенное значение в развитии болевого синдрома имеет депрессия. ХГБН всегда интенсивнее, больные оценивают их в 5–6 баллов и более. Эти боли, как правило, нарушают социальную активность больных, снижают их работоспособность, ухудшают качество жизни. Нередко эти больные из амбулаторных переходят в разряд стационарных пациентов. Оба вида ГБН разделяются на подгруппы в зависимости от наличия или отсутствия напряжения перикраниальных мышц.
В последней, второй редакции Международной классификации головных болей 2003 года ЭГБН подразделяется на: 1) нечастые ЭГБН сочетающиеся или не сочетающиеся и Частая ЭГБН и 2) частые ЭГБН, сочетающиеся или не сочетающаяся с напряжением перикраниальных мышц.
Подобное выделение подгрупп необходимо, прежде всего для адекватного выбора терапевтической тактики и определения прогноза.
Широкая распространенность ГБН (68–70%) в популяции обусловлена многочисленными причинами, ее вызывающими. Выделены три основных фактора, способствующих возникновению головной боли напряжения:
l эмоционально–аффективные нарушения;
l длительно напряжение мышц шеи
и скальпового апоневроза;
l избыточный или длительный прием анальгетиков.
Главную роль в патогенезе ЭГБН играют психогенные и нейробиологические факторы. Психические нарушения, среди которых преобладают тревожные расстройства, обусловливают изменения соотношения ноци– и антиноцицептивных систем организма что приводит к повышенной восприимчивости боли. Нередко головная боль может развиться на фоне острого эмоционального дистресса (потеря близких, конфликтная ситуация дома, на работе, смена работы и т.д.). Иногда временная связь между появлением головной боли и эмоциональными моментами ясна, но чаще эти связи более скрытого порядка. Длительное напряжение мышц при антифизиологических позах создает дополнительный афферентный болевой поток, участвующий в симптомообразовании [4, 9]. Чаще всего это бывает связано с определенной профессиональной деятельностью – длительная работа за компьютером, пишущей машинкой, вождение автомобиля, работа с мелкими деталями. При этом в напряженном состоянии долгое время находятся глазные мышцы, мышцы скальпового апоневроза, шейные мышцы. Могут играть роль и длительно сохраняющиеся неудобные позы во время сна, особенно в ситуации глубокого сна, вызванного употреблением алкоголя или снотворных.
Важную роль среди причин ГБН играет лекарственный фактор. Избыточный длительный прием анальгетиков (более 45 граммов ацетилсалициловой кислоты или ее эквивалентов в месяц) может стать причиной головных болей. Также это относится и к избыточному приему транквилизаторов. Длительный прием анальгетиков и транквилизаторов может приводить к усилению головных болей, их хронизации, а также индуцировать развитие депрессивного состояния. Считается, что индуцированная анальгетиками головная боль появляется после трехмесячного злоупотребления ими [1].
Факторы, провоцирующие головную боль напряжения, представлены в таблице 1.
Таким образом, наиболее частыми провоцирующими ГБН факторами являются эмоциональный стресс, физическое или умственное перенапряжение, нарушения сна, менструации, вынужденное голодание (состояния, сопровождающиеся гипогликемией), работа в душном помещении и прием алкоголя. Однако не следует забывать, что головные боли могут возникать при перемене погодных условий, длительном пребывании в неудобной позе, нарушении цикла сон–бодрствование (работе в ночное время).
Для уточнения диагноза рекомендовано применение следующих параклинических исследований: клинического и биохимического анализов крови; анализа мочи; ЭКГ; рентгенограммы грудной клетки; исследования ликвора; КТ или МРТ головного мозга и шейного отдела позвоночника; ЭЭГ; исследование глазного дна. Могут понадобиться консультации окулиста, стоматолога, оториноларинголога, терапевта, ангиография, оценка депрессии и другие (по показаниям) параклинические исследования [3].
Хронизации головной боли способствуют злоупотребление анальгетиками, кофеином, бензодиазепинами, барбитуратами, а также тревога и депрессия, патология шейного отдела позвоночника и височно–нижнечелюстного сустава.
Несмотря на то, что ГБН не относятся к фатальным неврологическим заболеваниям, ХГБН представляют значительную социоэкономическую проблему. Значительная часть пациентов с ХГБН в анамнезе имеют период ЭГБН, т.е. происходит трансформация ЭГБН в хронические боли. В процессе трансформации немаловажную роль играет неадекватное лечение ЭГБН, в том числе игнорирование врачом сопутствующих ГБ тревожных симптомов.
В лечении ЭГБН необходимо воздействовать на основные механизмы, участвующие в формировании ГБН: коррекция психических нарушений (тревоги), уменьшение мышечного напряжения. Следует рекомендовать пациентам правильно организовывать режим дня, вовремя отдыхать, поддерживать удобные условия работы, расслаблять мышцы, повышать устойчивость к стрессорным воздействиям. В настоящее время при лечении ЭГБН приоритетное значение имеют нелекарственные методы воздействия. Их преимущество заключается в отсутствии побочных и аллергических реакций. При применении этих методов не развивается привыкание, как при приеме анальгетиков и транквилизаторов. И, наконец, отсутствие противопоказаний к применению большинства нелекарственных методов. Нефармакологическое воздействие направлено на коррекцию психических нарушений и уменьшение мышечного напряжения [2]. Для лечения ГБН в основном используются психотерапия, аутогенная тренировка, дыхательно–релаксационный тренинг, «биологическая обратная связь» (БОС), постизометрическая релаксация (ПИР), иглорефлексотерапия (ИРТ), фототерапия, гимнастика для шейного отдела позвоночника, физиотерапия.
Применение лекарственных препаратов для лечения ЭГБН требует соблюдения определенных условий и зависит от частоты возникновения головной боли. Имеются две стратегии лечения ЭГБН: купирование приступа и курсовое лечение, направленное на патогенетические механизмы, поддерживающие ЭГБН. Несомненно, намного проще, когда больной может проводить купирование приступа головной боли самостоятельно. Так, при редких ЭГБН (до 10 дней в месяц), которые не ухудшают качества жизни больного, можно не рекомендовать длительных курсов лечения, а советовать больным для купирования головной боли однократный прием анальгетиков [7]. Также хороший результат может быть достигнут при однократном сочетанном приеме миорелаксанта и анальгетика. Подобным пациентам целесообразно периодически проводить курсовое нефармакологическое лечение с применением методов аутогенной тренировки, ПИР, БОС, ИРТ, физиотерапии, ЛФК.
Если ЭГБН нарушают социальную адаптацию больного (частота головных болей от 10 до 15 раз в месяц), необходимо проведение курсового лечения и ограничение или исключение приема анальгетиков. При наличии в клинической картине мышечного напряжения целесообразно применение в течение месяца препаратов из группы миорелаксантов. Учитывая, что у данных пациентов преобладают тревожные расстройства, хороший эффект будут оказывать нефармакологические методы лечения. Этим пациентам следует назначать курс психотерапии для повышения стрессоустойчивости, снижения фиксации на болевых ощущениях, повышения социальной адаптации, а также научить больного методам психической релаксации. Можно использовать метод БОС.
Таким образом, терапия ЭГБН должна быть комплексной и направлена на коррекцию разных звеньев патогенеза, которые приводят к развитию клинических проявлений заболевания. Приоритетными в лечении подобных форм головной боли считаются нефармакологические методы. Фармакологическое воздействие также используется для купирования приступов головной боли и воздействия на тревожные коморбидные расстройства и мышечное напряжение. Однако необходимо учитывать, что применение лекарственных средств сопряжено с развитием побочных эффектов, развитием привыкания и хронизации головных болей. Так, частый и бесконтрольный прием анальгетиков приводит к формированию абузного фактора и переходу ЭГБН в ХГБН, вплоть до ежедневных головных болей. Кроме того, бензодиазепиновые анксиолитики также обладают абузусным фактором. Поэтому для лечения ГБН, особенно эпизодических, рекомендовано применение препаратов с минимально выраженными побочными эффектами. Другими словами, для достижения терапевтического эффекта следует назначать лекарственные средства с мягкими анксиолитическим, седативным эффектами в сочетании с анальгетическим. Подобный подход к современной фармакотерапии делает актуальным назначение фитопрепаратов. Еще одной мишенью назначения фитопрепаратов являются ЭГБН у подростков и детей младшего школьного возраста. В этом возрасте развитию ЭГБН способствуют длительное пребывание в антифизиологической позе (неправильная посадка за школьной партой, ношение портфеля) и переутомление.
Среди фитопрепаратов особое распространение получило лекарственное средство, выгодно комбинирующее в себе анксиолитический, спазмолитический, седативный и анальгетический эффекты – Ново–Пассит. Препарат по праву завоевал достойное место в ряду лекарственных средств благодаря своей эффективности (доказанной исследованиями, проведенными в психоневрологической и соматической практике) [5,10], возможности применения в самых разных возрастных группах, отсутствию побочных эффектов и, что весьма важно, своей доступностью.
Начиная с 1987 года, проводились крупномасштабные клинические испытания препарата в Чехословакии и в России. Было выявлено, что Ново–Пассит оказывает положительное терапевтическое действие на пациентов с психовегетативными и соматоформными нарушениями с выраженным тревожным радикалом. По результатам этих исследований препарат был рекомендован в качестве терапевтического средства в различных областях медицины (табл. 2) [10,11,12].
Ново–Пассит является комплексным растительным препаратом, в котором гармоничное сочетание экстрактов лекарственных растений обеспечивает комплексное психотропное (седативное, транквилизирующее, мягкое антидепрессивное) и «органотропное» (спазмолитическое, анальгезирующее, противоаллергическое, вегетостабилизирующее) действие.
Клинические эффекты компонентов, входящих в состав Ново–Пассита, представлены в таблице 3.
Таким образом, многообразные эффекты Ново–Пассита позволяют пациентам самостоятельно применять препарат в лечении ГБН (особенно эпизодических форм) также с ситуационными субклиническими вариантами тревожных расстройств.
Следует указать, что побочные эффекты (экзема на коже спины и живота, сонливость, утомление, желудочно–кишечные расстройства, легкая психическая заторможенность, головокружение) выражены слабо и встречаются редко [10].
Перечисленные побочные эффекты быстро редуцируются после отмены препарата.
В проведенном клиническом исследовании в Чехословакии не было выявлено никаких существенных отклонений в величинах биохимических параметров [10]. В процессе исследования не было обнаружено взаимодействия с другими препаратами. Однако из литературы известно, что алкоголь и другие препараты, тормозящие ЦНС, усиливают аналогичный эффект гвайфенезина, поэтому нежелательно сочетать прием Ново–Пассита и алкоголя. Относительным противопоказанием является miasthenia gravis. Важно отметить, что Ново–Пассит имеет статус безрецептурного препарата из–за отсутствия риска возникновения зависимости.
Таким образом, комплексно подобранные компоненты препарата Ново–Пассит обладают успокаивающим, улучшающим сон, анальгезирующим, противотревожным, стрессопротективным и вегетостабилизирующим действием. Это в свою очередь приводит к снижению психического напряжения, устранению страха, расслаблению мышц, уменьшению головной боли. Воздействуя таким образом на патогенетические механизмы, препарат Ново–Пассит оказывает выраженный положительный эффект у пациентов, страдающих головными болями напряжения.
Учитывая, что растительные компоненты подобраны в той терапевтической дозе, которая не приводит к развитию выраженных побочных проявлений, Ново–Пассит обладает высоким уровнем безопасности. Это позволяет применять данный препарат у взрослых и детей с 12 лет без консультации со специалистом. У детей младшего возраста допустимо использование препарата после консультации с врачом. Противопоказаний к применению Ново–Пассита во время беременности и лактации нет.
Литература:
1. Вейн А.М., Авруцкий М.Я и др. Боль и обезболивание. – М.: Медицина. – 1997. – 280 с.
2. Вейн А.М., Колосова О.А., Яковлев Н.А., Каримов Т.К. Головная боль (классификация, клиника, диагностика, лечение). – М. – 1994. – 286 с.
3. Голубев В.Л., Вейн А.М. Неврологические синдромы. Руководство для врачей. М., “Эйдос Медиа”, 2002 г. – 832 с.
4. Колосова О.А., Страчунская Е.Я. Электромиографическая характеристика различных вариантов головной боли напряжения// Материалы VII Всероссийского Съезда Неврологов. – Нижний Новгород. – 1995. – №4. – с.94–98.
5. Морозов Д.П. Натуральное седативное средство в психиатрии и соматической медицине// Психиатрия и психофармакология.–№1.–1999
6. Осипова В.В. Международная классификация головных болей, второе издание под редакцией Питера Годсби// Ж. лечение нервных болезней. – 2003. – №4.–с.3–9.
7. Соловьева А.Д., Акарачкова Е.С. “Но–шпалгин в лечении первичных головных болей”. Лечение нервных болезней, том 5, №1, 2004, с. 25–28.
8. Штульман Д.Р., Левин О.С. Неврология. Справочник практического врача. 2–е издание, переработанное и дополненное. – М.: МЕДпресс–информ, 2002. – 784 с.
9. Юдельсон Я.Б., Страчунская Е.Я. Головная боль. – Смоленск. – 1994. – 55 с.
10. Контролируемое клиническое исследование препарата Ново–Пассит, Чехословакия, 1987
11. VII Российский Национальный Конгресс “Человек и лекарство” Материалы сателлитного симпозиума “Реализация вековых традиций народной медицины в современных седативных и анксиолитических сртедствах”. Москва, 2001.
12. Материалы симпозиума “Традиционная терапия и новые возможности в детской практике” Санкт–Петербург, 2003г.
Источник

