Головная боль при миастении

В медицинской среде под миастенией подразумевается состояние слабости и быстро наступающей усталости мышц. А провоцируется эта аутоиммунная болезнь, как доказали исследования, нарушением нормальной связи между нервной и мышечной тканью.
Заболевание, которому будет посвящена данная статья, нельзя назвать распространенным. По последним исследованиям, ему подвержено всего 5 человек из 100 000. Но, к сожалению, склонность к миастении растет. А это значит, что нам стоит знать подробнее симптомы и причины появления данной патологии.

Миастения: что это за болезнь?
У здорового человека ощущение усталости мышц наступает после какого-то продолжительного действия или серьезного физического усилия, а у больного миастенией подобное состояние провоцируется совершенно обыденными вещами: разговором, процессом еды, короткой прогулкой и т. п.
При диагнозе миастения симптомы в виде усталости мышц становятся особенно заметными при повторном их напряжении, а после отдыха, как правило, состояние пациента приходит в норму. Но, к сожалению, с течением времени симптомы описываемой патологии нарастают: усталость наступает во все более короткие сроки, а для восстановления требуется все большее количество времени.
Между прочим, в связи с тем, что в течение суток у больного усталость проявляется то в большей, то в меньшей степени, патологию в начальной стадии часто классифицируют как истерию, хотя при диагностировании отмечено, что для миастении характерно отсутствие нарушений чувствительности, а также вегетативных расстройств.

Какие признаки не характерны для миастении
Для определения заболевания нужно знать, что миастения симптомы имеет довольно симметричные. Для нее не характерно поражение мышц, например, одной руки или одной ноги. Правда, опущение одного века – это часто встречающееся проявление данной болезни.
А вот головные боли, головокружения, проблемы с мочеиспусканием, онемения рук или ног, а также боли в мышцах конечностей не имеют к признакам миастении никакого отношения.
При описываемой патологии, кстати, дистальные отделы мышц (кисти рук, стопы ног) сохраняют свою силу, а больному трудно, например, поднимать и удерживать в такой позе руки, подниматься с корточек или идти по ступенькам.
Миастения: глазная форма
У подавляющего числа больных с названным диагнозом первыми сигналами заболевания являются проблемы с органами зрения. Как правило, они выражаются таким симптомом, как птоз (самопроизвольное опущение одного или обоих век), а также двоением видимых предметов (в медицине это состояние определяется как диплопия). Эти отклонения проявляются сильнее при движении глазных яблок в сторону или при необходимости вглядываться в изображение. Пациенту становится трудно даже зажмуриться.

Особенностью глазной формы этой патологии является динамичность ее симптомов. Так, птоз может сильнее проявляться вечером, исчезая после ночного сна, а двойное зрение в течение дня способно менять степень выраженности.
Со временем времени миастения (глазная форма), как правило, распространяется и на другие группы мышц. Но в половине случаев описываемое заболевание не уходит дальше органов зрения.
Как проявляется поражение мышц лица и горла при миастении
Около 15% случаев заболевания проявляются симптомами, связанными с функционированием мышц лица и горла. В медицине такую патологию называют бульбарными нарушениями.
Как правило, на первом этапе это выглядит как постепенное изменение тональности голоса. Человек в процессе разговора начинает вдруг гнусавить или произносить слова очень тихо, ему трудно удаются шипящие звуки и «р» (в медицине это определяется как дизартрия). Реже у таких больных может развиваться охриплость голоса. И совсем редко – нарушения модуляции, похожие на заикание.
Часто миастения, симптомы которой мы рассматриваем, сопровождаются и затруднениями процесса глотания (особенно это заметно при употреблении горячей пищи): больной с трудом проглатывает еду, кашляет, жидкость может выливаться через нос. Еще задолго до окончания обеда человеку становится все труднее жевать, дело доходит до того, что у него может отвиснуть нижняя челюсть (больные миастенией часто помогают себе при жевании рукой).
Мимика человека заметно беднеет: пациенту с трудом удается надувать щеки, улыбаться одной стороной рта (насмешливое выражение) или оскаливать зубы. К перечисленному выше присоединяется и слюнотечение.
Как миастения затрагивает мышцы конечностей и шеи
При поражении миастенией мышц шеи больному довольно трудно держать голову ровно. Кстати, как правило, эти изменения больше всего характерны для пациентов пожилого возраста. Они при этом принимают согнутую позу, а голова свисает вперед (из-за ослабления затылочных мышц шеи).
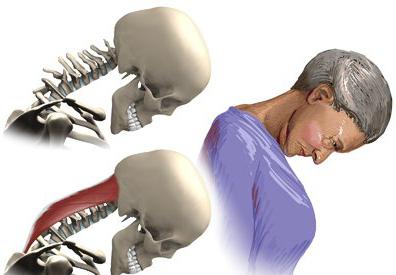
А для больных с локализацией патологии на конечностях даже непродолжительная прогулка может оказаться непосильной.
Причем, как заметили исследователи, при физической нагрузке изменяется общее состояние больного. Так, например, после десятикратного приседания, у пациента может появиться слабость не только в ногах, а и в мышцах рук, птоз и даже бульбарные нарушения.
Кстати, описываемая болезнь при любой локализации прогрессирует, но при этом глазная миастения может развиваться намного медленнее, чем другие формы заболевания, – в течение нескольких лет. Тем не менее подобные симптомы сильно осложняют жизнь пациента, а значит, ему требуется срочная врачебная консультация.
Как проявляется генерализованная миастения
Если у пациента одинаково затронуты все мышцы тела, то этот недуг определяется медиками как миастения генерализованная. Она поначалу не имеет конкретных симптомов, и больные жалуются на состояние постоянной усталости и слабости. Специалисты, опираясь на данные лабораторных исследований (а они не имеют каких-то значительных изменений), чаще всего ставят таким пациентам диагноз «невроз». И лишь спустя некоторое время, когда симптомы становятся явными, а рефлексы больного истощаются, диагноз пересматривается.
Опасностью данного вида заболевания является то, что при нем развивается слабость мышц грудной клетки и диафрагмы, приводящая к дыхательной недостаточности, что серьезно угрожает жизни больного.
Причины возникновения миастении
Для ответа на вопрос: «Миастения — что это за болезнь?», следует понять ее глубинные причины.
В нервных волокнах человеческого организма вырабатываются нейротрансмиттеры, доставляющие от мозга человека «приказы» к мышечным рецепторам. При миастении собственная иммунная система блокирует проводимость в нервно-мышечных связях, что и приводит в итоге к описываемому недугу.
Исследователи предполагают, что в выработке антител активное участие принимает вилочковая железа. Она находится в грудной клетке (в ее верхней части), у основания грудины. Эта железа растет до 18 лет, а затем начинается ее инволюция, то есть угасание жизнедеятельности и уменьшение размеров. У больных миастенией, как замечено исследователями, тимус (как еще называют вилочковую железу) имеет аномально большие размеры. Довольно часто в ней при этом обнаруживается опухоль, но в основном доброкачественная.
Для усугубления течения миастении могут оказаться роковыми и другие факторы – это физические нагрузки, различные заболевания, стрессы, длительное пребывание на жаре, а также прием некоторых препаратов, например, антибиотиков.
Вызывает ли миастения осложнения
Миастения, симптомы которой рассматривались выше, может в силу разных причин осложниться тремя видами кризов: миастеническим, холинэргическим и смешанным. Кстати, чаще всего провоцирует их наступление бронхолегочная инфекция.
Для всех видов криза характерно резкое усугубление симптомов заболевания, нарушение глотания и расстройство функции дыхания.
Больному в таком случае срочно требуется срочная госпитализация в реанимационное отделение и подключение к аппарату искусственного дыхания.
Как ставится диагноз «миастения»
Как вы уже, наверное, поняли, чтобы был поставлен правильный диагноз, очень важно попасть к опытному специалисту. Для него даже знакомства с историей болезни будет достаточно для постановки диагноза «миастения».
Диагностика же при дополнительных методах исследования проводится в виде функциональной пробы для выявления синдрома патологической мышечной усталости, прозериновой пробы, декремент-теста (выявляющего блокирование нервно-мышечной передачи), анализа крови на антитела к титину и ацетилхолиновым рецепторам, а также компьютерной томографии тимуса.
В случаях сложной диагностики выполняются исследования проводящей функции нервов, электромиография мышечных волокон, а также биохимические исследования.
Все это позволяет уточнить характер течения болезни и подобрать соответствующее лечение.

Лечение миастении
Обычно при диагнозе «миастения» лечение назначают в виде приема антихолинэстеразных препаратов («Калимин») и препаратов калия, так как его высокое содержание значительно улучшает функции клеток.
В случаях нарушения речи и глотания, а также при выраженной слабости мышц назначается глюкокортикоидная терапия в виде приема препаратов «Преднизолон» и «Метипред».
А генерализованная форма требует удаления тимуса (вилочковой железы) уже в течение первого года от начала заболевания. Но при некоторых видах патологии тимэктомия (удаление тимуса) не показана, так как не является эффективной.
В случае позднего начала миастении проводится иммуносупрессивная терапия при помощи препаратов «Циклоспорин», «Имуран», «Циклофосфан». А в ситуации резкого обострения болезни дают неплохой эффект плазмаферез (очистка плазмы крови), а также введение иммуноглобулина внутривенно.
Прогноз
Так как миастения имеет хроническое течение, то полное излечение от нее невозможно. Но правильная терапия данного заболевания приводит к весьма впечатляющим результатам, вплоть до исчезновения всех симптомов патологии.
Правда, даже в том случае, если ремиссия будет длиться до конца жизни пациента, говорят именно о ремиссии, а не об излечении. Так как в любой момент прием лекарственных средств, противопоказанных при диагнозе «миастения», лечение гриппа без консультации у специалиста или сильный стресс могут привести к обострению.

Несколько слов напоследок
Как вы, наверное, уже убедились, миастения – серьезное, а часто и тяжело протекающее заболевание, требующее обязательного контроля специалиста и постоянного приема лекарств.
При диагнозе «миастения» инвалидность – это, к сожалению, самый частый удел заболевших. Однако дисциплинированные пациенты могут долгие годы жить без ухудшения состояния и полностью себя обслуживать. Необходимо лишь помнить о лекарственных средствах, которые нужно принимать по составленному врачом графику.
Главное, вовремя обратить внимание на состояние здоровья, на непривычную слабость в отдельных группах мышц и успеть обратиться к опытному врачу, тогда болезнь можно надолго приостановить. Будьте здоровы!
Источник
К большому сожалению, в современной неврологии очень много вопросов такого вида, миастения, что это такое? Связано это с наличием огромного количества неизученных заболеваний, которые беспокоят человека. В данной статье речь как раз и пойдет об одном из них — миастения гравис.
Общие сведения
Что это за болезнь и что за странная приставка гравис? По древнегречески название болезни читается, как myasthenia gravis, что дословно означает слабость мышц. В целях экономии словарного запаса или времени, а быть может, еще по какой-то причине, второе слово опустили.
Аутоиммунное — данный тип болезни означает, что клетки иммунитета путают свои клетки с инфекцией и начинают атаковать их.
Миастения является довольно распространенным, аутоиммунным заболеванием, которое характеризуется снижением мышечного тонуса, и чрезмерной утомляемостью, которая наступает довольно быстро. Несмотря на свою распространенность, болезнь так до конца и не изучена.
Есть мнение, что недуг имеет связь с наследственной предрасположенность, однако, оно не доказано. Ну а если есть мнение о наследственности, соответственно имеются и другие варианты развития недуга, более подробно которые описаны в разделе причины.
Миастения поражает взрослых людей в возрасте 30–35 лет, но имеются свидетельства о заболевании и в менее младшем возрасте (от 20 до 30 лет). Кроме того, во врачебной практике есть случаи заболевания детей, в возрасте от 15 лет.
Что касается пананатомии (патологическая анатомия), то она также до конца не изучена. Известно, что в вилочковой железе часто находят фолликулярную гиперплазию, а в печени и со стороны эндокринологии, в частности, в щитовидной железе, надпочечнике находят лимфоидные инфильтраты.
Фолликулярная гиперплазия — повышение интенсивности размножения клеток ткани любого вида.
Лимфоидный инфильтрат — клетки крови, которые содержат повышенное содержание лимфоцитов.
В группе риска находятся женщины, которые превосходят мужчин по частоте заболевания в 4 раза.
Передача нервного импульсаКлассификация
Миастения главным образом поражает мышцы верхней части тела (глазные, шейные, глотки, языка и лица). Существует два вида классификации. Так, по развитию разделяют:
- Врожденная.
- Приобретенная.
По локализации, различают:
- бульбарная форма (болезнь Эрба-Гольдфлама);
- глазная (офтальмологическая) форма;
- генерализованная.
Иногда болезнь называют псевдопаралитическая миастения, так как она не парализует мышцы, а ослабляет их, из-за чего в некоторых случаях и создается впечатление паралича.
Причины заболевания
Как было указано ранее, причина развития данного недуга до конца неизвестна. Неврологи имеют предположения и некоторые результаты лечения других больных, но это всего лишь догадки, основанные на врачебной практике. А не результаты исследований.
Тем не менее предположительные причины возникновения заболевания, следующие:
- наличие ОРВИ в организме;
- нарушения нервной системы;
- летаргический энцефалит;
- тиреотоксикоз;
- ботулизм;
- сбой в иммунной системе (дерматомиозит, склеродермия);
- гормональный сбой (нарушение выработки тестостерона и т. п.);
- наличие опухолевых процессов, происходящих в вилочковой железе;
- рак печени, легкого, молочной железы;
- нервные переживания и стрессы.
Стоит отметить, что стресс является пусковым механизмом, в то время, как наличие нервных проблем формирует проблему изнутри.
Зачастую миастения является предвестником бокового амиотрофического склероза (БАС), и в такой ситуации болезнь выступает, как сопутствующий миастенический симптом. А не как самостоятельное заболевание. Причем, длительное время пациент может и не догадываться, о начале развития БАС.
Признаки заболевания
Для данной болезни характерно два общих признака:
- повышенная утомляемость;
- мышечная слабость.
Именно эти симптомы свидетельствуют о наличии недуга. Когда усталость накапливается длительное время человек начинает ощущать паралич пораженной мышцы, но это чувство временное. Для его устранения требуется отдых.
Как передаются импульсы на клеточном уровнеПосле того как болезный паралич отступает, можно продолжать выполнять свою работу или заниматься тем чем занимался.
Помимо общих признаков, можно разделить симптоматику в зависимости от типа заболевания.
Глазной тип имеет типичные признаки, в том числе:
- птоз (непроизвольное опущение верхнего века);
- двоение в глазах;
- проблемы с фокусировкой.
Проверить наличие глазной миастении можно простым способом: больной должен не менее 20 раз сжать и разжать руку в кисти, характерным признаком миастении будет птоз уже через несколько повторений.
Бульбарный вариант болезни, в свою очередь, отличается:
- проблемами с глотанием (в основном возникают при употреблении сухой или грубой пищи);
- проблемы с повышением голоса;
- возникновение «гнусавости».
Усталость возникает даже после небольшого разговора
Симптоматика усугубляется ближе к вечеру.
Поражению при бульбарной форме подвержены глотательные и жевательные мышцы, но иногда недуг затрагивает и мимические мышцы лица.
К примеру, больной человек не сможет открыть и закрыть рот больше 100 раз за 40 секунд, а в большинстве случаев и того меньше.
Генерализованная форма является наиболее распространенной и самой опасной. Она включает в себя все выше перечисленные признаки, которые нарастают постепенно сверху вниз. Сначала проявляются признаки глазной миастении, затем бульбарной, а после этого в процесс вовлекаются мышцы шеи, туловища и конечностей. Наступает паралич некоторых конечностей и может произойти поражение внутренних органов.
Кризы при заболевании
Для начала необходимо разобраться, что такое криз? Это своего рода острая форма заболевания, которая появляется внезапно (иногда даже молниеносно).
Причинами криза при миастении являются:
- летаргический энцефалит;
- тиреотоксикоз;
- онкологические заболевания (рак молочных желез, груди);
- пропуск приема таблеток;
- высокая психологическая или физическая нагрузка;
- прием гормональных препаратов;
- оперативное вмешательство.
По степени тяжести миастенический криз бывает:
- легкий;
- средний;
- тяжелый;
- молниеносный.
В зависимости от типа криза различается и тяжесть проявления симптомов. Но основными признаками подобного состояния являются параличи дыхательных или глотательных мышц.
Кроме того, возможными проявлениями криза являются:
- попадание в дыхательные пути слизи или слюны в результате локального паралича глотательных мышц;
- холодное потоотделение;
- удушье в результате нарушения дыхательной мускулатуры;
- вегетативные проявления (сухая кожа, краснота, расширенные зрачки);
- неконтролируемое опорожнение мочевого пузыря;
- «особые» дни у женщин.
Следует помнить, что возникновение миастенического криза это не просто обострение миастении, а особое состояние, при котором необходимо немедленно обратиться к врачу, так как при неоказании медицинской помощи возможен летальный исход.
Диагностика
Для постановки верного диагноза требуется комплексное обследование организма. Основным тестом, для диагностики миастении является прозериновая проба.
Специальный препарат — прозерин обладает мощным эффектом, который способствует повышенной выработке медиатора в головном мозге. Однако, данный эффект достаточно краткосрочен не подходит для полноценного лечения больного.
Данная проба вводится человеку внутримышечно и через 30–40 минут снимаются неврологические показатели, которые и дадут понять есть ли у человека проблемы или нет.
Однако, не всегда проба бывает однозначной и часто может потребоваться дополнительная инструментальная диагностика, которая в себя включает:
- электромиография — Декремент тест (данное исследование проводится также с использованием прозерина);
- электронейрография (при наличии сомнений после проведения элетромиографии);
- лабораторные анализы крови (может потребоваться смешанный анализ как клинический, так и биохимический анализ);
- компьютерная томография головного мозга.
Наличие такого комплекса исследований необходимо для дифференциальной диагностики, которая позволит не перепутать миастению с другими заболевания, со схожими симптомами.
Где расположена вилочковая железаК болезням, которые могут проявляться как миастения, относят:
- заболевания головного мозга воспалительного характера (энцефалит, менингит);
- опухоли головного мозга;
- боковой амиотрофический склероз;
- синдром Гийена Барре;
- ишемический инсульт.
Лечение
Лечение миастении долгий и последовательный процесс, который не должен прерываться, так как внезапная отмена медикаментозной терапии может спровоцировать миастенический криз.
Лечить недуг можно следующими способами:
- Консервативный.
- Консервативный в комплексе с хирургическим.
- Народные средства.
Медикаментозный способ является наиболее консервативным, но, даже лечение медикаментами оказывает угнетающее влияние на общее состояние больного, в первую очередь по причине длительной терапии (вплоть до нескольких лет).
Основу лечения составляет повышение количество ацетилхолина в нервно-мышечных синапсах.
Осуществляют это с помощью препаратов, сохраняющих ацетилхолин, а не провоцирующих его синтезирование, так как это довольно тяжело.
Препараты, которые обладают указанными свойствами:
- Пиридостигмил.
- Оксазил.
Стандартный курс приема данных лекарств — около 60 суток, но, возможно, и больше.
Нередко организм начинает отвергать данные лекарственные средства и тогда приходится корректировать лечение, вводить дополнительно средства, способствующие усвоению активного вещества (глюкокортикостероиды — преднизолон, метипред, иммунодепрессанты).
На самом начальном этапе применяется и вовсе консервативное лечение, которое в себя включает:
- Калимин 60Н.
- Хлористый калий.
- Калия-нормина.
На самом первом этапе широко применяются препараты на основе калия, совместно с лекарствами, способствующими его удержание в организме (верошпирон).
Возможно, применение обезболивающих средств, в том случае, когда присутствует болевой синдром (анальгин, кетанов и т. п.).
Оперативное вмешательство показано в крайнем случае, когда назначенное лечение не помогает. Кроме того, операция проводится в обязательном порядке у пациентов, старше 70 лет.
Суть операции в удалении вилочковой железы. Данное хирургическое вмешательство проводится под наркозом и гарантирует избавление от недуга, но не сразу. Человек приходит в свою обычную форму через год-полтора, в зависимости от тяжести болезни.
Как проходит операцияСтоит отметить сложность использования анестезии при данной болезни, так как наличие проблем с дыхательной и глотательной мускулатурой осложняет задачу анестезиологу, но это не означает, что будет применяться местный наркоз, нет. Просто врач будет применять особую технику подготовки больного.
Помимо таблеток, возможно сопутствующее лечение данного заболевания народными средствами дома. Ни в коем случае не стоит заменять лекарственную терапию на домашние рецепты, так как это может спровоцировать криз.
Обязательно согласовывайте применение домашних рецептов со своим лечащим врачом, так как он может дополнить или скорректировать лечение.
Наиболее известными рецептами являются:
Настойка из овса:
200 грамм промытого овса варят на среднем огне в течение часа. После этого отвар настаивают 1,5–2,5 часа. Принимать настой по четыре раза в сутки за час до еды по 2 ст. ложки.
Луковый мед
200 гр очищенного репчатого лука варят в течение полутора часов на среднем огне с 200 граммами сахара. После этого, в получившуюся смесь добавляют 2 ложки меда. Полученный отвар применяют по 2 ч. Ложки 3 раза в сутки.
Чесночная смесь
Три головки чеснока, 200 грамм льняного масла, литр меда и четыре очищенных лимона измельчают и смешивают друг с другом. Принимают данную смесь по 1 ч. Ложке три раза в день (данная смесь богата необходимыми организму витаминами).
Помимо прочего, для поддержания организма в форме необходимо как минимум, полноценное питание. В идеале же увеличить в своем рационе еду, богатую калием, кальцием и фосфором. Продолжительное голодание при миастении не рекомендовано, так как может лишь усугубить ситуацию.
Продукты, содержащие в себе калий:
- апельсины;
- бананы;
- авокадо;
- фасоль;
- чечевица;
- картофель;
- пастернак;
- курага;
- изюм.
Продукты, содержащие в себе кальций:
- молочные продукты;
- капуста;
- листья репы;
- спаржа;
- орехи;
- инжир;
- лосось.
Продукты, содержащие фосфор:
- творог;
- сыр;
- мясо;
- рыба;
- яйца;
- гречка;
- грецкие орехи.
Овсянка Фосфор необходим организму для лучшего усвоения кальция.
Миастения у детей
Несмотря на то, основной возраст заболевших миастенией 30–40 лет, 10–15% от общего числа больных — дети. Среди которых больше 60% девочки.
Начало миастении у ребенка отмечается в большинстве случаев с 7,5 лет, но есть вероятность проявления заболевания и у грудничка в неонатальном периоде развития.
Неонатальный — период развития младенца с момента рождения до достижения им 28 дней жизни
Если сравнивать взрослую и детскую миастении, разница между ними минимальна, так как заболевание прогрессирует одинаково.
Существует следующая классификация:
- локальная (бульбарная, которая может прогрессировать с нарушением дыхательных функций, так и без нарушений; глазная форма);
- скелетно-мышечная (с нарушением дыхания или без него);
- генерализованная (с нарушением дыхания и сердечной деятельности и без этих симптомов).
Симптоматика недуга практически ничем не отличается от миастении у взрослых. Единственное, могут возникнуть проблемы с диагностированием болезни, так как маленький ребенок не в состоянии доходчиво объяснить, что и где у него болит и какие ощущения он испытывает.
Диагностика и лечение отличается от классической лишь, дозировкой препаратов, которая подбирается в зависимости от возраста маленького пациента.
Оперативное вмешательство, кстати, также проводят, и оно дает 70–80% гарантии на устранение проблемы.
Основные рекомендации для больного ребенка заключаются, в:
- ограничение физической активности;
- контроле за нахождением ребенка на солнце (долгие солнечные ванны противопоказаны);
- приеме имуностимулирующей терапии в качестве профилактики;
- употреблении в пищу низкокалорийных продуктов.
Беременность
Миастения может затронуть не только обычного человека, но и девушку, находящуюся в интересном положении. Как таковая беременность не является фактором, который влечёт развитие недуга. Толчком для развития недуга будет:
- нарушения гормонального фона;
- стрессы;
- нервная неустойчивость;
- факторы, характерные для развития миастении у обычного человека.
Главными осложнениями в подобной ситуации является риск передачи заболевания ребенку, так вариантов несколько:
- Переходящая миастения (не грозит серьезными патологиями и излечима).
- Артрогрипоз (более серьезная форма болезни в результате которой может развиться деформация суставов).
Помимо прочего, данное заболевание во время беременности грозит будущей маме проблемами с дыхательной и сердечно-сосудистой системами, вплоть до полного их отказа (в самом неблагоприятном случае).
Диагностика и лечение не отличается от обычного, с небольшой поправкой на беременность.
Противопоказание при беременности — это естественные роды, так как в процессе могут начаться серьезные проблемы и есть риск потерять или маму, или малыша. Особое внимание также обращают и на использование эпидуральной анестезии.
В большинстве случаев роды проходят через кесарево сечение.
Следует учитывать такое условие, что обезболивание также должно проводится с учетом наличия миастении.
Профилактические меры
Профилактика миастении не проводится, в классическом ее понимании, так как болезнь может возникнуть внезапно, и ее истинная природа еще под вопросом. Прививки от данного недуга, к большому сожалению, также не существует.
Естественно, доктор укажет пациенту рекомендации, которые ему необходимо будет выполнять, в том числе:
- ведение здорового образа жизни;
- необходимо запретить больному употреблять спиртные напитки во время терапевтического курса;
- ограничение (в некоторых случаях полный запрет) на активную физическую деятельность (допускается лечебная гимнастика), работу, связанную с грубой физической силой также запрещены;
- необходимо следить за своим рационом, нельзя пренебрегать классическими рекомендациями об употреблении вредной пищи;
- избегать стрессовых ситуаций.
Самое основное и важное правило — не бросать употребление лекарственных средств, так как это может спровоцировать криз.
Прогноз
Прогноз заболевания благоприятен. В настоящее время любая форма недуга имеет благоприятный исход, но только при точном соблюдении рекомендаций специалиста.
Легче всего переносится зрительная миастения, тогда как излечить генерализованную форму недуга тяжело. Возможны улучшения (ремиссии), чередующиеся с периодами обострения.
В качестве неблагоприятного осложнения можно отметить возможность формирования у пациента блефароспазма.
Итак, миастения — это опасное заболевание, которое при отсутствии надлежащего лечения может привести к смерти больного. Не стоит тянуть с обращением к специалисту, так как этим можно серьезно навредить себе. Берегите себя и свое здоровье, лечитесь вовремя!
Источник: https://nervivporyadke.ru/
Источник


