Головная боль светобоязнь температура у ребенка

 Существует множество причин, из-за которых может образовываться светобоязнь у детей.
Существует множество причин, из-за которых может образовываться светобоязнь у детей.
Необходимо выявить их, чтобы провести необходимое лечение. В этом может помочь врач-офтальмолог после проведения диагностических тестов.
Светобоязнь может быть симптомом серьезного заболевания или временного явления, например, при попадании инородного тела.
Причины чувствительности к свету у детей
Чаще всего светобоязнь развивается у детей из-за действия негативных факторов окружающей среды. Они могут образовываться как снаружи (инородное тело, яркий солнечный свет), так и внутри при различных системных заболеваниях.
Инородное тело
В качестве инородного тела могут быть соринки, грязь, пыль, осколки. При попадании на слизистую оболочку глаз они вызывают повышенное слезотечение, покраснение глаз, повышенную реакцию на действие света. Инородный предмет может попасть в глаза при воздействии сильного ветра на улице или во время игры дома.
Вирусные заболевания
Попадая в кровь, вирус распространяется по крови в глаза. Может быть поражен один орган зрения или сразу оба. Возникает сильное покраснение глаз, повышенное слезотечение и повышенная чувствительность к действию яркого света. Патологию может образовать аденовирус, грипп, парагрипп, ротавирус и другие возбудители.
Воспалительные заболевания
К болезням, вызывающим светобоязнь, относятся:
- конъюнктивит различной природы;
- блефарит;
- кератит;
- дакриоцистит.
 Помимо повышенной чувствительности на действие света у ребенка появляются прозрачные или гнойные выделения из глаз, покраснение, отечность. Кожная поверхность глаз может резко увеличиваться в размере, за счет чего глазное яблоко полностью или частично не видно.
Помимо повышенной чувствительности на действие света у ребенка появляются прозрачные или гнойные выделения из глаз, покраснение, отечность. Кожная поверхность глаз может резко увеличиваться в размере, за счет чего глазное яблоко полностью или частично не видно.
Механические повреждения
Если повышенная чувствительность глаз на действие света спровоцирована механическим повреждениями, у ребенка будет наблюдаться сильный спазм век, при котором он не может открыть глаза. Если механические повреждения вызваны попаданием соринок, родители могут справиться самостоятельно. Если раны серьезные, следует обратиться к офтальмологу. В этом случае самолечение может привести к серьезным последствиям.
Возможны механические повреждения не только глаз, но и головы. Светобоязнь проявляется при сотрясениях, ушибах головного мозга, черепной коробки.
Патологии ЦНС
В редких случаях светобоязнь может быть вызвана заболеваниями головного мозга:
- доброкачественная или злокачественная опухоль головного мозга;
- абсцесс;
- киста, заполненная паразитарным содержимым;
- воспаление нервной ткани.
Помимо светобоязни у ребенка будут наблюдаться неврологические симптомы. Это может быть тремор конечностей, нистагм, дефекты речи, нарушение аккомодации зрачка. Наиболее часто при патологиях наблюдается головная боль, тошнота, рвота.
Системные инфекционные заболевания
Не все инфекции вызывают светобоязнь. Симптом вызывают заболевания:
- бруцеллез;
- скарлатина;
- листериоз;
- дизентерия.
Они вызывают резкое повышение температуры тела до 39 градусов и выше, тошноту, рвоту, головокружение. Многие из них образуют диарею.
Менингит
Заболевание проявляется при попадании инфекционного агента в головной мозг. Образуется повреждение нейронов, воспаление и отек мозга. За счет этого образуются характерные клинические симптомы:
- поза на боку с запрокинутой головой;
- повышение температуры тела до 40 градусов;
- сильная головная боль;
- напряженность мышц;
- светобоязнь даже при наличии только дневного света.
Все раздражители, поступающие из окружающего мира, негативно действуют на состояние пациента. Возникают осложнения в виде бактериального инфицирования сердца, недостаточности почек, тромбоза сосудов.
Симптомы
Светобоязнь у детей сопровождается определенной клинической симптоматикой:
- спазм век, когда ребенок не может открыть глаза;
- отечность кожи век;
- покраснение роговицы и век;
- повышенная продукция слезной жидкости;
- при наличии бактериальной инфекции образуется гной из внутреннего угла глаз;
- головная боль;
- признаки интоксикации организма в случае бактериальной и вирусной природы болезни.
 Возможны и другие симптомы, в зависимости от причины, вызвавшей светобоязнь. Например, при патологиях ЦНС может появиться нистагм, дрожание конечностей, тошнота, рвота.
Возможны и другие симптомы, в зависимости от причины, вызвавшей светобоязнь. Например, при патологиях ЦНС может появиться нистагм, дрожание конечностей, тошнота, рвота.
Диагностика
Чтобы определить точную причину болезни, врачу следует провести диагностические тесты:
- Опрос родителей ребенка. Врачу необходимо выявить, когда обнаружилась светобоязнь, какие дополнительные симптомы их беспокоят.
- Общий осмотр. Врач выявляет наличие покраснения, отечность, воспаление тканей. С помощью визуального осмотра можно определить наличие инородного тела.
- Бактериологический посев. Врач определяет возбудителя, вызвавшего болезнь, а также антибиотик, к которому у него есть чувствительность.
- Серологический тест для определения вирусной природы болезни.
- Консультация с неврологом, который может определить наличие или отсутствие симптомов поражения ЦНС.
- МРТ, КТ. При помощи проведения тестов на экране аппарата врач может увидеть послойное изображение головного мозга и глаз. С помощью теста врач определяет воспаление, отечность головного мозга, нарушение в системе сосудов.
На основе диагностических тестов врач ставит достоверный диагноз. После этого начинается лечение.
Лечение
Методы терапии зависят от причины, вызвавшей состояние. Наиболее часто применяют следующие препараты и методики:
- извлечение инородного тела при помощи офтальмологических инструментов и промывания глаз;
- антибактериальные препараты в виде капель, если причина в наружном инфекционно-воспалительном заболевании глаз;
- антибактериальные системные препараты, если светобоязнь образовалась из-за инфекционного заболевания организма;
- противовирусные средства в виде таблеток и капель для глаз;
- нестероидные противовоспалительные средства в виде капель для глаз.
Если причина состояния в системном заболевании, понадобится комплексная терапия, чтобы устранить риск рецидива.
 При проведении лечения родители должны помнить о том, что антибактериальные препараты применимы не более 7 дней, после этого времени у бактерий образуется резистентность. Противовирусные лекарственные средства могут применяться продолжительным курсом терапии, они не вызывают привыкание.
При проведении лечения родители должны помнить о том, что антибактериальные препараты применимы не более 7 дней, после этого времени у бактерий образуется резистентность. Противовирусные лекарственные средства могут применяться продолжительным курсом терапии, они не вызывают привыкание.
Профилактика
Чтобы предупредить светобоязнь и заболевания, которые ее образуют, рекомендуется придерживаться следующих правил:
- периодическое посещение офтальмолога со сдачей лабораторных и инструментальных анализов, чтобы вовремя выявить и устранить заболевания глаз;
- своевременное лечение системных заболеваний, чтобы не допустить образование осложнений;
- отсутствие посещения многолюдных мест во время эпидемии вирусов или инфекций, которые часто появляются в осенне-зимний период;
- устранение опасных предметов, которые могут поранить глаза ребенку;
- ношение солнцезащитных очков на улице во время действия сильного ветра.
Меры профилактики не смогут устранить возможность всех офтальмологических заболеваний, но значительно снизят риск их развития. Родителям следует помнить, что светобоязнь может быть симптомом офтальмологического или системного заболевания, поэтому не при всех состояниях можно обойтись домашними лечением.
Полезное видео
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Насморк, боль в животе, зудящая сыпь – все это хотя бы однажды беспокоило каждого ребенка. Но как быть, если случается что-то более серьезное: у ребенка резко повышается температура, или возникает скованность мышц шеи. Позвонить в «скорую помощь», вызвать врача из поликлиники или просто ждать?
Если ребенок заболел, выглядит ослабевшим, родители обращаются к участковому врачу. Но что делать, если температура подскочила вечером? Не все родители решаются вызвать «скорую помощь»: вдруг тревога будет ложной. Однако когда речь идет о здоровье ребенка, лучше перестраховаться.
Вот некоторые симптомы, которые являются поводом для того, чтобы срочно обратиться к врачу. Эти симптомы касаются детей старше года. Когда срочная медицинская помощь необходима грудным детям, рассказывается в статье «Шесть грозных симптомов у грудных детей» и слайд-шоу «Симптомы болезней у маленьких детей». Но есть одно общее правило: во всех случаях, вызывающих сомнение, нужно советоваться со специалистом.
Высокая температура у детей старше года
Когда у ребенка жар, первое что приходит на ум многих родителей – броситься к врачу. Однако педиатры рекомендуют смотреть не на градусник, а на то, как выглядит и как ведет себя ребенок, а также какие у него симптомы.
Повышение температуры – это самозащита организма от инфекции. Если у ребенка жар, это значит, что его иммунная система работает. Нормальная температура тела, как известно, в среднем равна 36,6˚С. Ректальная температура (в прямой кишке) приблизительно на градус выше температуры, измеренной в подмышечной области. То есть температура, измеренная ректально, считается повышенной, если превышает 38˚С.
Сбить температуру можно лекарствами, такими как парацетамол или ибупрофен (если ребенок старше 6 месяцев). Но только в том случае, если это действительно необходимо. Обязательно следует соблюдать дозировку, прописанную врачом или указанную в инструкции по применению лекарства. Нужно помнить, что жаропонижающие никак не борются с инфекцией, а лишь уменьшают температуру.
Опросы оказывают, что в каждом четвертом случае родители дают детям жаропонижающее при температуре ниже 38˚С, однако многие педиатры не рекомендуют прибегать к этим лекарствам, пока температура не поднимется до 38,5 ˚С. Если ребенок выглядит здоровым, ест и пьет, от вызова «скорой помощи» можно воздержаться. Сама по себе высокая температура не требует срочного лечения.
В большинстве случаев повышение температуры у детей не является неотложным состоянием, и в таких ситуациях вполне можно дождаться утра и открытия поликлиники. Срочная медицинская помощь ребенку старше двух лет необходима при повышении температуры до 40˚С, а также если высокая температура сопровождается вялостью и ухудшением самочувствия или длится больше четырех дней подряд. К малышам до двух лет врача следует вызывать, если жар держится более 2 дней.
Сильная головная боль
Легкую и умеренную головную боль снимают безрецептурные обезболивающие, но от сильной боли они не спасут.
Если головная боль длится несколько часов и так сильна, что мешает ребенку есть, играть, заниматься повседневными делами, нужно вызвать педиатра. В этом случае необходим немедленный врачебный осмотр.
Чаще всего головная боль бывает вызвана напряжением мышц головы. Но если она сопровождается неврологическими симптомами (спутанностью сознания, нечеткостью зрения, нарушениями ходьбы), а также рвотой, необходимо вызывать «скорую помощь». Эти симптомы могут быть признаками серьезных болезней.
Сыпь по всему телу
Сыпь на руках или ногах ребенка не должна слишком беспокоить родителей. Однако если она покрывает все тело, нужно обратиться к специалисту.
Если при надавливании на красную сыпь она бледнеет, а затем снова краснеет, то беспокоиться обычно не о чем. Так ведет себя вирусная и аллергическая сыпь, в том числе крапивница.
Сыпь, которая не бледнеет при надавливании, может быть признаком неотложного состояния, менингита или сепсиса, особенно если сопровождается повышением температуры. Подобная сыпь также может появиться на лице после сильных приступов кашля или рвоты, но это не представляет опасности.
И все же, при появлении у ребенка сыпи в виде красных или пурпурных пятнышек, которые не бледнеют при надавливании, лучше подстраховаться и срочно вызвать врача, чтобы исключить серьезные заболевания.
Еще одно неотложное состояние – крапивница, сопровождающаяся припухлостью губ. При появлении крапивницы ребенку необходимо дать димедрол. Если при этом у ребенка распухают губы или лицо, нужно вызвать врача. А если отмечается затруднение дыхания, следует звонить 03: эти признак анафилаксии, опасной для жизни аллергической реакции.
Острое расстройство пищеварения
Если у ребенка пищевое отравление или гастроэнтерит (который обычно называют «кишечным гриппом», хотя он не имеет с гриппом ничего общего), нужно следить, как часто у него бывает рвота и диарея (понос).
Рвота и диарея могут привести к обезвоживанию. При умеренном обезвоживании врач может порекомендовать прием раствора электролитов в домашних условиях. Однако лечение во многом зависит от возраста ребенка. Если состояние больного ухудшается (у него выделяется мало мочи, он выглядит вялым), следует обратиться к врачу.
Рвота три раза за день не может привести к обезвоживанию, а восемь приступов диареи за восемь часов могут, как и сочетание рвоты и диареи. За детьми с обезвоживанием нужно пристально наблюдать, так как им может понадобиться срочная госпитализация.
Если ребенок теряет жидкость из-за частого стула и не может удержать ее в желудке из-за рвоты, ему могут понадобиться внутривенные вливания или противорвотные лекарства. Чем младше ребенок, тем больше риск обезвоживания.
Скованность шеи
Скованность мышц шеи может быть признаком менингита – опаснейшего неотложного состояния. Поэтому родители паникуют, когда их ребенок не может посмотреть ни вправо, ни влево. Однако чаще всего это вызвано болезненностью шейных мышц, которая может возникнуть даже из-за неудобной позы во время сна.
При менингите скованность мышц шеи сопровождается высокой температурой, светобоязнью и головной болью. Поэтому нужно оценивать всю совокупность симптомов.
Скованность мышц шеи, сопровождающаяся высокой температурой, бывает не только при менингите, но и при тонзиллите – гораздо менее опасном заболевании. Но чтобы установить, чем болен ребенок, нужно вызвать педиатра. Конечно, если боль в шее – последствие травмы, это веский повод для срочной госпитализации.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Светобоязнь: причины, заболевания, при которых развивается, методы диагностики и лечения.
При попадании на сетчатку глаза большого количества света нервная система «дает команду» уменьшить контакт со светом, чтобы сетчатка не повредилась, в результате чего зрачок сужается. В темноте, напротив, для обеспечения оптимальной работы глаза зрачок расширяется. 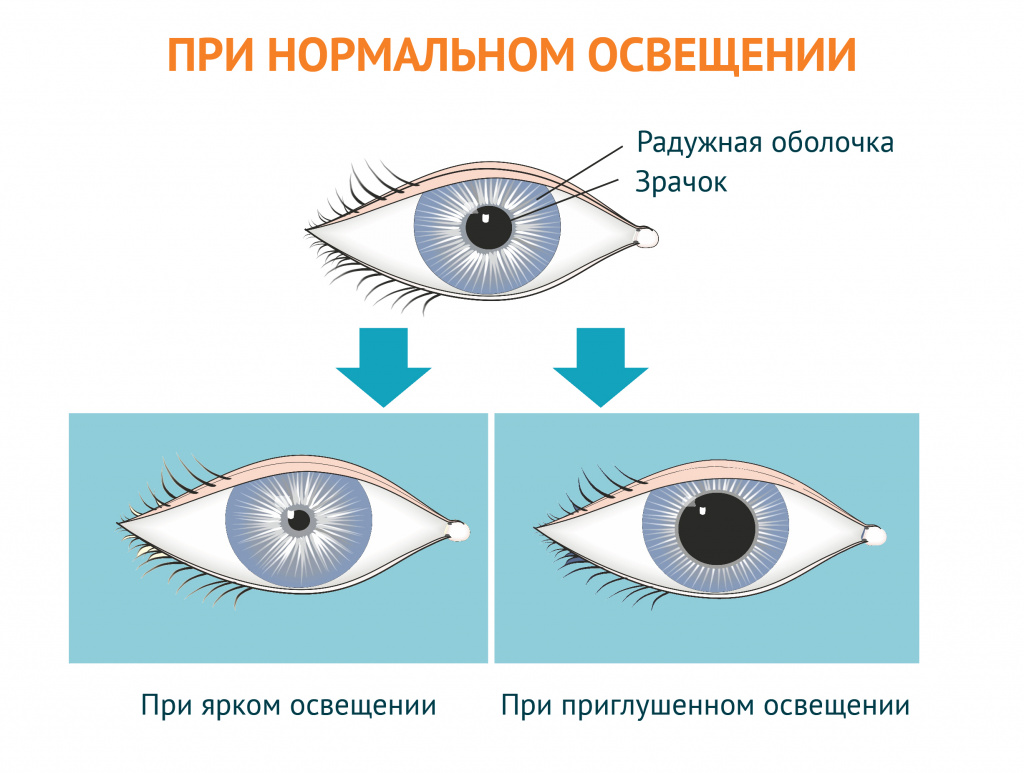
По сути, появление светобоязни говорит о том, что через зрачок попадает слишком много света, это сопровождается неприятными ощущениями, резью в глазах, слезотечением.
Причины появления светобоязни:
- Болезни нервной системы.
- Болезни глаза и его придаточного аппарата.
- Непатологические состояния, связанные с переутомлением, длительной работой за экраном монитора, стрессом.
Заболевания нервной системы, которым сопутствует светобоязнь
- Мигрень – это вид головной боли, которая характеризуется периодичностью появления, различной интенсивностью, локализацией и сочетанием неврологических и желудочно-кишечных проявлений (тошнота, головная боль, светобоязнь, повышенная чувствительность к шуму, свету и прочим раздражителям).
- Менингит – острое, жизнеугрожающее состояние, как правило, инфекционной природы. Характеризуется поражением оболочек головного и спинного мозга, при котором возникает ригидность затылочных мышц (больной не может коснуться подбородком груди из-за мышечного тонуса и боли), появляется сыпь на теле «звездчатой формы», светобоязнь, высокая температура.
- Энцефалит – воспаление головного мозга различной природы, требующее оказания срочной медицинской помощи, сопровождающееся мучительной головной болью и светобоязнью.
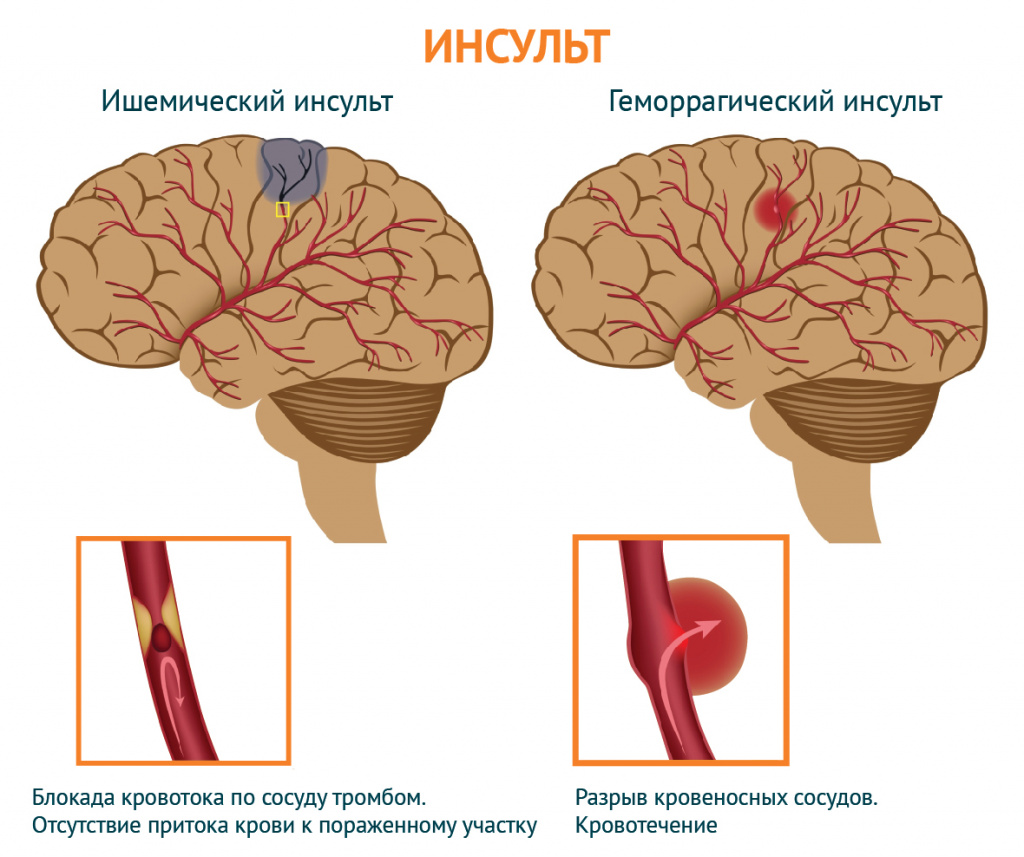
- Инсульт – нарушение кровоснабжения головного мозга. При поражении определенного участка мозга наряду с другими неврологическими проявлениями (например, внезапное остро возникшее головокружение, асимметрия лица, нарушение движений в конечностях и прочее), может возникать светобоязнь.
- Абсцесс мозга – патологическое состояние, при котором в веществе головного мозга образуется гнойник, который может раздражать мозговые оболочки и сопровождаться светобоязнью.
- Опухоли головного мозга имеют определенную локализацию и некоторые из них могут нарушать работу глазодвигательного нерва, мешая зрачку нормально реагировать на свет, или же опухоли могут раздражать мозговые оболочки и так же вызывать фотофобию.
- Бешенство – инфекционное заболевание, которое относится к группе высоконтагиозных (очень заразных) и жизнеугрожающих состояний, и часто сопровождается фотофобией.
- Грипп – острое инфекционное заболевание, при котором пациент часто испытывает дискомфорт в глазах из-за общей интоксикации.
- Нервное перенапряжение, стрессовые состояния, могут вызывать цефалгию (болевые ощущения в голове) и сопровождаться светобоязнью.
При подозрении на инсульт требуется незамедлительно обратиться к врачу.
Довольно редкое, но очень серьезное и жизнеугрожающее состояние, требующее срочного лечения в нейрохирургической клинике.
Заболевания глаза и его придаточного аппарата, при которых развивается фотобоязнь
- Аллергические заболевания глаз (аллергический конъюнктивит) – аллергическое воспаление конъюнктивы глаза и характеризуются развитием светобоязни, слезотечения, зуда в области глаз, снижением зрения.
- Травмы глаза, ожоги и попадание инородного тела в орган зрения, сопровождаются повреждением роговицы и ведут к развитию светобоязни, слезотечению, покраснению глаза и нарушению его функции вплоть до потери зрения.
- Кератоконъюнктивит – воспалительное заболевание, поражающее роговицу и конъюнктиву глаза и проявляется покраснением, фотофобией, слезотечением, снижением зрения (при отсутствии лечения может прогрессировать и стать постоянным), ощущением инородного тела в глазу, нарушением сна, выделением слизисто-гнойного характера из глаза.
- Кератит – воспаление только роговицы глаза – выражается ее покраснением, помутнением, в некоторых случаях – изъязвлением, снижением остроты зрения.
- Увеит – воспалительное заболевание сосудистой оболочки глаза, является причиной каждого четвертого случая слепоты или снижения зрения. Проявления этой болезни различные, но как правило пациенты жалуются на резь, боль в глазах, светобоязнь, слезотечение, снижение зрения, чувство инородного тела в глазу, «пелену и мелькание мушек перед глазами».
- Ирит – воспаление радужной оболочки глаза, проявляется помутнением радужки, покраснением, нарушением зрения и фотобоязнью.
- Иридоциклит – воспаление радужной оболочки и цилиарного тела глаза. Встречается довольно редко – около 0,05% всех офтальмологических заболеваний, наиболее часто поражает людей с ревматизмом; для иридоциклита характерно снижение остроты зрения, изменение цвета роговицы, ее помутнение, боль в глазах, их покраснение, светобоязнь и слезотечение.
- Глаукома – хроническое заболевание глаз, сопровождающееся повышением внутриглазного давления, что ведет к прогрессирующему снижению зрения вплоть до полной слепоты из-за атрофии зрительного нерва.
- Отслойка сетчатки – серьезное заболевание, в некоторых случаях приводящее к существенному снижению зрения и слепоте. Первые стадии бессимптомны, поводом для обращения к врачу служит появление пелены перед глазами, мелькание мушек и искр перед глазами, резкое снижение остроты зрения.
- Язва роговицы – деструкция участка роговой оболочки глаза (чаще всего односторонняя), при которой образуется язвенный дефект. Характеризуется, помимо визуальной картины, болью в глазу, фотофобией, слезотечением, снижением зрения, отеком век и их спазмом.
- Отсутствие радужной оболочки глаза (полное или частичное) – чаще всего является врожденной генетической патологией. Помимо видимого невооруженным глазом дефекта, эта патология проявляется светобоязнью, снижением остроты зрения, нистагмом (колебательные движения глазных яблок непроизвольного характера высокой частоты), повышением внутриглазного давления и другими симптомами.
Все перечисленные заболевания глаз требуют обращения к офтальмологу для предотвращения развития необратимых осложнений.
К каким врачам обращаться
При возникновении светобоязни и других жалоб со стороны глаз необходимо обращаться к офтальмологу, который поставит предварительный диагноз, назначит дополнительные исследования и может рекомендовать консультации других специалистов.
Постановкой диагноза, назначением дополнительных исследований, выбором тактики лечения и дальнейшим ведением пациента должен заниматься только профильный специалист, необходимо помнить, что потеря зрения ведет к инвалидизации.
Для диагностики потребуется офтальмологический осмотр, в отдельных случаях необходима компьютерная томография глазных орбит или МРТ головного мозга.
КТ глазных орбит
Метод выявления различных патологий органа зрения с помощью компьютерной томографии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Диагностика
При подозрении на развитие менингита, энцефалита, бешенства необходимо срочно обратиться за помощью к
терапевту
,
неврологу
, инфекционисту или вызвать бригаду скорой медицинской помощи. При необходимости назначается МРТ головного мозга,
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
люмбальная пункция с анализом спинномозговой жидкости, общий анализ крови.
Посев на менингококк (Neisseria meningitidis) и определение чувствительности к антимикробным препаратам.
В настоящее время распространено проведение вакцинации от менингита Менактра (вакцина против менингита).
Менактра (вакцина против менингита)
Вакцинация, проводимая с целью формирования иммунной защиты от менингококковой инфекции. Рекомендована детям и людям со сниженным иммунитетом, а также в качестве экстренной профилактики при контакте с человеком, инфицированным менингококком.
Симптомы инсульта как правило очевидны (потеря сознания, нарушение речи, асимметрия тонуса в конечностях и др.) и состояние пациента не вызывает сомнений в необходимости обращения за медицинской помощью. При возникновении подобных симптомов
невролог
поставит диагноз, подтвердив его с помощью осмотра и МРТ головного мозга,
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
при необходимости будет рекомендовано проведение электроэнцефалограммы.
Опухоли головного мозга, как и абсцессы, имеют симптоматику, которая зависит от локализации патологического очага в головном мозге. Для диагностики проводится МРТ головного мозга и/или КТ головного мозга,
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
по необходимости исследования проводят с введением контрастного вещества,
при отсутствии у пациента тяжелых нарушений функции печени, почек, а так же аллергических реакций на йод и йодсодержащие продукты.
Грипп – вирусное заболевание, носит сезонный эпидемический характер, проявляется лихорадкой, ломотой в теле, интоксикацией, насморком, кашлем, болью в горле, светобоязнью и покраснением глаз (так называемая инъекция сосудов склер). Лечением гриппа занимается терапевт или инфекционист.
В случае тяжелого течения болезни, при развитии обезвоживания, отсутствии эффекта от лечения, водно-электролитных нарушениях, выраженной интоксикации, присоединении вторичной инфекции необходима госпитализация в инфекционный стационар.
При развитии светобоязни из-за длительного пребывания за экраном монитора необходима временная смена рода деятельности, зрительная гимнастика, правильная организация рабочего времени с чередованием периодов отдыха и работы. При наличии стрессовых ситуаций, помимо использования различных трав седативного характера, рекомендован прием витаминов и минералов, полноценное питание, соблюдение режима сна и бодрствования, а также, по возможности, устранение причин стресса, может понадобиться консультация психоневролога.
Для подтверждения диагноза «мигрень»
невролог
может назначить обследования, направленные на исключение болезней опорно-двигательного аппарата: КТ шейного отдела позвоночника;
суставов; КТ височно-нижнечелюстных суставов (без функциональных проб);
МРТ головного мозга и шейного отдела позвоночника.
Лечение
При развитии аллергических реакций врач — аллерголог назначает противоаллергические препараты.
Заболевания глаз инфекционной природы могут потребовать назначения антибиотиков или противовирусных препаратов.
При абсцессе мозга, опухолях головного мозга нейрохирург определяет объем необходимого лечения: оперативное вмешательство, химио- или лучевая терапия или их комплекс.
При мигрени назначаются обезболивающие препараты, некоторые методики массажа, физиотерапевтическое лечение, рекомендуется смена режима дня пациента на время приступа и вне его.
Менингит, энцефалит, инсульт – жизнеугрожающие состояния, которые лечатся только в специализированных стационарах или отделениях (часто в отделениях интенсивной терапии) под постоянным контролем медицинского персонала.
В случае развития инсульта счет идет на минуты — своевременное восстановление кровотока в пораженном участке мозга может полностью восстановить утраченные неврологические функции пациента.
ИСТОЧНИКИ:
- Головная боль напряжения (ГБН) у взрослых. Клинические рекомендации. Всероссийское общество неврологов (ВОН) Российское общество по изучению головной боли (РОИГБ) 2016 г.
- Федеральные клинические рекомендации по диагностике и лечению аллергического конъюнктивита. Российская ассоциация аллергологов и клинических иммунологов. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Последнее изменение: февраль 2020
Источник


