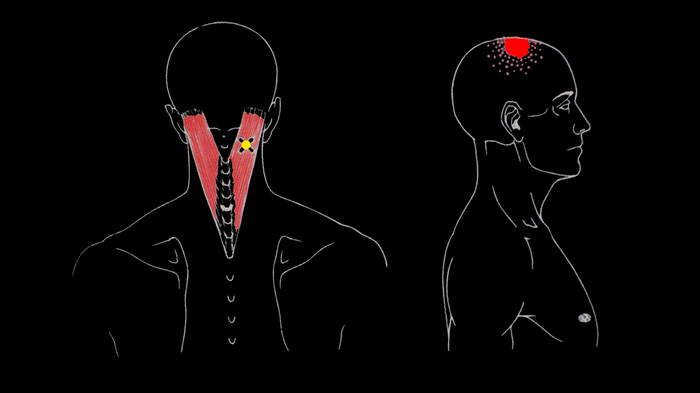
Головная боль в области шва

Последние данные микроанатомии краниального шва позволяют по-новому обсуждать механизм возвратной головной боли, а также слабые и умеренные черепные дисфункции. В данной статье описывается несложный подход к диагнозу и лечению этих проблем.
Механизм и функциональная анатомия
Для полного понимания описанной техники, диагноза и лечения необходима оценка последних данных микроархитектуры чешуйчато-теменного шва, представление о главных анатомических структурах самого шва, а также височной мышцы, её функции и о костях, к которым она прикрепляется.
В анатомии принято считать, что шовные соединения взрослого человека сливаются и поэтому становятся неподвижными. Данные последней гистологической работы, проведённой нами на шовном материале взрослого человека, противоречат этой точке зрения. Исследуемые образцы были взяты со швов черепа живого человека при нейрохирургической трепанации черепа. Поэтому исследование этих тканей было больше похоже на условия in vivo.
При помощи модифицированной техники с подкрашиванием авторам удалось продемонстрировать в швах черепа у взрослого человека присутствие жизнеспособных миелиновых и немиелиновых нервных волокон, рецепторов нервных окончаний, функциональную сосудистую сеть и комплекс коллагенных эластичных волокон.
Мы также продемонстрировали, что эти структуры часто проникают на края костных швов и перемещаются из диплоэ (губчатое вещество плоских костей) в шов и наоборот. Мы также можем сообщить сведения о том, что некоторые внутришовные васкулярные и нервные структуры могут возникать из внутрикраниальных мозговых оболочек. Значение этих полученных данных в том, что теперь краниальный шов человека можно рассматривать как функциональный анатомический комплекс, способный на дисфункцию из-за различных нарушений равновесия, стрессов и травм.
Так как теперь известно, что шов обладает нервными структурами, необходимыми для нервной рефлекторной активности, для входящих сенсорных сигналов в нервную систему и для двигательной активности, становится понятным, что нарушение функциональных связей между шовными костными гранями может привести к ненормальной неврогенной активности, а также вызвать внутришовную ишемию. Одно или оба эти состояния могут вызвать как локализованную, так и отражённую боль. Далее мы предполагаем, хотя на данный момент доказательств недостаточно, что на внутричерепную васкулярную систему доставки могут воздействовать неврогенные рефлекторные механизмы, которыми обладают внутришовные стимулирующие рецепторы.
В свете вышеизложенного становится очевидным, что желательно восстановление шовной подвижности. Возможно участие различных механизмов, которые усиливают шовную дисфункцию. Один из них — который почти полностью упускается из виду — это повышенный тонус, или сокращение височной мышцы. Эта мышца часто и хронически сокращается в условиях повышенного эмоционального стресса при аномалии зубного прикуса и/или при дисфункции височно-нижнечелюстного сустава.
Знакомство с анатомией височной мышцы показывает, что во время сокращения мышца способна производить компрессию на чешуйчато-теменной шов. Места прикрепления височной мышцы идут от ответвления венечного отростка и от переднего края ответвления нижней челюсти. Мышца возникает из дна височной ямки и из височной фасции.
Височная ямка простирается выше — к чешуйчато-теменному шву, и именно поэтому височная мышца заставляет двигаться теменную кость в нижнем направлении, вызывая при этом компрессию содержимого чешуйчато-теменного шва. Результаты этой шовной компрессии обсуждались раньше. Анатомия этого шва такова, что сокращение височной мышцы вызывает скользящее движение вниз шовной поверхности теменных костей, после того как верхнее движение нижней челюсти наталкивается на значительное сопротивление из-за близкого расположения верхних и нижних коренных зубов, или из-за того, что поверхности нижнечелюстного ответвления приходят в противоположное движение с верхом нижне-челюстной ямки височной кости.
Костные поверхности чешуйчато-теменного шва скошены и углублены так, что сокращение височной мышцы генерирует сдвигающую силу шва. Этот сдвиг может оказывать давление в продольном направлении на коллагенные волокна (волокна Шарки), которые становятся иннервированными. Это также может уменьшить физические размеры межшовных пространств, тем самым вызывая внутришовную ишемию давления, а также нарушение нормальной неврогенной рефлекторной активности, которую вызывают рецепторы, стимулирующие давление. Сдвиг также может мешать нормальной проводимости нервного волокна.
Диагноз и лечение
Диагноз симптомов (дисфункция церебральной головной боли), возникающих в результате дисфункции чешуйчато-теменного шва, всегда прямой. Когда повышается давление шва, то быстро возрастает серьезность симптомов, если осмотр производится во время обострения. Если во время осмотра пациент находится в спокойном состоянии, процесс выявления симптомов займёт всего несколько минут.
Техника осмотра проводится на пациенте, удобно лежащем на спине. Врач должен сидеть выше головы пациента, предплечья и локти удобно размещены на столе около и выше головы пациента. Затем врач устанавливает пальцами контакт с тканями, которые сразу обозначают с двух сторон задние нижние границы нижнечелюстных ответвлений. Затем на нижнечелюстные ответвления накладывается сила, одинаковая с двух сторон, направленная кверху таким образом, что действие силы проходит через височно-нижнечелюстные суставы, заставляя височные кости слегка двигаться в верхнем направлении. Эта сила давит на чешуйчато-теменные швы с двух сторон. Сила вводится деликатно и постепенно увеличивается до тех пор, пока пациент не сообщит о том, что произошло усиление присутствующего симптома, или открылся паттерн наследственного симптома. Если это происходит, мы считаем, что диагноз подтверждён.
Далее врач должен рассмотреть причины дисфункции чешуйчато-теменного шва. Визуальный осмотр задних коренных зубов даст основание подтвердить или отвергнуть аномалию зубного прикуса (в этом случае могут быть назначены консультации стоматолога).
Тонус височной мышцы должен быть определён пальпацией. Волокнистая структура и необычайная жёсткость ткани в сочетании с явно стертыми поверхностями коренных зубов являются подтверждением хронически повышенного тонуса височной мышцы, чаще всего в результате эмоционального стресса или подавленного страха.
Дисфункция височно-нижнечелюстного сустава лучше диагностируется при помощи пальпации и осмотра, когда нижняя челюсть выполняет свою норму движения. Основное лечение следует направить на причину, вызвавшую ненормальное состояние височной мышцы, будь то эмоциональная, дентальная причина или височно-нижнечелюстной сустав. Часто первичная причина больше не существует, однако физиологическое состояние шва настолько разрушено предыдущими нарушениями, что он стал неподвижным из-за компрессии. При таких обстоятельствах могут потребоваться всего несколько сеансов мобилизационной техники. Если причина шовной дисфункции продолжает сохраняться, обычно можно получить временное облегчение симптомов при помощи одной или всех техник, описанных ниже.
Остеопатическая манипуляпивная техника
После проведения диагностической техники компрессии на чешуйчато-теменной шов продолжается легкое надавливание, пока не почувствуется, что ткани расслабились. Такой феномен, возможно, происходит из-за неврогенной усталости при вторичном снижении тонуса ткани.
Ладонями можно определить, когда происходит расслабление височной мышцы. После изменения тонуса ткани применяется лёгкое вытяжение с двух сторон над верхними поверхностями нижнечелюстных ответвлений. Эта тракция проводится чрезвычайно деликатно, со своей стороны врач проявляет ещё и усилие для выравнивания. Действие направлено вниз по пути наименьшего сопротивления. Цель техники заключается в декомпрессии височно-нижнечелюстных суставов, чешуйчато-теменных швов и растяжений височных мышц при вытягивании. Деликатность следует взять за правило. Если мышцы реагируют сокращением на тракцию врача при слишком большом усилии, он может потерпеть неудачу. Существуют пределы силы вытяжения, при которой мышцы могут мягко растянуться, и эти пределы находятся ниже порога рефлекса сокращаемости. При этих условиях можно успешно применять эту технику для лечения. Эта же техника успешно поможет при лечении дисфункции височно-нижнечелюстного сустава.
Перкутанная (подкожная) стимуляция иглоукалыванием
Легкая пальпация выявит локализованные очаги чувствительности вдоль вовлечённого шва. Перкутанное введение иглы одноразового пользования, 27-го размера через кожу черепа в подкожные ткани сразу над чувствительной областью почти неизменно нормализует шовную дисфункцию. Иглу следует вводить примерно под углом в 30° в поверхность скальпа вдоль линии, параллельной направлению шва. Из-за принципов взаимной иннервации, которая действует по всему телу, иглы следует вводить на обеих сторонах. И, конечно, должна соблюдаться стерильность.
При наличии дисфункции височно-нижнечелюстного сустава двустороннее перкутанное иглоукалывание сразу над областями чувствительности может оказаться ценным помощником. Иголки надо держать не менее 5 минут или до тех пор, пока боль не уменьшится.
Техника нижнечелюстного рычага
В другой эффективной технике лечения надо взять 2 марлевых тампона, диаметром около 50-60мм. Тампоны помещают по обе стороны между верхними и нижними зубами, около второго моляра.
Затем руками вводите лёгкую силу кверху на передней нижней части нижней челюсти. Тампоны служат точками опоры, а нижнечелюстные ответвления рычагами, которые сообщают декомпрессирующую силу вытяжения височно-нижнечелюстным суставам и чешуйчато-теменным швам. Применяемая сила настолько лёгкая, что не вызывает реакции сокращения.
Пациенты могут обучиться этой технике в целях самопомощи. Они могут научиться определять количество прикладываемой силы. Они могут научиться распознавать, когда их собственные ткани перешли от расслабленного состояния к сокращению.
Источник
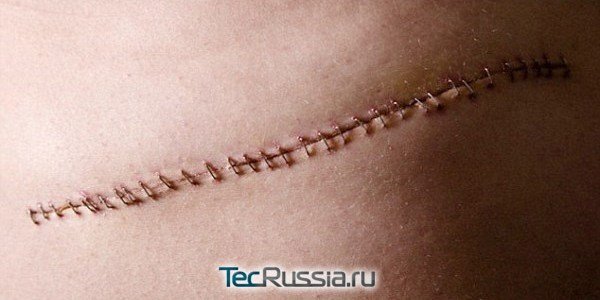
Любое хирургическое вмешательство предполагает рассечение тканей. Чтобы рана быстрее и аккуратнее срослась, накладывают швы, а затем на их месте формируются шрамы. Этот процесс неизбежно сопровождаенися зудом, покалыванием, а также режущими, стреляющими и другими крайне неприятными ощущениями. Обычно они длятся не более 2–3 недель, но иногда беспокоят пациента месяцами и даже годами.
Боли в рубце после операции или травмы могут быть как вариантом нормы, так и симптомом серьезных патологий, требующих неотложной врачебной помощи. Почему возникают неприятные ощущения и как долго они могут длиться? Какие признаки должны насторожить, а на чем можно не акцентировать внимания? Читайте подробности в материале TecRussia.ru:
Все хирургические разрезы и иные повреждения тканей заживают по одной и той же схеме, проходя четыре последовательные стадии: эпителизация раны, активный фибриллогенез, созревание и окончательное формирование рубца. Их продолжительность может отличаться у разных людей, но общие особенности регенерации, возможные опасности и принципы лечения на каждом из этапов остаются теми же.
Любой шрам связан нарушением целостности тканей: как минимум кожи, а возможно также глубоких дермальных слоев, жировой клетчатки, сосудов и нервных волокон. Сроки, за которые происходит их начальное срастание, индивидуальны, зависят от вида вмешательства, регенеративных способностей организма, качества ухода за раной. В среднем, при отсутствии осложнений, они составляют:
- удаление аппендикса, лапароскопия, кесарево сечение – 5-8 дней;
- пластические операции – 1-2 недели, в зависимости от сложности и объема.
- вмешательства в области грудины – 2-3 недели;
- полостные операции – до полумесяца.
В этот период боли в месте, где проходили разрезы, считаются нормальным явлением. Они сигнализируют о возможных проблемах лишь если сопровождаются дополнительными тревожными признаками:
- усиление неприятных ощущений, изменение их характера на резкие, пульсирующие, дергающие;
- внезапная отечность в зоне швов, покрасневшая и горячая на ощупь кожа;
- повышение температуры до 38 градусов и более;
- озноб, головная боль;
- расхождение краев раны, выделение из нее гноя;
- кровотечение.

Такие симптомы однозначно указывают, что заживление проходит не по плану. Возможные причины этого:
- В области рубца скопилась кровь или лимфа – из-за ошибки хирурга, недостаточно хорошо перевязавшего сосуды, или вследствие индивидуальных особенностей. Необходимо обратиться к проводившему операцию врачу: он удалит излишки жидкости с помощью иглы (пункция) или вскроет рану, эвакуирует содержимое и зашьет снова.
- Попала инфекция и началось гнойное воспаление – это может произойти как во время операции, так и после нее с током крови из очага хронического воспаления, например кариозного зуба или придатков. Обязательно показаться врачу: осложнение бывает смертельно опасным. Обычно приходится вскрывать рану, промывать, удаляя гной, и зашивать снова, оставляя дренаж для оттока. Обязательно назначают антибиотики.
- Швы оказались несостоятельными. Это означает, что заживление проходит неравномерно – края раны плохо срастаются, формируются полости, а рубцовые ткани недостаточно плотные. Врач наложит швы заново, порекомендует средства для улучшения регенерации (Солкосерил, витамины) и препараты, чтобы откорректировать общее состояние организма.
В это время активно формируются коллагеновые волокна, спаивающие края рубца. Процесс может сопровождаться зудом и ноющей болью, но она уже не должна быть постоянной и возникает лишь при явном воздействии на шов – например, при его растяжении во время резких движений. Сами по себе такие ощущения – норма, но желательно избегать их появления и повременить с серьезной физической активностью. Вероятность воспаления из-за инфекции в этот период уже невелика, но может появиться другая проблема – лигатурный свищ.
- Почему чешутся шрамы и что с этим делать?
- Что делать, если воспалился рубец: каким должно быть лечение
После операции швы накладываются послойно: на мышцы или связки, подкожную клетчатку, дерму. В дальнейшем во многих случаях снимают только поверхностные, остальные либо рассасываются со временем, либо остаются навсегда. Иногда этот шовный материал отторгается организмом – так бывает при непереносимости состава нити либо если она оказалась нестерильной. Тогда начинается воспаление, но ограниченное, на небольшом участке. Формируется так называемая гранулема – плотный узелок, красный и отекший. Постепенно в нем накапливается гной, а пациент начинает ощущать боли различной интенсивности, порой очень сильные. Когда образование прорывается, с его содержимым могут выйти и нити, вызвавшие проблему. Но иногда нагноение продолжается по несколько недель – тогда участок тканей со свищом приходится удалять хирургически.
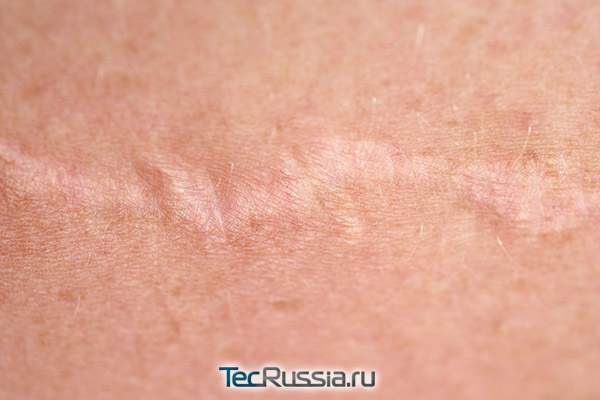
Рубец начинает «созревать»: волокна коллагена в нем выстраиваются в плотную матрицу, уменьшается количество кровеносных сосудов. Примерно через 6-12 месяцев он принимает свой окончательный вид. Боль как вариант нормы может сохраняться все это время, но такое случается довольно редко. В числе возможных причин:
- Глубокое повреждение тканей – из-за нарушения целостности сосудов давление в них увеличивается, поэтому некоторые шрамы болят даже спустя несколько лет после операции. Провоцирующие факторы – изменение погоды, натирание одеждой.
- Увеличение массы тела – при наборе веса кожа растягивается, в том числе и в области рубца, из-за чего всегда возникает сильный дискомфорт.
- Занятия спортом – это особенно актуально, если повреждения или разрезы располагались на активно двигающихся участках: пальцах, коленях, локтях или ягодицах. Неприятные симптомы появляются во время тренировок, а затем постепенно стихают. Кроме того, из-за чрезмерной активности могут разойтись внутренние швы – это сразу же вызывает сильную боль.
Кроме того, именно на стадии созревания может начать формироваться келоид (это происходит при индивидуальной педрасположенности и/или травмирующих внешних воздействиях на оперированную область) – шрам становится выпуклым, объемным, периодически чешется и болит.
Иногда боли в районе шрама имеют специфические причины – в зависимости от типа проведенного вмешательства и характера сопутствующих патологий и состояний:
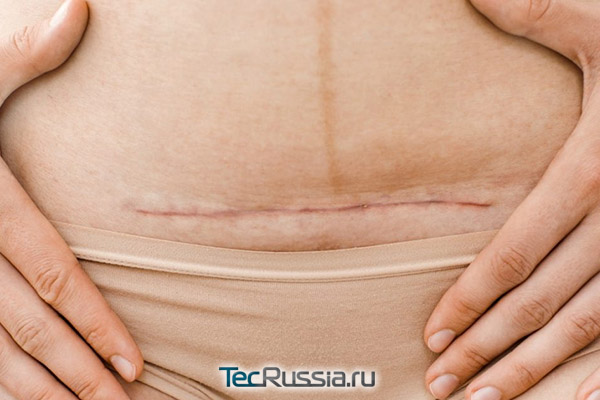
В первые несколько суток по завершении операции ощущения будут крайне неприятными, по вполне естественным причинам, связанным с повреждением тканей. Об осложнениях сигнализируют отек, температура, нагноение. Но даже если заживление проходит нормально, такой рубец может «ныть» до года, особенно в результате физической нагрузки, когда напрягаются мышцы живота, и во время менструации, когда происходят небольшие спазмы мускулатуры матки. Уменьшить их интенсивность можно, принимая спазмолитики (Но-шпа).
- 6 эффективных способов убрать шрам после кесарева
Если боль сохраняется еще дольше, причиной может быть эндометриоз шва, развивающийся из-за попадания в него во время операции клеток маточной слизистой оболочки. При нарушенном гормональном балансе они размножаются, формируя доброкачественную кисту. Нередко ее можно прощупать как округлое болезненное образование в области шва. Удалять нужно хирургическим путем.
Мастэктомия, редукционная маммопластика, мастопексия и другие травматичные хирургические манипуляции в области груди сопровождаются повреждением разных типов тканей – мышечной, нервной, железистой и др. В местах соединения краев раны оставляют дренажные трубки – примерно на неделю. Боли в этот период сильные, купируются анальгетиками.
Сформировавшийся рубец может беспокоить из-за постоянного натирания неподходящим бюстгальтером (кроме того, это повышает риск формирования келоида). Поэтому, когда врач разрешит снять компрессионное белье, лучше выбирать мягкие лифчики без косточек – спортивные или для беременных. Надевать обычные рекомендуется не ранее чем через полгода. При незначительно выраженных ощущениях, не сопровождающихся осложнениями, можно использовать обезболивающие гели. Помимо анальгезирующих свойств, они оказывают регенерирующее действие, ускоряя заживление.
У будущих мамочек кожа живота сильно растягивается, и если ранее на этом участке по тем или иным причинам были разрезы и накладывались швы, нередко возникают болевые ощущения. Они могут быть разными – и тянущими, и колющими, а при расхождении шва – резкие и интенсивные. Максимальную опасность при в ходе вынашивания представляет шрам от ранее сделанного кесарева: в этом случае при любом дискомфорте нужно срочно посетить доктора, ведущего беременность. Скорее всего, понадобится УЗИ для определения текущей толщины рубца на матке – если он становится слишком тонким, беременную госпитализируют и назначают строгий постельный режим, чтобы предупредить расхождение шва.
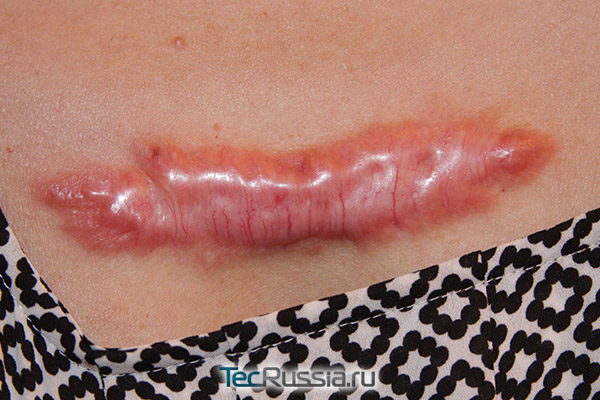
Появление шрамов данного типа обусловлено патологическим разрастанием соединительной ткани. Почему это может произойти, медики до сих пор точно не знают, зато хорошо известны основные факторы риска. К ним относятся:
- наследственность;
- темная кожа (4-6 тип по Фитцпатрику);
- периоды гормональной перестройки организма (пубертат, беременность), а также различные эндокринные патологии;
- хронические воспалительные процессы в ране;
- сильное натяжение краев;
- регулярное трение или иное механическое воздействие на шов.
Келоид возникает не сразу – характерные признаки обычно появляются на 4–6 месяц заживления. Шрам начинает возвышаться над кожей, разрастаться на здоровую ткань. Появляются неприятные ощущения разной интенсивности: от умеренного дискомфорта до сильного зуда, переходящего в боль.
Такое состояние требует обязательного лечения, чтобы остановить гипертрофию соединительной ткани и по возможности улучшить внешний вид рубца. Оно достаточно сложное и длительное, обычно основано на инъекциях гиалуронидазы или стероидных препаратов. В качестве профилактики имеет смысл сразу после снятия швов использовать силиконовые повязки или гели (Дерматикс, Кело-кот и т.п.)
Если рубец остался после хирургического вмешательства на брюшине (удаление желчного пузыря, аппендицит), боль может появиться из-за формирования грыжи. Обычно такое случается, если пациент не соблюдает рекомендации врача: слишком рано повышает физическую активность, поднимает большой вес. Характер неприятных ощущений – распирающий или ноющий, они усиливаются при кашле, чихании, нагрузке. Постепенно на месте разреза появляется объемное образование, в которое попадают часть сальника, петли кишечника, у женщин – придатки. Лечение, как правило, хирургическое.

Бывает, что умеренный, а иногда и сильный дискомфорт сохраняется в уже зажившем участке тела долгие годы, при этом ни воспаления, ни свища, ни келоида, ни каких либо других факторов, которые могли бы объяснить сложившуюся ситуацию нет. Такая боль называется нейролептической. Она возникает, если в результате повреждения нервных волокон их функционирование нарушается и они посылают в мозг неверную информацию.
Параллельно могут появиться и другие признаки «разбалансировки» ЦНС: нарушенный сон, перепады настроения, потеря чувствительности отдельных участков кожи. Принимать обычные анальгетики в этом случае бессмысленно – они не помогают. Рекомендуются местное обезболивание 5% лидокаином (выпускается в том числе в спреях и кремах), прием антидепрессантов, а также психотерапия. К сожалению, полностью снять неприятные симптомы удается редко: хорошим результатом лечения считается снижение болевых ощущений до уровня, существенно не влияющего на качество жизни пациента.
Если рубец беспокоит в первые дни после операции или травмы, это нормально. Все, что нужно сделать – принять анальгетик и строго соблюдать рекомендации своего хирурга или лечащего врача. Следует внимательно наблюдать за собственным состоянием и за состоянием шва, чтобы вовремя заметить возможные осложнения, а также устранить провоцирующие факторы:
- Сменить узкое белье, одежду на более просторную, из натуральных материалов, без грубых швов.
- Не поднимать тяжести, не допускать резких и интенсивных движений.
- Избегать чрезмерного набора веса.
Иногда неприятные ощущения, особенно при физической нагрузке или механическом растяжении шрама, могут сохраняться до 1 года. Если при этом в раневой области нет никаких патологических изменений, такую ситуацию тоже можно считать вариантом нормы. Любые признаки воспаления – краснота, отек, пульсирующая боль, повышение температуры и изменение самочувствия – требуют немедленного обращения к врачу.
Использованы следующие научные исследования и материалы:
- International recommendations on managing patients having pathologic scars – Thomas A. Mustoe, Rodney D. Cooter, Michael H. Gold et al.; 2013
- Keloid – McGinty S, Siddiqui WJ; 2018
- Постгоспитальные послеоперационные осложнения в абдоминальной хирургии – Хромова В.Н.; 2011
- Принципы и алгоритмы лечения нейропатической боли – Данилов А.Б., Давыдов О.С.; 2008
Источник