Головокружение периферическое клинические рекомендации
Головокружение – субъективный симптом, сопровождающий течение целого ряда заболеваний различных органов и систем организма. Жалобы больных на головокружение встречаются примерно в 12% от общего числа случаев в неврологической практике.
Первый шаг в алгоритме диагностики вестибулярных расстройств состоит в определении характера головокружения, т.е. является ли оно вестибулярным или невестибулярным. Под вестибулярным (системное, истинное) головокружением понимают иллюзию движения самого человека или предметов окружающей среды. Вестибулярное головокружение всегда свидетельствует о патологии вестибулярного анализатора.
Выделяют следующие виды вестибулярного головокружения:
• проприоцептивное – иллюзия движения собственного тела в пространстве;
• тактильное или осязательное – иллюзии движения, зыбкости, неровности опоры под ногами или руками, качания по волнам, проваливания в пространстве;
• зрительное – иллюзия движения неподвижных предметов.
Все другие ощущения и состояния, которые отличаются от системного головокружения (мозжечковые и лобные атаксии, чувства опьянения и дурноты, синкопальные и предобморочные состояния, пелена перед глазами, пустота и легкость в голове, дискомфорт в голове), не связаны с патологией вестибулярного анализатора и носят название невестибулярного (несистемного) головокружения (рис. 1).
Следующим этапом диагностики является определение уровня поражения вестибулярного анализатора, в зависимости от которого выделяют периферический (ПВС) и центральный (ЦВС) вестибулярные синдромы.
Согласно топической классификации вестибулярных синдромов Н.С. Благовещенской, ПВС связан с поражением вестибулярных образований внутреннего уха, вестибулярного ганглия и корешка VIII пары черепных нервов. ЦВС обусловлен патологией вестибулярных ядер и путей в задней черепной ямке, а также вестибулярных образований в корково–подкорковых отделах мозга. ЦВС подразделяют на субтенториальное стволовое поражение (ядерное, подъядерное, надъядерное в области моста мозга и надъядерное в области среднего мозга) и супратенториальное поражение (диэнцефально–гипоталамическое, подкорковое, корковое).
Головокружение, обусловленное патологией периферического отдела вестибулярного анализатора, как правило, развивается внезапно, имеет выраженный вращательный характер, часто сопровождается тошнотой, рвотой и другими вегетативными расстройствами. Периферическое головокружение ограничено во времени – продолжительность приступа обычно не превышает 24 ч. После острого приступа головокружения сохраняется остаточная вестибулярная дисфункция, но за счет включения центральных компенсаторных механизмов ее продолжительность по времени невелика – несколько часов, максимум – несколько недель. В межприступный период вестибулярных расстройств не отмечается.
При поражении центрального отдела вестибулярного анализатора головокружение выражено не так ярко, но более продолжительно по времени (несколько дней, недель). Однако если процесс в ЦНС остро воздействует на вестибулярные образования, то головокружение во многом сходно с таковым, которое наблюдается при патологии периферического отдела. Компенсаторные возможности при ЦВС выражены меньше, поэтому остаточная вестибулярная дисфункция может присутствовать еще в течение достаточного длительного времени (месяцы и годы).
При ПВС головокружение, как правило, сопровождается слуховыми расстройствами (снижение слуха, шум в ухе). Для ЦВС слуховые расстройства не характерны, за исключением ядерного поражения (боковые отделы моста) и нарушений в среднем мозге. Поражение последнего сопровождается двусторонним снижением слуха.
При ПВС спонтанный нистагм по направлению может быть только горизонтальным либо горизонтально–ротаторным. Характерными особенностями периферического спонтанного нистагма являются его изолированный характер (присутствие только в одном направлении взора), бинокулярность (одинаковое участие в нистагме обоих глаз), равномерность по амплитуде и ритму, сочетание с гармоничным (в сторону, противоположную нистагму) отклонением рук и туловища.
В отличие от периферического при центральном поражении вестибулярного анализатора может наблюдаться как горизонтальный или горизонтально–ротаторный, так и вертикальный, диагональный, конвергирующий спонтанный нистагм. Последние три вида спонтанного нистагма (вертикальный, диагональный, конвергирующий) при ПВС никогда не встречаются. Кроме того, центральный нистагм, как правило, множественный (наблюдается в нескольких направлениях), моноокулярный (один глаз нистагмирует больше) – неравномерный по амплитуде и ритму, сопровождается дисгармоничным (в сторону нистагма или остаются на месте) отклонением рук и туловища.
После определения уровня поражения вестибулярного анализатора проводится сопоставление всей выявленной симптоматики с отдельными нозологическими единицами вестибулярных расстройств. Если симптоматика укладывается в рамки конкретной нозологической формы, то это находит отражение в диагнозе. Если не укладывается, то ограничиваются указанием уровня поражения вестибулярного анализатора.
Наиболее распространенными нозологическими формами, обусловленными поражением периферического отдела вестибулярного анализатора, являются болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение (ДППГ), острый лабиринтит, острое нарушение кровообращения во внутренней слуховой артерии, невринома VIII черепного нерва и некоторые другие (табл. 1).
Особое место среди расстройств периферического отдела вестибулярного анализатора занимает ДППГ – патология, возникающая вследствие перемещения фрагментов отолитов в полукружные каналы внутреннего уха (канало– или купулолитиаз). Отолиты (ушные камни, или отоконии) в основе своей содержат кристаллы карбоната кальция и составляют отолитовую мембрану, которая служит своеобразным грузом для рецепторов, расположенных в сферическом и эллиптическом мешочках преддверия, воспринимающих прямолинейное ускорение и силу гравитации. Вероятно, по каким–либо причинам (вирусная инфекция, травма, сосудистые и дегенеративные изменения внутреннего уха) частицы отолитов могут вычленяться из отолитовой мембраны и при некоторых движениях пациента перемещаться в полукружные каналы. Таким образом, под действием веса отолитового фрагмента ампулярный рецептор, в норме воспринимающий угловое ускорение, приходит в состояние раздражения. Как правило, поражаются ампулярные рецепторы наружного (горизонтальный) или заднего (вертикальный) полукружных каналов.
Несмотря на то, что ДППГ как отдельная нозологическая единица было описано Dix и Hallpike еще в 1952 г. и по, данным зарубежной литературы, на него приходится 17–35% случаев поражения периферического отдела вестибулярного анализатора, тем не менее вследствие скудной освещенности в отечественной литературе данное заболевание вызывает наибольшие диагностические и терапевтические трудности. Наши собственные наблюдения показывают, что в дебюте ДППГ часто принимается за острое нарушение мозгового кровообращения, что вынуждает прибегать к массивной сосудистой терапии, не приводящей к должному эффекту.
ДППГ имеет ярко выраженную и специфическую клиническую картину – возникновение приступов системного головокружения, сопровождающихся нистагмом и бурными вегетативными проявлениями при строго определенных движениях тела или головы. Триггерными движениями являются – принятие горизонтального положения на спине, повороты в постели на бок, вертикализация, запрокидывание головы назад, наклон головы или туловища вниз. Приступы могут возникать при всех вышеперечисленных провоцирующих движениях или только при некоторых. Стороной поражения считается та, при повороте на которую развивается головокружение. Иногда головокружение присутствует при поворотах как на один, так и на другой бок, но на стороне поражения интенсивность головокружения всегда выражена больше. Слух при ДППГ не страдает.
Приступы ДППГ беспокоят больных с регулярной частотой – ежедневно, практически при каждом провоцирующем движении. Продолжительность приступа составляет не более 60 секунд. Иногда больные не могут точно обозначить продолжительность приступа, поскольку, не дожидаясь самопроизвольного окончания приступа, выходят из критического положения.
ДППГ, как правило, сопровождается позиционным нистагмом. В подавляющем большинстве случаев нистагм геотропный, т.е. направлен в сторону нижележащего уха, «к земле». Редко можно наблюдать агеотропный нистагм – направленный в сторону вышележащего уха. Агеотропная форма ДППГ встречается при горизонтальном купулолитиазе.
Диагностика ДППГ осуществляется путем проведения пробы Дикса–Холлпайка (рис. 2).
• Обследуемый сидит на кушетке, взор его фиксирован на лбу врача.
• Врач поворачивает голову больного на 45o в сторону, а затем, удерживая голову руками, быстро укладывает больного на спину, так, чтобы голова свешивалась назад на 20–30o. Это движение не должно занимать более 3 с.
• Наблюдают за движением глаз в течение не менее 20 с при отсутствии нистагма и дольше в случае его появления.
• Процедуру повторяют с поворотом головы в противоположную сторону.
Диагностический тест считается положительным, если возникают позиционное головокружение и нистагм. При поражении заднего полукружного канала наблюдается ротаторный нистагм, направленный в сторону нижележащего уха. При поражении горизонтального – горизонтальный нистагм также в сторону нижележащего уха. Характерными особенностями головокружения и нистагма при ДППГ являются феномены истощения (уменьшение интенсивности при повторных триггерных движениях) и адаптации (самопроизвольное исчезновение через некоторое время – не более 60 с).
ЦВС, как правило, наблюдается при патологии центральной нервной системы различного генеза. Диагностика основного заболевания при центральном вестибулярном синдроме производится неврологом.
Таким образом, основной диагностический поиск при жалобах больного на головокружение сводится к трем основным этапам:
I. Определение характера головокружений.
II. Определение уровня поражения вестибулярного анализатора.
III. Определение нозологической формы.
Лечение головокружения
Особое место в плане лечебной тактики занимает ДППГ. Исходя из патогенетического механизма возникновения ДППГ, в качестве лечебных мероприятий используются реабилитационные вестибулярные маневры – повороты головы и туловища в определенной последовательности, приводящие к возврату отолитов из канала в мешочек. Полное излечение после однократно проведенного маневра, по нашим данным, наблюдается примерно у 83% больных.
Лечебные мероприятия при вестибулярных расстройствах в первую очередь должны быть направлены на устранение причин таковых. Это может быть специфическое лечение заболеваний среднего и внутреннего уха, периферической и центральной нервной системы.
Симптоматическое фармакологическое лечение вестибулярных расстройств проводится препаратами, оказывающими седативное действие на вестибулярную активность (вестибулолитические средства), среди которых основными являются перечисленные ниже.
Аналоги гистамина. Бетагистина дигидрохлорид (Тагиста®). Бетагистин по праву считается одним из ведущих вестибулолитических средств. Основным его преимуществом перед другими препаратами является не только его выраженная вестибулолитическая активность, но и способность оказывать патогенетическое действие при вестибулярных расстройствах сосудистого генеза. Бетагистин эффективен в отношении как периферических, так и центральных вестибулярных расстройств.
Важную роль в функционировании вестибулярных структур играет гистаминергическая система. Так, передача импульсации от вестибулярных рецепторов и вестибулярных ядер обеспечивается преимущественно гистаминергическими нейронами. В ряде исследований показано, что эффективность бетагистина связана с уменьшением как спонтанной, так и вызванной импульсации от вестибулярных рецепторов и вестибулярных ядер. Так, в эксперименте было установлено, что бетагистин уменьшает интенсивность и амплитуду импульсации нейронов латерального вестибулярного ядра как в покое, так и при стимуляции.
Наряду с воздействием на гистаминовые рецепторы периферических и центральных вестибулярных образований, бетагистин оказывает и вазоактивное влияние. Он вызывает расширение артериол и капилляров внутреннего уха, что приводит к избирательному увеличению кровотока. Кроме того, на фоне приема бетагистина отмечается некоторое усиление мозгового кровотока как в вертебрально–базилярной, так и в каротидной системе. Вазоактивный эффект бетагистина, предположительно, обусловлен блокированием гистаминовых Н3–рецепторов и, возможно, воздействием на пресинаптические адренорецепторы.
Анализ действия бетагистина свидетельствует о его разностороннем влиянии на различные патогенетические механизмы головокружения и, следовательно, о патогенетической обоснованности применения препарата.
Бетагистин не вызывает выраженных побочных эффектов. В редких случаях возникают легкие диспептические явления, кожные аллергические реакции и головная боль.
В настоящее время имеется ряд генерических препаратов бетагистина, одним из которых является препарат Тагиста®, который хорошо зарекомендовл себя при лечении пациентов с различными вариантами системного головокружения.
Н1–блокаторы (антигистаминные): прометазин, дименгидринат, меклозин, дифенгидрамин. Головокружение уменьшают лишь те Н1–блокаторы, которые обладают центральным антихолинергическим действием. Возможно, это действие и объясняет вестибулолитический эффект данных средств, так как подавление головокружения не связано ни с блокадой Н1–рецепторов, ни с торможением рвотного центра ствола мозга (многие противорвотные средства не влияют на головокружение).
Основной побочный эффект Н1–блокаторов – седативный и снотворный. Он более выражен у дименгидрината и дифенгидрамина. При остром приступе головокружения это действие бывает желательным, в противном случае предпочтительнее меклозин. Н1–блокаторы могут вызвать такие антихолинергические эффекты, как сухость во рту или нарушение аккомодации.
Прометазин (алифатическое производное фенотиазина) обычно относят к группе антигистаминных средств, хотя он также обладает мягким нейролептическим, седативным, адрено– и холинолитическим действием. Хорошо помогает при укачивании и острых вестибулярных расстройствах. Возможно также курсовое применение при хронической вестибулярной дисфункции, сопровождающейся неврозами и неврозоподобными состояниями, беспокойством, нарушениями сна. Препарат нельзя назначать больным, страдающим заболеваниями, при которых противопоказаны холинолитики (глаукома, язвенная болезнь, гипертрофия предстательной железы, эпилепсия и т.д.).
Антихолинергические препараты: скополамин, атропин. Антихолинергические средства тормозят активность центральных вестибулярных структур. Побочные эффекты антихолинергических средств обусловлены, главным образом, блокированием М–холинорецепторов, поэтому их применение ограничивается купированием острых приступов головокружения или профилактикой болезни движения. Противопоказания к применению препаратов данной группы – те же, что и у других М–холиноблокаторов. Иногда вместе с атропином или скополамином используют прометазин, оказывающий синергическое действие.
Производные фенотиазина: тиэтилперазин, прометазин. Тиэтилпиразин (пиперазиновое производное фенотиазина) наряду с выраженным противорвотным действием обладает также вестибулолитической и нейролептической активностью. Применяется как для купирования острых приступов головокружения, так и для лечения хронических вестибулярных расстройств, преимущественно центрального генеза. Применение тиэтилпиразина несколько ограничено его возможными побочными эффектами: сухостью во рту, сонливостью, экстрапирамидными расстройствами.
Транквилизаторы: гидроксизин, диазепам. Транквилизаторы применяют для уменьшения тревожности, часто сопровождающей хронические вестибулярные расстройства. У гидроксизина противотревожное действие сочетается с антиневротической, вегетостабилизирующей, седативной и антигистаминной активностью, что делает его особенно эффективным при лечении хронического головокружения.
Фенибут – производное ГАМК и фенилэтиламина. Обладает вестибулолитическим, ноотропным и транквилизирующим действием. Применяется при лечении острых и хронических вестибулярных расстройств.
Барбитураты. Выраженные побочные эффекты барбитуратов в виде развития привыкания и зависимости исключают применение данных препаратов для лечения вестибулярной патологии. Алкалоиды белладонны в комбинации с эрготамином и барбитуратами можно назначать для лечения головокружения у больных, страдающих мигренью.
Вазоактивные препараты. Циннаризин эффективно уменьшает вестибулярную активность, а также обладает вазодилатирующим действием, преимущественно на сосуды головного мозга, и умеренной антигистаминной активностью. В случаях, когда головокружение сопровождается беспокойством и напряженным состоянием, рекомендуется сочетать прием циннаризина с диазепамом. Назначается курсами по 1–2 мес. при хроническом головокружении.
Вышеприведенный обзор вестибулолитических средств однозначно свидетельствует, что применение подавляющего большинства препаратов ограничивается имеющимися у них побочными эффектами. Поэтому их применение возможно только для купирования приступа острой вестибулярной дисфункции или ситуационно, например, при укачивании. И только бетагистин (Тагиста®) благодаря отсутствию у него значимых побочных эффектов может с успехом применяться как при острых, так и при хронических вестибулярных расстройствах.
Литература
1. Благовещенская Н.С. Отоневрологические симптомы и синдромы. – М.: Медицина, 1990. – 431 с.
2. Дикс М.Р., Худ Дж.Д. Головокружение.– М.: Медицина, 1989.– 479 с.
Источник
В статье представлены данные о клиническом течении заболеваний, сопровождающихся вестибулярным головокружением, принципах постановки диагноза, дифференциальной диагностике. Результаты научных исследований подтверждают эффективность клинического применения препарата Вертигохель при головокружении.
Головокружение — одна из наиболее частых причин обращения к врачам разных специальностей. Так, при опросе более 20 тыс. человек в возрасте от 18 до 64 лет выяснилось, что за месяц более 20% испытали головокружение, из них свыше 30% страдали головокружением на протяжении более 5 лет [1]. В среднем около четверти населения Земли страдают головокружением [2].
Дифференциальная диагностика
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
головокружение, сопровождающееся тугоухостью;
головокружение, не сопровождающееся тугоухостью;
головокружение с центральными неврологическими симптомами [3].
При возникновении острого вращательного головокружения важно исключить жизнеугрожающие состояния — нарушения мозгового кровообращения в вертебрально-базилярной артериальной системе, симптомы которого варьируют и зависят от того, какая артерия окклюзирована. У пациентов с поражением в бассейне нижней мозжечковой артерии изолированное вращательное головокружение с флюктуирующим снижением слуха и/или ушным шумом, имитирующее приступ болезни Меньера, может отмечаться за 1–10 дней до развития инфаркта мозга. При инсульте в бассейне вертебрально-базилярной артериальной системы головокружение сочетается с другими неврологическими симптомами, однако небольшой очаг в области узелка или клочка мозжечка, в зоне выхода корешка VIII нерва между мостом и продолговатым мозгом и/или вестибулярных ядер может вызвать изолированное головокружение без сопутствующих проявлений. Реже подобная симптоматика встречается при поражении дорзальной инсулярной коры клочка, при этом фиксируется взгляд-индуцированный нистагм [4].
В зависимости от уровня поражения вестибулярного анализатора выделяют периферическое и центральное головокружение, для дифференциальной диагностики которых в последние годы рекомендуется проведение пробы Хальмаге (тест поворота головы) и теста встряхивания
головы [5].
Сочетание отрицательной пробы Хальмаге, вертикального косоглазия (skew deviation), меняющего направление нистагма и нарушение плавного слежения по вертикали позволяет с 100% чувствительностью и 90% специфичностью диагностировать нарушение мозгового кровообращения в стволе мозга. Тест поворота головы значим при поражении в бассейне задней мозжечковой артерии, однако имеет ограничения и может быть положительным при закупорке передней мозжечковой артерии с формированием очага в области клочка мозжечка, в вестибулярных ядрах или зоне выхода VIII нерва [6–9].
Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [10]. Ощущение толчка вперед, назад, в стороны (пропульсия, ретропульсия, латеропульсия) с высокой долей вероятности указывает на поражение ствола мозга. Диплопия, дизартрия, потеря чувствительности, парезы, сопутствующие головокружению, характерны для повреждения задней черепной ямки (включая ишемию), базилярной мигрени. Наиболее частые признаки центрального поражения вестибулярной системы, обладающие высокой специфичностью, но низкой чувствительностью [11]:
вертикальный нистагм;
нистагм, меняющий направление;
атипичный нистагм (особенно направленный вниз) в тесте встряхивания головы;
асимметричная глазодвигательная дисфункция;
выраженная постуральная неустойчивость с падениями.
Периферическое вестибулярное головокружение
возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга [10] и характеризуется приступообразным течением, вариабельной интенсивностью, сопровождается атаксией и вегетативными проявлениями. При остром начале пациенты ощущают движение предметов в сторону более активно работающего лабиринта, в эту же сторону направлен и нистагм — спонтанный нистагм регулярный, клонический, горизонтальный или горизонтально-ротаторный, разной интенсивности и степени, ассоциированный с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние изменения положения головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение — процесс односторонний и сопровождается нарушением слуховой функции на стороне поражения [12], однако при ряде заболеваний, наиболее ярко отражающих истинную клиническую картину периферического вестибулярного синдрома (доброкачественное пароксизмальное позиционное головокружение, вестибулярный нейронит и в первое время при вестибулярной форме болезни Меньера), слух остается интактным.
Для экспресс-диагностики вращательного головокружения врачу целесообразно использовать схему «Острое системное головокружение (без других неврологических симптомов)», представленную на рис. 1 [13].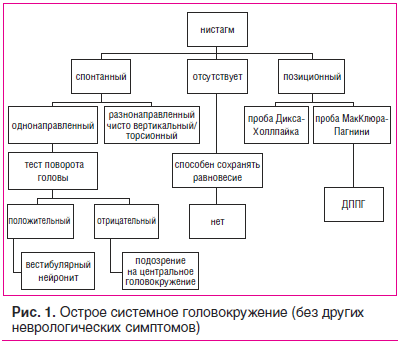
Острый периферический вестибулярный синдром при вестибулярном нейроните и лабиринтите определяется внезапно возникающим приступом интенсивного системного головокружения, нередко с тошнотой, рвотой, гипергидрозом, побледнением кожных покровов. Как правило, возникновению симптомов предшествует вирусное заболевание. При этих заболеваниях головокружение начинается постепенно, усиливается в течение нескольких часов, а затем сохраняется в легкой форме в последующие несколько дней или недель. Головокружение сохраняется и в покое, но субъективно может усиливаться при изменении положения тела [14]. При лабиринтите возможны снижение слуха и ушной шум.
Болезнь Меньера — негнойное заболевание внутреннего уха, характеризующееся увеличением объема эндолимфы (лабиринтной жидкости) и повышением внутрилабиринтного давления, в результате чего возникают рецидивирующие приступы прогрессирующей глухоты (чаще односторонней), шума в ушах, системного головокружения, нарушения равновесия и вегетативных расстройств. При постановке окончательного диагноза «болезнь Меньера», следует придерживаться современного представления об «очевидной» болезни Меньера (табл. 1):![Таблица 1. Дифференциальная диагностика болезни Меньера: расстройства, которые могут проявляться головокружением и слуховыми симптомами [16] Таблица 1. Дифференциальная диагностика болезни Меньера: расстройства, которые могут проявляться головокружением и слуховыми симптомами [16]](https://www.rmj.ru/upload/medialibrary/95f/58-2.png)
два или более самопроизвольных приступов системного головокружения продолжительностью от 20 мин до 12 часов;
подтвержденная аудиологически тугоухость (сенсоневральная) на низких и средних частотах во время или после приступа системного головокружения;
флюктуирующие слуховые симптомы: слух, субъективный шум, ощущение полноты в ухе;
отсутствие иных причин системного головокружения [15].
При болезни Меньера в межприступном периоде показано комплексное лечение (поддерживающая терапия), предотвращающая развитие или уменьшающая эндолимфатический гидропс: диуретики, вазодилататоры (аналог гистамина — бетагистин в суточной дозе 48 мг в течение 2–3-х месяцев и более), кортикостероиды.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — это короткое (как правило, не более минуты) головокружение системного характера с тошнотой, возникающее при изменении положения головы: повороты в кровати, запрокидывание головы назад или наклоны вперед.
Патогенетическим механизмом ДППГ является нарушение целостности отолитовой мембраны макулы утрикулюса, приводящее к попаданию отолитов в один или несколько полукружных каналов — каналолитиаз или к фиксации их на купуле — купулолитиаз.
Эпизоды ДППГ повторяются в течение несколько дней подряд, однако иногда ежедневные и многочисленные приступы головокружения длятся в течение многих лет. При длительном течении заболевания пациенты ограничивают себя в обычных действиях из-за страха вызвать приступ головокружения. Нередко после прекращения ДППГ длительно сохраняется нарушение равновесия, особенно в темноте [17].
Для диагностики этого состояния проводятся специальные позиционные пробы, наиболее часто выполняют тест Дикса — Холлпайка [14]. При ДППГ заднего полукружного канала нистагм вертикально-ротаторный (геотропный), направленный в сторону пораженного уха, и возникающий после короткого латентного периода.
Возникающий при проведении пробы Дикса — Холлпайка агеотропный нистагм, направленный вниз, с невыраженным ротаторным компонентом в сторону больного уха (в данном случае оно находится вверху) свидетельствует о встречающемся наиболее редко ДППГ переднего полукружного канала.
При отрицательной пробе Дикса — Холлпайка рекомендуется проведение теста для латерального (горизонтального) полукружного канала — теста МакКлюра — Пагнини [18].
Предпочтительными и наиболее востребованными для лечения ДППГ при поражении заднего канала считаются маневры (методы) Семонта и Эпле, упражнения Брандта — Дароффа.
Фистула лабиринта (перилимфатическая фистула) характеризуется приступом системного головокружения (осциллопсии), возникающего из-за резкого сильного звука, маневра Вальсальвы или изменения давления в наружном слуховом проходе, но не зависит от изменения положения головы [18]. Для выявления дефекта костного лабиринта, включая дегисценцию верхней стенки переднего полукружного канала, выполняется компьютерная томография височных костей (с высоким разрешением, срезами 0,5–1 мм). При остро возникшей фистуле достаточно эффективно консервативное лечение с обязательным соблюдением постельного режима в течение недели (голова должна быть приподнята) и исключением физических нагрузок еще в течение 1,5–2-х месяцев.
У пациентов с мигренью головокружение является одной из наиболее частых жалоб (9–14%) — так называемая вестибулярная мигрень. Такое головокружение может длиться от нескольких секунд до нескольких дней и при этом не сопровождаться головной болью [19].
В настоящее время приняты следующие критерии диагностики вестибулярной мигрени:
эпизодические вестибулярные симптомы;
мигрень согласно критериям IHS (International Headaches Society);
как минимум два из следующих симптомов мигрени, возникающих в течение приступа головокружения: мигренозная головная боль, светобоязнь, звукобоязнь, зрительная или другая аура;
другие причины вестибулярного головокружения исключены [19].
Лечение
Плановое (профилактическое) лечение вестибулярной мигрени проводится в соответствии с классическими принципами лечения мигрени с использованием бета-блокаторов, антиконвульсантов, трициклических антидепрессантов и селективных ингибиторов захвата серотонина и норадреналина, коэнзима Q, рибофлавина.
Купирование острого вестибулярного синдрома предполагает применение антиэметиков и вестибулярных супрессантов. Длительность использования вестибулярных супрессантов и противорвотных средств ограничивается их способностью замедлять вестибулярную компенсацию и не должна превышать 2–3-х дней [20].
При вестибулярном нейроните и лабиринтите в первые 2–3 сут для купирования проявлений острого вестибулярного криза показано внутримышечное введение вестибулярных супрессантов и противорвотных средств. После прекращения тошноты на 1–3 месяца назначается бетагистин внутрь в суточной дозе 48 мг. В этот же период следует начинать курс вестибулярной реабилитации (гимнастики) по индивидуальной программе. В зависимости от особенностей патогенеза вестибулярного нейронита и лабиринтита назначают соответствующее медикаментозное лечение. Так, при вестибулярном нейроните применяют относительно высокие дозы глюкокортикостероидов, например метилпреднизолон в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые 3 сут. Лечение лабиринтита может потребовать антибактериальных или противовирусных препаратов, в зависимости от возбудителя. Кроме того, при лабиринтите в некоторых случаях прибегают к хирургическому лечению. При лабиринтите, в отличие от вестибулярного нейронита, пациенты зачастую нуждаются в последующей слуховой реабилитации.
Более полувека в мировой медицинской практике в терапии головокружения различного генеза используется препарат Вертигохель® (Vertigoheel®) немецкой фармацевтической компании Heel [21].
В 2005 г. проведен метаанализ результатов двух рандомизированных контролируемых исследований и двух неинтервенционных исследований эффективности и переносимости препарата Вертигохель® в сравнении с препаратами выбора при головокружении. Всего в исследованиях приняли участие 1388 пациентов, из которых 635 получали терапию препаратом Вертигохель®, а 753 — препаратом сравнения (бетагистин, дименгидринат или экстракт гинкго билоба). Препарат Вертигохель® был признан эквивалентным всем исследуемым препаратам сравнения по всем трем рассмотренным критериям эффективности (снижению числа ежедневных приступов головокружения, их продолжительности и интенсивности) [22].
В 2001 г. в референтном контролируемом когортном исследовании на 774 пациентах с головокружением различного генеза оценивалась эффективность и переносимость препарата Вертигохель® в сравнении с дименгидринатом. Среднее число приступов, их интенсивность и продолжительность достоверно снизились в обеих группах. К концу курса лечения у пациентов также купировались и сопутствующие симптомы: тошнота, рвота, повышенное потоотделение. Общий результат терапии был оценен как хороший и отличный в 88% случаев в группе препарата Вертигохель® и в 87% случаев в группе дименгидрината. Переносимость была оценена как хорошая и отличная в 99% случаев в группе препарата Вертигохель® и в 98% случаев в группе дименгидрината [23].
В период с 2009 г. по 2015 г. под наблюдением в нашем Центре находились 89 пациентов в возрасте от 18 до 42 лет (53 женщины и 36 мужчин) с периферическим вестибулярным головокружением, при возникновении острого вестибулярного головокружения и тошноты получавших Вертигохель® по 10 капель каждые 15 мин (не более 2-х часов подряд) или дименгидринат по 50–100 мг (при необходимости каждые 4 часа, но не больше 400 мг/сут). Все пациенты получали оба препарата, но в разные временные промежутки. Большинство пациентов (83 человека — 93%) оценили высокую эффективность обоих средств (как хорошую или отличную), однако все пациенты (89 человек — 100%) отметили лучшую переносимость препарата Вертигохель®, который не вызывал заторможенности и сонливости, характерных для дименгидрината [24].
Таким образом, можно рекомендовать применение препарата Вертигохель® пациентам для купирования острого вестибулярного криза в домашних условиях, поскольку при высокой эффективности препарат характеризуется хорошей переносимостью. Кроме того, Вертигохель® не вступает во взаимодействие с другими лекарственными средствами, что особенно важно для лечения пациентов со смешанным головокружением или полиморбидностью.
Источник


