Головокружение после замены хрусталика
Операция по удалению катаракты – единственный эффективный способ лечения этого заболевания. Сегодня такие вмешательства проводятся сплошь и рядом, однако нередко, помимо положительных результатов они имеют негативные последствия, обусловленные разными факторами.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Почему возникают негативные последствия?
Замена хрусталика при катаракте, осуществленная опытным специалистом, не повлечет за собой больших проблем. Офтальмологи, имеющие на своем счету большое количество подобных оперативных вмешательств, выполняют их с максимальной точностью. Этот фактор обеспечивает пациентам быстрый и спокойный процесс выздоровления. Вероятность осложнений в этом случае незначительная, но все же не стоит полностью исключать это явление.
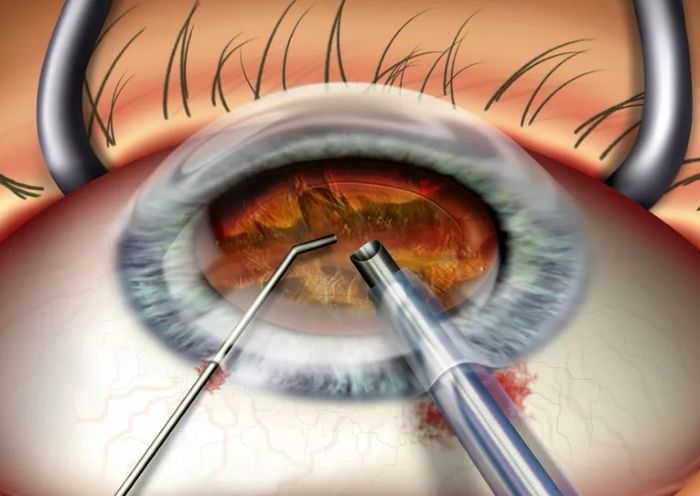
Любое осложнение вызвано конкретной причиной. Так, после проведения операции у многих пациентов нередко возникает отечность глаза. Это явление связано с тем, что роговица в послеоперационный период находится в ослабленном состоянии.
Следующая причина осложнений заключается в особенности реакции конкретного организма на ультразвук, применяемый в тех случаях, когда пациент обратился за помощью к офтальмологу уже слишком поздно. При запущенных катарактах специалисту приходится применять ультразвуковые волны с более высокой мощностью.
Ошибка врача также является возможной причиной негативных последствий, возникших после замены хрусталика. Подобные ситуации не относятся к распространенным в медицинской практике, однако исключать их не следует. Возникшие проблемы могут быть следствием тактических или технических ошибок офтальмолога, выполнявшего операцию.
Нормальные процессы после операции
В послеоперационный период у пациента могут наблюдаться следующие явления:
- незначительная боль в прооперированном органе зрения и в окологлазничной области;
- зуд в зоне глазного яблока;
- нечеткая, затуманенная видимость;
- ощущение присутствия песка или инородного тела в том глазу, где происходило хирургическое вмешательство;
- слабое головокружение.
Все перечисленные симптомы будут доставлять дискомфорт пациенту не более одной недели, после чего полностью исчезнут. Такие процессы считаются нормальными и не связаны с послеоперационными осложнениями.
Возможные негативные реакции
После замены хрусталика возможно появление осложнений, которые могут быть поздними или ранними. При первом появлении тех или иных симптомов необходимо немедленно обратиться к врачу.
Вторичная катаракта
Возникновение вторичной катаракты обусловлено происходящими в капсуле хрусталика естественными физиологическими процессами. В процессе операции офтальмолог удаляет вместе с растворенным хрусталиком переднюю стенку капсулы. При этом ее задняя часть остается нетронутой и выполняет функции фиксатора для вставленной интраокулярной линзы, препятствуя ее смещению.
Эпителий задней капсулы имеет способность разрастаться, тем самым, делая ее более плотной. В итоге задняя стенка начинает мутнеть, что создает помехи в функционировании оптической системы органа зрения.
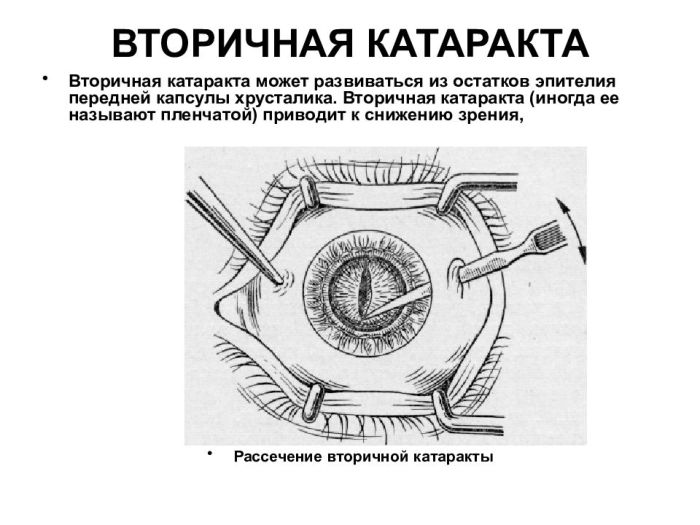
Также, развитие вторичной катаракты может происходить по другому сценарию. В эпителии капсулы начинают расти волокна, формируя тончайшую пленку в виде помутнений задней стенки капсулы. Подобное уплотнение создает препятствие световым лучам: из-за их неполного прохождения снижается острота зрения.
Появление вторичной катаракты сопровождается следующими симптомами:
- утрачивается заметное улучшение зрения, происходящее после операции, происходит резкое снижение его остроты;
- изображение в глазах начинает двоиться, становится искаженным и размытым, в результате пропадает четкость;
- в поле зрения появляются белые или черные точки, создающие дискомфорт;
- возникновение пелены и затуманенности, ощущение надетого на голову целлофанового пакета;
- отсутствие улучшений качества видимости с использованием очков или контактных линз;
- присутствие расходящихся лучей и радужных кругов при взгляде на источник света.
В целях избавления от вторичной катаракты применяют лазерную дисцизию – методику, при которой помутневшая задняя стенка капсулы рассекается ударом лазерного луча.
Повышение ВГД
Эта проблема появляется в раннем послеоперационном периоде и может быть вызвана следующими причинами:
- Некачественное вымывание из передней камеры – гелеобразного вискоэластика, вводимого внутрь с целью защиты от возможных повреждений структур глаза в процессе операции.
- Смещение искусственной линзы к радужке, в результате чего начинает развиваться зрачковый блок. Это осложнение легко устраняется путем закапывания глаз антиглаукомными каплями в течение нескольких дней.
Вторичная глаукома
В период после операции по замене хрусталика у пациентов можно часто наблюдать повышение внутриглазного давления, то есть – вторичную глаукому. Для снабжения структур органов зрения кислородом и питательными веществами необходимо нормальное давление, его показатели – от 12 до 20 миллиметров ртутного столба. В течение дня допустимо незначительное колебание давления.
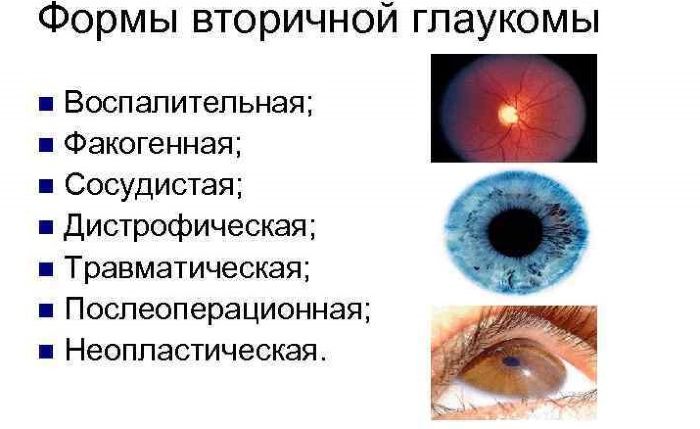
Его существенное повышение может быть вызвано следующими факторами:
- скопление внутри глазного яблока жидкости, оказывающее слишком высокое давление на внутренние структуры;
- нарушение баланса секреции;
- воспаление, происходящее в глазном яблоке, а также образование спаек после оперативного вмешательства.
Подобное осложнение сопровождается следующими симптомами:
- снижение остроты зрения, расплывчатость объектов;
- болевые ощущения в глазном яблоке и на соседних участках органа зрения, боль может распространиться на скулу, лоб или висок;
- чувство тяжести в глазном яблоке;
- значительное снижение зрительных функций в темное время суток;
- появление размытости картинки, затуманивание взгляда;
- головокружение, быстрая утомляемость органов зрения в сочетании с общей усталостью, возможное расширение зрачка (при этом показатели внутриглазного давления могут составлять – 30-35 миллиметров ртутного столба).
Мнение эксперта
Слонимский Михаил Германович
Офтальмолог высшей квалификационной категории. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей. Более 20 лет опыта работы.
Несмотря на то, что вторичная глаукома, возникшая в послеоперационный период – временное явление, офтальмологи с целью перестраховки назначают пациентам капли. Действие этого препарата направлено на устранение высокого давления глазного яблока.
Отек роговицы
Здоровая роговица находится в прозрачном состоянии, при возникновении отека этот элемент становится мутным, что снижает ее преломляющую функцию. Пациент видит объекты нечетко, в размытом виде. Несвоевременное устранение данной проблемы приведет к повреждению роговичного слоя за которым непременно последует некроз тканей.
Первым признаком возникновения отека является снижение зрительных функций, пациент начинает плохо видеть, перед его глазами появляется пелена. Применение КЛ не улучшает ситуацию, а, наоборот, вызывает дискомфорт. На роговице просматриваются полоски и складки. Помимо этого симптомы отека проявляются в следующем:
- нечеткое изображение;
- покраснение глазного яблока;
- болевые ощущения в глазах – резь и жжение;
- светобоязнь;
- «присутствие» песка или инородного тела.
Отечность устраняют посредством капель, регулирующих в оболочках обменные процессы.
Отслойка сетчатки
Это осложнение является самым серьезным, поскольку грозит пациенту слепотой. Возникновение отслойки обусловлено травмой роговой оболочки, полученной в процессе имплантации искусственной линзы. Отчасти причина заболевания состоит в смещении стекловидного тела, в результате чего на роговице появляются небольшие дефекты. Однако в большинстве случаев эта проблема непосредственно связана с разрывом капсулы хрусталика.
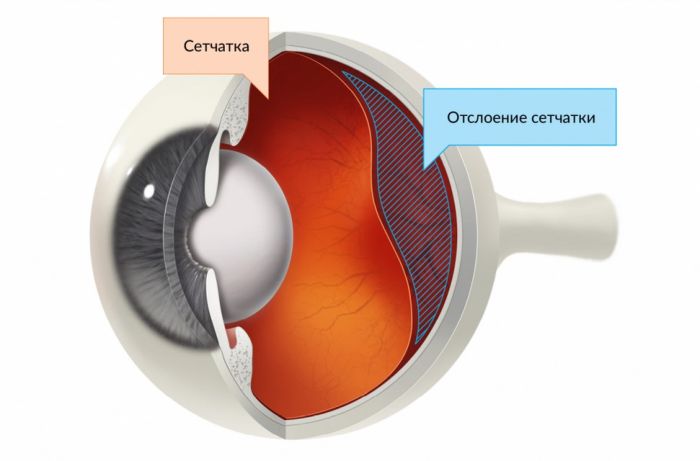
Отслойка сетчатки сопровождается появлением следующих симптомов:
- ощущение перед глазами черной завесы;
- стремительное снижение остроты зрения, вплоть до критического уровня;
- раздвоение в поле зрения объектов;
- возникновение кратковременных вспышек и молний;
- боль в органе зрения в сочетании с отечностью.
Эта патология требует незамедлительного устранения, осуществить которое можно только лишь посредством операции.
Синдром Ирвина-Гасса
В послеоперационный период, связанный с удалением хрусталика при катаракте, может возникнуть еще одно осложнение – кистозный отек макулы, получившее название «синдром Ирвина-Гасса». Развитие данной патологии происходит в центральной области сетчатки, отвечающей за остроту зрения.
Причины, по которым в макуле скапливается жидкость, до сих пор не установлены. Существует предположение, что это происходит в связи с повышением проницаемости сосудов, а также защитной реакцией глаза на постороннее вмешательство в его внутренние структуры.
Синдром проявляется следующим образом:
- размытость центрального зрения;
- искажение изображения, в особенности это ярко выражено на геометрически ровных линиях, кажущихся пациенту волнистыми;
- появление в глазу розового оттенка;
- возникновение светобоязни.
Колебание у пациентов остроты зрения происходит в различное время суток. Обычно ухудшение (до 0,25 диоптрий) наблюдается в утреннее время, а в дневное и вечернее оно остается на одном и том же уровне – стабильно удовлетворительном.
Справка. Несмотря на то что Синдром Ирвина-Гасса не приводит к потере зрения, пациентам необходимо строго выполнять рекомендации офтальмолога для успешного устранения этой проблемы.
Дислокация искусственной линзы
После замены глазного хрусталика примерно в 1% случаев у пациентов происходит смещение интраокулярной линзы в камере хрусталика. Этот процесс определен рядом факторов:
- неточное расположение ИОЛ в капсульном мешочке;
- нарушение у опорных элементов искусственной линзы симметричности расположения;
- механическое повреждение природного хрусталика, в частности это касается связочно-капсульного аппарата;
- получение травмы глаза;
- повреждение ИОЛ в процессе того или иного оперативного вмешательства;
- некачественная лазерная очистка задней стенки камеры при вторичной катаракте.
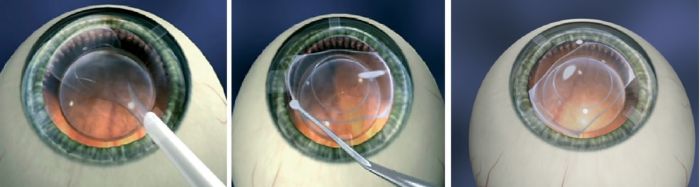
Незначительное смещение искусственной линзы не требует повторной операции или какого-либо лечения. Пациент отлично видит прооперированным органом зрения и не ощущает дискомфорта. В этом случае смещение ИОЛ допустимо обнаружить лишь при визуальном осмотре глаза. Если эта проблема существенна, то офтальмолог может предложить решить ее хирургическим способом.
Послеоперационный астигматизм
Астигматизм – это патология, при которой пациент видит объекты искаженно в результате рассеивания световых лучей, произошедших из-за неправильной формы искусственной линзы. Возникновение послеоперационного астигматизма объясняется с особенностями ИОЛ.
Во времена, когда хрусталик заменяли линзы, выполненные из жестких материалов, специалист сразу же после операции накладывал на роговицу швы, что приводило к осложнениям из-за рубцевания тканей. Сегодня минимальный разрез на роговице позволяет ее заживать самостоятельно, поэтому подобные проблемы возникают намного реже.
Однако любая операция, выполняемая в отношении роговицы, может способствовать изменению ее формы, что, в свою очередь, влечет за собой развитие послеоперационного астигматизма. Эта патология сопровождается следующими симптомами:
- искажение формы предметов, появление у них нечетких границ;
- сложности с определением расстояния между объектами;
- появление частых головных болей;
- двойное изображение в глазах;
- повышенная утомляемость органов зрения.
Степень патологии и ее вид напрямую зависят от особенностей повреждения роговицы и протекания периода реабилитации. Соблюдение пациентом всех рекомендаций врача значительно снижает риск появления этой проблемы. В то же время даже самая минимальная травма приведет к тому, что искривится форма роговой оболочки или сместится ИОЛ.
Как понять, что пора обращаться к врачу?
Некоторые осложнения могут возникнуть лишь спустя несколько месяцев после проведения операции. Обычно состояние дискомфорта появляется у пациентов через полгода и выражается появлением таких симптомов, как:
- нечеткое изображение, размытость;
- слабая цветопередача объектов;
- возникновение перед глазами небольших пятен и «мушек».
При обнаружении первых признаков возможного осложнения после операции, пациенту необходимо немедленно обратиться к врачу.
Лечение
Способ устранения проблем, возникших после операции по удалению хрусталика, напрямую зависит от степени их сложности. Некоторые из них прекрасно поддаются лечению и исчезают за относительно короткий срок. Однако существуют и такие осложнения, которые требуют повторного операционного вмешательства.
Консервативная терапия
Большее количество осложнений, вызванных операцией по замене хрусталика, быстро устраняются посредством медикаментозных препаратов. К примеру, с воспалительными процессами отлично справляются глюкокортикостероиды, а также Альбуцид и Тобрекс. Для лечения кровоизлияния в переднюю глазную камеру офтальмолог назначает Дексаметазон, специальные промывания и мидриатик Атропин.
Также лечению консервативным путем поддается внутриглазное давление, возникающее в самый ранний послеоперационный период. Развитие глаукомы устраняется каплями Тимолол и Пилокарпин. Помимо этого, специалист может проводить промывание протоков глазного яблока от засоренности.
Мнение эксперта
Катаев Александр Игоревич
Детский офтальмолог, офтальмолог (окулист), офтальмолог-хирург с более чем 10 летним опытом работы.
Подобная процедура осуществляется при помощи пункции. При изменении формы роговицы и астигматизме осуществляется оптическая коррекция. Все виды осложнений, поддающихся консервативной терапии, требуют немедленного устранения при появлении первых симптомов. Поэтому с возникновением в глазах черных точек нужно сразу же обратиться к врачу.
Когда не обойтись без повторной операции
В некоторых случаях возникшие осложнения после удаления хрусталика при катаракте можно устранить только повторным оперированием. Так, смещение искусственной линзы, сопровождающееся размытостью изображений, требует оперативного исправления положения ИОЛ.
Срочная операция необходима при образовании пленки в результате отслойки сетчатки. При обширном воспалительном процессе с появлением гноя в тканях глазного яблока пациент нуждается в срочной госпитализации, после чего ему назначается повторная операция в комплексе с медикаментозной терапией. Избавление от вторичной катаракты происходит путем применения лазерной дисцизии.
Полезное видео
Смещение (эктопия, дислокация) ИОЛ (искусственного хрусталика) — причины и лечение:
Профилактика
Чтобы минимизировать риск возникновения осложнений, нужно придерживаться ряда правил в первое время после операции:
- Находиться в состоянии покоя в помещении с минимальным освещением, чтобы оградить глазные яблоки от воздействия негативных факторов.
- При выходе на улицу обязательно использовать солнцезащитные очки, в противном случае, ультрафиолет окажет вредное влияние на сетчатку глаз.
- Непременно прибегать к антибактериальной терапии в послеоперационный период, предотвращающей развитие инфекционных заболеваний.
- Употреблять как можно больше витаминов, микроэлементов и полезных веществ, необходимых для регенерации и метаболизма.
- Исключить зрительные и физические нагрузки, в том числе и занятия спортом.
- Использовать увлажняющие препараты, не допускающие пересыхание роговицы.
- Не наклонять голову вниз резким движением.
- Отказаться на некоторое время от вождения автомобиля.
- Стараться не спать на стороне с прооперированным глазом.
- Осторожно проводить водные процедуры, чтобы в орган зрения не попала вода.
- Вести здоровый образ жизни, отказаться от вредных привычек, в частности – от курения.
Заключение
При появлении первых симптомов, указывающих на возможные осложнения после операции, необходимо немедленно обратиться к офтальмологу. Современное оборудование позволит устранить возникшую проблему и избежать негативных последствий.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.

Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
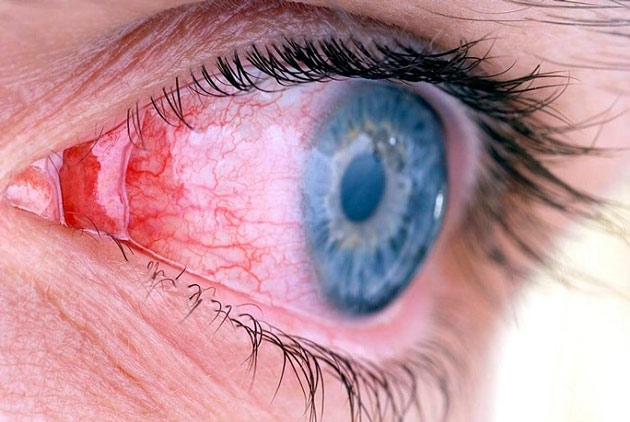
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник


