Головокружение при вестибулярном синдроме
Головокружение и нарушения равновесия распространены среди современного населения. Они в большей или меньшей степени знакомы каждому человеку. Но речь идет лишь о признаках – проявлениях заболевания, а не о болезни, как иногда кажется. Такое состояние возникает, когда мозг не распознает ориентацию и положение тела в пространстве. Головокружение определяется как восприятие нарушенного баланса и ориентации в пространстве, ощущение вращения, неприятное чувство неопределенности или иллюзия движения окружения или тела. Его последствия – это ограничение привычной деятельности, избегание движений и действий, вызывающих трудности. Многие люди добровольно исключаются из рабочего процесса, страдают от беспокойства и депрессии. Только 20% головокружений имеют обнаруживаемую органическую причину (вестибулярное головокружение из-за анатомического повреждения внутреннего уха, мозжечка и т. д.), тогда как остальные 80% состояний имеют функциональную причину.

Основная информация о вестибулярном аппарате
Вестибулярный аппарат (равновесное устройство) – это проприоцептивный сенсорный орган, служащий для восприятия гравитационных и инерционных сил, или для позиционирования и ускорения головы. Как правило, говорится об одной из двух частей внутреннего уха, хотя его функция отличается от функции уха (слух).
Вестибулярный аппарат координирует движения глаз при движениях головы. Кроме того, это один из многих компонентов сложной вестибулярной системы, задача которой, среди прочего, заключается в поддержке равновесия тела. Другие чувства, использующиеся в вестибулярной системе, являются проприоцептивными и экстраперцептивными органами.
Заболевания вестибулярного аппарата
Причина головокружения при нарушении вестибулярного аппарата – накопление мелких кристаллов в определенной части полукруглых каналов и стимуляция волосковых клеток в ампуле. Эти кристаллы карбоната кальция исходят из части внутреннего уха, также содержатся в части, называемой сакулус. Но оттуда они не могут мигрировать в каналы.
Нарушение вестибулярного аппарата может быть вызвано травмой, инфекциями, другими заболеваниями внутреннего уха, но также естественной дегенерацией, происходящей с возрастом и приводящей к чрезмерному высвобождению кристаллов. Кристаллы либо спонтанно растворяются, либо активно реабсорбируются темными клетками в области внутреннего уха.
Расстройства и заболевания периферийного типа, вызывающие головокружение:
- Воспалительные процессы внутреннего уха. Они включаем лабиринтный фистул, хроническое воспаление среднего уха с холестеатомой, лабиринтитом, абсцессом мозжечка.
- Не воспалительные процессы внутреннего уха, прежде всего, болезнь Меньера. Это заболевание, типичное периферической симптоматикой. Сегодня признается многофакторная этиология (аллергия, метаболические изменения, шум, климатические изменения, стресс).

Заболевания центрального типа, вызывающие головокружение:
- Рассеянный склероз. Большинство авторов сообщают о головокружении в 70% случаев заболевания. Ввиду вестибулярного обнаружения имеются 2 клинические формы: острая форма характеризуется тяжелым головокружением с горизонтальным, вертикальным или вращательным нистагмом. Вторая форма характеризуется более слабым головокружением, спонтанным нистагмом I типа, гиперрефлексией.
- Эпилепсия. С неврологической точки зрения, следует сфокусироваться на начальной фазе эпилептического приступа – ауре, проявляющейся вестибулярными или кохлеарными симптомами. Часто ощущается головокружение в горизонтальной плоскости. Примерно в 30% случаев наблюдается спонтанный горизонтальный нистагм. Часто возникает вестибулярная раздражительность, а именно двусторонняя вестибулярная гипорефлексия и дизритмия нистагма.
Доброкачественное вестибулярное головокружение
Это наиболее частое нарушение периферической вестибулярной системы. Доброкачественное вестибулярное головокружение чаще всего поражает задний полукруглый канал, характеризуется приступом головокружения, проявляющимся при лежании на пораженном ухе. С латентностью от нескольких секунд до десятков секунд происходит приступ вращательного головокружения, обычно сопровождающийся вегетативными симптомами (тошнотой). Во время приступа возникает вращательный нистагм (или горизонтально-вращательный), направляющийся к уху и лбу. Нистагм заметно диссоциированный. Приступы обычно спонтанно исчезают в течение минуты.
Симптомы и лечение вестибулярного головокружения у пожилых людей
У некоторых пожилых пациентов болезнь может иметь атипичные симптомы. На клиническую картину, курс и прогноз влияет основной диагноз, связанные заболевания, которые могут ухудшиться, способность организма адаптироваться к текущему состоянию здоровья. Если проблеме не уделяется должное внимание, может установиться ошибочный диагноз и, как следствие, неправильное лечение со всеми возможными последствиями.

Гериатрическая медицина характеризуется 5 терминами:
- нестабильность;
- неподвижность;
- недержание;
- интеллектуальное расстройство;
- ятрогенность.
Для гериатрической медицины типична полиморбидность, когда у пожилых людей происходит более одного заболевания, или одна болезнь вызывает другую. Нарушения равновесия, подвижности и последующее падение в пожилом возрасте очень распространены. Падения затрагивают 20–30% людей в возрасте 65+ лет. Около 30% людей сталкиваются с ними неоднократно. Падения – это одна из причин смерти, они остаются неблагоприятным прогностическим фактором на следующие годы жизни.
Важно! У пожилых людей причиной головокружения является недостаточная поставка крови в головной мозг, вызванная атеросклерозом.
Симптомы нарушения вестибулярного аппарата, головокружения включают:
- чувство вращения или движения окружающих предметов или тела;
- потеря равновесия;
- помутнение зрения, когда кружится голова;
- тошнота;
- рвота.
Симптомы могут возникать и исчезать, при этом проявления обычно продолжаются менее минуты. Эпизоды доброкачественного пароксизмального позиционного головокружения и других головокружений могут исчезнуть на некоторое время, а затем снова повториться.
Действия, вызывающие симптомы ДППГ, могут варьироваться у каждого человека, но почти всегда провоцируются изменением положения головы. Аномальные ритмические движения глаз (нистагм) – это частые сопровождающие признаки. Редко ДППГ возникает в обоих ушах.
Более легкие формы вестибулярного головокружения можно лечить амбулаторно. Если требуется специальное обследование, пациент госпитализируется.

При острой форме головокружения используются противоотечные средства и лекарства против головокружения:
- Торекан;
- Арлеверт.
Вазоактивные лекарственные средства:
- Пентоксифиллин (Агапурин, Трентал, Агапурин);
- Нафтурофурил (Дусофрил, Энелбин);
- Этофиллин (Оксифиллин);
- Винпоцетин (Кавинтон) – это средство не предназначено для лечения острого головокружения, но иногда может влиять на хронические состояния.
При болезни Меньера используется Бетагистин.
При центральном вестибулярном синдроме рекомендуются ноотропы:
- Пирацетам;
- Танакан;
- Тебокан.
Лечение вестибулярного головокружения
Основной метод лечения вестибулярного головокружения – выполнение маневров Семонта или Эпли, направленные на удаление отоконтактной массы из пораженного канала. Их клиническая эффективность сопоставима.
Лекарства
У пациентов с головокружением обнаруживается дефицит различных типов нервов ЦНС и метаболизма нейротрансмиттеров. В этих случаях может успешно использоваться фармакологическая терапия.
Для облегчения острых симптомов, в т. ч. вегетативных, используются лекарства против вертиго и отеков:
- Трифлуоперазин;
- Диазепам;
- Дименгидринат;
- кофеин + Циннаризин;
- Скополамин;
- Папаверин;
- гомеопатические средства – например, гинкго Билоба.

В сотрудничестве с кардиологами используются кардиотоники, вазоактивные вещества и реологические средства:
- Циннаризин;
- Винпоцетин;
- алендроновая, никотиновая кислота;
- Дигидроэрготамин (при гипотензии);
- Дигидроэрготоксин (при гипертонии);
- Бетагистин.
При поражениях вестибулярного аппарата и нейротрансмиттеров:
- ингибирование раздражения: Папаверин, Скополамин;
- активирование раздражения: Метилксантины, БКК, Дифенгидрамин.
Упражнения
Первостепенную роль в устранении симптомов играют упражнения для поддержки равновесия, улучшения координации. Тренировка подходит для всех пациентов, независимо от типа вертиго, которым они страдают:
- Упражнение выполняйте лежа. Двигайте открытыми глазами – сначала медленно, затем быстрее. Движения – вниз и вверх, влево и вправо. Повторите с закрытыми глазами.
- Выполните указанное выше упражнение, дополнив его движениями головы.
- Остановите взгляд на точке на противоположной стене. Двигайте головой вверх и вниз, вправо и влево, не упуская из виду точку. Если отсутствует дискомфорт, повторите упражнение.
- Ходите по отмеченной линии, как с открытыми, так и с закрытыми глазами. Одновременно пытайтесь выбросить мяч в воздух, а затем поймать его.
Важно! Упражнение частично дополняет лечение медикаментами, уменьшает острые проблемы, является хорошей превентивной мерой.
Перемещение отолитов
Отолиты – это кристаллы кальция, часть равновесной системы человека. Процедура проводится во врачебном кабинете. Врач двигает голову пациента, направляет ее в разные положения, чтобы попытаться переместить кристаллы. Иногда требуется повторение процедуры, после одобрения врачом тренировку можно проводить дома.
В заключение
Головокружение недооценивать нельзя. В случае его возникновения, всегда целесообразно пройти обследование, чтобы определить причину проблемы. По мнению экспертов, примерно 60–70% случаев вертиго можно диагностировать и лечить на амбулаторном уровне. Если человек страдает паническим или тревожным расстройством, рекомендуется психотерапевтическое лечение.
Источник
В статье представлены данные о клиническом течении заболеваний, сопровождающихся вестибулярным головокружением, принципах постановки диагноза, дифференциальной диагностике. Результаты научных исследований подтверждают эффективность клинического применения препарата Вертигохель при головокружении.
Головокружение — одна из наиболее частых причин обращения к врачам разных специальностей. Так, при опросе более 20 тыс. человек в возрасте от 18 до 64 лет выяснилось, что за месяц более 20% испытали головокружение, из них свыше 30% страдали головокружением на протяжении более 5 лет [1]. В среднем около четверти населения Земли страдают головокружением [2].
Дифференциальная диагностика
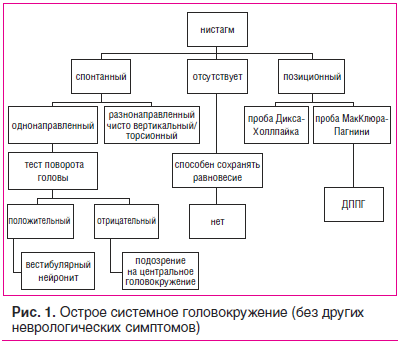
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
головокружение, сопровождающееся тугоухостью;
головокружение, не сопровождающееся тугоухостью;
головокружение с центральными неврологическими симптомами [3].
При возникновении острого вращательного головокружения важно исключить жизнеугрожающие состояния — нарушения мозгового кровообращения в вертебрально-базилярной артериальной системе, симптомы которого варьируют и зависят от того, какая артерия окклюзирована. У пациентов с поражением в бассейне нижней мозжечковой артерии изолированное вращательное головокружение с флюктуирующим снижением слуха и/или ушным шумом, имитирующее приступ болезни Меньера, может отмечаться за 1–10 дней до развития инфаркта мозга. При инсульте в бассейне вертебрально-базилярной артериальной системы головокружение сочетается с другими неврологическими симптомами, однако небольшой очаг в области узелка или клочка мозжечка, в зоне выхода корешка VIII нерва между мостом и продолговатым мозгом и/или вестибулярных ядер может вызвать изолированное головокружение без сопутствующих проявлений. Реже подобная симптоматика встречается при поражении дорзальной инсулярной коры клочка, при этом фиксируется взгляд-индуцированный нистагм [4].
В зависимости от уровня поражения вестибулярного анализатора выделяют периферическое и центральное головокружение, для дифференциальной диагностики которых в последние годы рекомендуется проведение пробы Хальмаге (тест поворота головы) и теста встряхивания
головы [5].
Сочетание отрицательной пробы Хальмаге, вертикального косоглазия (skew deviation), меняющего направление нистагма и нарушение плавного слежения по вертикали позволяет с 100% чувствительностью и 90% специфичностью диагностировать нарушение мозгового кровообращения в стволе мозга. Тест поворота головы значим при поражении в бассейне задней мозжечковой артерии, однако имеет ограничения и может быть положительным при закупорке передней мозжечковой артерии с формированием очага в области клочка мозжечка, в вестибулярных ядрах или зоне выхода VIII нерва [6–9].
Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [10]. Ощущение толчка вперед, назад, в стороны (пропульсия, ретропульсия, латеропульсия) с высокой долей вероятности указывает на поражение ствола мозга. Диплопия, дизартрия, потеря чувствительности, парезы, сопутствующие головокружению, характерны для повреждения задней черепной ямки (включая ишемию), базилярной мигрени. Наиболее частые признаки центрального поражения вестибулярной системы, обладающие высокой специфичностью, но низкой чувствительностью [11]:
вертикальный нистагм;
нистагм, меняющий направление;
атипичный нистагм (особенно направленный вниз) в тесте встряхивания головы;
асимметричная глазодвигательная дисфункция;
выраженная постуральная неустойчивость с падениями.
Периферическое вестибулярное головокружение
возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга [10] и характеризуется приступообразным течением, вариабельной интенсивностью, сопровождается атаксией и вегетативными проявлениями. При остром начале пациенты ощущают движение предметов в сторону более активно работающего лабиринта, в эту же сторону направлен и нистагм — спонтанный нистагм регулярный, клонический, горизонтальный или горизонтально-ротаторный, разной интенсивности и степени, ассоциированный с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние изменения положения головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение — процесс односторонний и сопровождается нарушением слуховой функции на стороне поражения [12], однако при ряде заболеваний, наиболее ярко отражающих истинную клиническую картину периферического вестибулярного синдрома (доброкачественное пароксизмальное позиционное головокружение, вестибулярный нейронит и в первое время при вестибулярной форме болезни Меньера), слух остается интактным.
Для экспресс-диагностики вращательного головокружения врачу целесообразно использовать схему «Острое системное головокружение (без других неврологических симптомов)», представленную на рис. 1 [13].
Острый периферический вестибулярный синдром при вестибулярном нейроните и лабиринтите определяется внезапно возникающим приступом интенсивного системного головокружения, нередко с тошнотой, рвотой, гипергидрозом, побледнением кожных покровов. Как правило, возникновению симптомов предшествует вирусное заболевание. При этих заболеваниях головокружение начинается постепенно, усиливается в течение нескольких часов, а затем сохраняется в легкой форме в последующие несколько дней или недель. Головокружение сохраняется и в покое, но субъективно может усиливаться при изменении положения тела [14]. При лабиринтите возможны снижение слуха и ушной шум.
Болезнь Меньера — негнойное заболевание внутреннего уха, характеризующееся увеличением объема эндолимфы (лабиринтной жидкости) и повышением внутрилабиринтного давления, в результате чего возникают рецидивирующие приступы прогрессирующей глухоты (чаще односторонней), шума в ушах, системного головокружения, нарушения равновесия и вегетативных расстройств. При постановке окончательного диагноза «болезнь Меньера», следует придерживаться современного представления об «очевидной» болезни Меньера (табл. 1):![Таблица 1. Дифференциальная диагностика болезни Меньера: расстройства, которые могут проявляться головокружением и слуховыми симптомами [16] Таблица 1. Дифференциальная диагностика болезни Меньера: расстройства, которые могут проявляться головокружением и слуховыми симптомами [16]](https://www.rmj.ru/upload/medialibrary/95f/58-2.png)
два или более самопроизвольных приступов системного головокружения продолжительностью от 20 мин до 12 часов;
подтвержденная аудиологически тугоухость (сенсоневральная) на низких и средних частотах во время или после приступа системного головокружения;
флюктуирующие слуховые симптомы: слух, субъективный шум, ощущение полноты в ухе;
отсутствие иных причин системного головокружения [15].
При болезни Меньера в межприступном периоде показано комплексное лечение (поддерживающая терапия), предотвращающая развитие или уменьшающая эндолимфатический гидропс: диуретики, вазодилататоры (аналог гистамина — бетагистин в суточной дозе 48 мг в течение 2–3-х месяцев и более), кортикостероиды.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — это короткое (как правило, не более минуты) головокружение системного характера с тошнотой, возникающее при изменении положения головы: повороты в кровати, запрокидывание головы назад или наклоны вперед.
Патогенетическим механизмом ДППГ является нарушение целостности отолитовой мембраны макулы утрикулюса, приводящее к попаданию отолитов в один или несколько полукружных каналов — каналолитиаз или к фиксации их на купуле — купулолитиаз.
Эпизоды ДППГ повторяются в течение несколько дней подряд, однако иногда ежедневные и многочисленные приступы головокружения длятся в течение многих лет. При длительном течении заболевания пациенты ограничивают себя в обычных действиях из-за страха вызвать приступ головокружения. Нередко после прекращения ДППГ длительно сохраняется нарушение равновесия, особенно в темноте [17].
Для диагностики этого состояния проводятся специальные позиционные пробы, наиболее часто выполняют тест Дикса — Холлпайка [14]. При ДППГ заднего полукружного канала нистагм вертикально-ротаторный (геотропный), направленный в сторону пораженного уха, и возникающий после короткого латентного периода.
Возникающий при проведении пробы Дикса — Холлпайка агеотропный нистагм, направленный вниз, с невыраженным ротаторным компонентом в сторону больного уха (в данном случае оно находится вверху) свидетельствует о встречающемся наиболее редко ДППГ переднего полукружного канала.
При отрицательной пробе Дикса — Холлпайка рекомендуется проведение теста для латерального (горизонтального) полукружного канала — теста МакКлюра — Пагнини [18].
Предпочтительными и наиболее востребованными для лечения ДППГ при поражении заднего канала считаются маневры (методы) Семонта и Эпле, упражнения Брандта — Дароффа.
Фистула лабиринта (перилимфатическая фистула) характеризуется приступом системного головокружения (осциллопсии), возникающего из-за резкого сильного звука, маневра Вальсальвы или изменения давления в наружном слуховом проходе, но не зависит от изменения положения головы [18]. Для выявления дефекта костного лабиринта, включая дегисценцию верхней стенки переднего полукружного канала, выполняется компьютерная томография височных костей (с высоким разрешением, срезами 0,5–1 мм). При остро возникшей фистуле достаточно эффективно консервативное лечение с обязательным соблюдением постельного режима в течение недели (голова должна быть приподнята) и исключением физических нагрузок еще в течение 1,5–2-х месяцев.
У пациентов с мигренью головокружение является одной из наиболее частых жалоб (9–14%) — так называемая вестибулярная мигрень. Такое головокружение может длиться от нескольких секунд до нескольких дней и при этом не сопровождаться головной болью [19].
В настоящее время приняты следующие критерии диагностики вестибулярной мигрени:
эпизодические вестибулярные симптомы;
мигрень согласно критериям IHS (International Headaches Society);
как минимум два из следующих симптомов мигрени, возникающих в течение приступа головокружения: мигренозная головная боль, светобоязнь, звукобоязнь, зрительная или другая аура;
другие причины вестибулярного головокружения исключены [19].
Лечение
Плановое (профилактическое) лечение вестибулярной мигрени проводится в соответствии с классическими принципами лечения мигрени с использованием бета-блокаторов, антиконвульсантов, трициклических антидепрессантов и селективных ингибиторов захвата серотонина и норадреналина, коэнзима Q, рибофлавина.
Купирование острого вестибулярного синдрома предполагает применение антиэметиков и вестибулярных супрессантов. Длительность использования вестибулярных супрессантов и противорвотных средств ограничивается их способностью замедлять вестибулярную компенсацию и не должна превышать 2–3-х дней [20].
При вестибулярном нейроните и лабиринтите в первые 2–3 сут для купирования проявлений острого вестибулярного криза показано внутримышечное введение вестибулярных супрессантов и противорвотных средств. После прекращения тошноты на 1–3 месяца назначается бетагистин внутрь в суточной дозе 48 мг. В этот же период следует начинать курс вестибулярной реабилитации (гимнастики) по индивидуальной программе. В зависимости от особенностей патогенеза вестибулярного нейронита и лабиринтита назначают соответствующее медикаментозное лечение. Так, при вестибулярном нейроните применяют относительно высокие дозы глюкокортикостероидов, например метилпреднизолон в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые 3 сут. Лечение лабиринтита может потребовать антибактериальных или противовирусных препаратов, в зависимости от возбудителя. Кроме того, при лабиринтите в некоторых случаях прибегают к хирургическому лечению. При лабиринтите, в отличие от вестибулярного нейронита, пациенты зачастую нуждаются в последующей слуховой реабилитации.
Более полувека в мировой медицинской практике в терапии головокружения различного генеза используется препарат Вертигохель® (Vertigoheel®) немецкой фармацевтической компании Heel [21].
В 2005 г. проведен метаанализ результатов двух рандомизированных контролируемых исследований и двух неинтервенционных исследований эффективности и переносимости препарата Вертигохель® в сравнении с препаратами выбора при головокружении. Всего в исследованиях приняли участие 1388 пациентов, из которых 635 получали терапию препаратом Вертигохель®, а 753 — препаратом сравнения (бетагистин, дименгидринат или экстракт гинкго билоба). Препарат Вертигохель® был признан эквивалентным всем исследуемым препаратам сравнения по всем трем рассмотренным критериям эффективности (снижению числа ежедневных приступов головокружения, их продолжительности и интенсивности) [22].
В 2001 г. в референтном контролируемом когортном исследовании на 774 пациентах с головокружением различного генеза оценивалась эффективность и переносимость препарата Вертигохель® в сравнении с дименгидринатом. Среднее число приступов, их интенсивность и продолжительность достоверно снизились в обеих группах. К концу курса лечения у пациентов также купировались и сопутствующие симптомы: тошнота, рвота, повышенное потоотделение. Общий результат терапии был оценен как хороший и отличный в 88% случаев в группе препарата Вертигохель® и в 87% случаев в группе дименгидрината. Переносимость была оценена как хорошая и отличная в 99% случаев в группе препарата Вертигохель® и в 98% случаев в группе дименгидрината [23].
В период с 2009 г. по 2015 г. под наблюдением в нашем Центре находились 89 пациентов в возрасте от 18 до 42 лет (53 женщины и 36 мужчин) с периферическим вестибулярным головокружением, при возникновении острого вестибулярного головокружения и тошноты получавших Вертигохель® по 10 капель каждые 15 мин (не более 2-х часов подряд) или дименгидринат по 50–100 мг (при необходимости каждые 4 часа, но не больше 400 мг/сут). Все пациенты получали оба препарата, но в разные временные промежутки. Большинство пациентов (83 человека — 93%) оценили высокую эффективность обоих средств (как хорошую или отличную), однако все пациенты (89 человек — 100%) отметили лучшую переносимость препарата Вертигохель®, который не вызывал заторможенности и сонливости, характерных для дименгидрината [24].
Таким образом, можно рекомендовать применение препарата Вертигохель® пациентам для купирования острого вестибулярного криза в домашних условиях, поскольку при высокой эффективности препарат характеризуется хорошей переносимостью. Кроме того, Вертигохель® не вступает во взаимодействие с другими лекарственными средствами, что особенно важно для лечения пациентов со смешанным головокружением или полиморбидностью.
Источник


