Экзофтальм при головной боли
Глазная мигрень также носит название мерцательная скотома, была впервые описана в 19 веке врачом Хьюбертом Эйри. Заболевание характеризуется тем, что изображение на некоторых участках поля зрения периодически пропадает, у человека создается ощущение мерцания, на периферии слепой области появляются светящиеся объекты (фосфены).
Встречается глазная мигрень достаточно часто (в основном во взрослом возрасте) и, несмотря на свое название, протекает обычно безболезненно.
КОД ПО МКБ10
- G43. Мигрень
- G43.0. Мигрень без ауры (простая мигрень).
- G43.1. Мигрень с аурой (классическая мигрень).
- G43.2. Мигренозный статус.
- G43.3. Осложненная мигрень.
- G43.8. Другая мигрень.
- G43.9. Мигрень неуточненная.
Согласно Международной классификации головной боли, выделяют следующие формы мигрени:
- мигрень без аутры
- мигрень с аурой
- офтальмоплегическую мигрень
- ретинальную мигрень
- периодические синдромы детского возраста
- осложнения мигрени
- мигренозные расстройства
- трансформированную мигрень
Этиология и патогенез
При глазной форме мигрени (мигрень с аурой в виде зрительных нарушений) происходит дисциркуляция в бассейне задней мозговой артерии; при ретинальной форме, вероятно, возникает преходящая ишемия сетчатки.
Глазная мигрень возникает из-за неправильного функционирования части затылочной коры головного мозга (зрительного анализатора). То есть причина болезни кроется в неврологии, а не в строении или заболеваниях глаз.
Глазная мигрень часто сопровождает мигрень обычную.
Кроме того, ее могут провоцировать такие факторы как:
- наличие некоторых болезней (артериовенозная мальформация, изменения в артериях головного мозга)
- перемена погоды
- стресс, недосыпание
- умственное переутомление
- изменение гормонального уровня
- гипоксия
- мерцание света
- курение
- слишком острые запахи
- употребление некоторых продуктов питания (вино, шоколад, твердый сыр, копчености, напитки с содержанием кофеина)
- некоторые лекарственные препараты
Считается, что возможность развития этого заболевания наследуется.
Клиническая картина глазной мигрени
Для глазной мигрени характерна зрительная аура в виде фотопсий, сцинтиллирующих скотом, которые носят, как правило, гомонимный характер, т.е. появляются в одноимённой половине поля зрения на обоих глазах. Обычно сначала возникает маленькая парацентральная скотома, которая «разрастается» по направлению к периферии поля зрения, иногда она бывает окрашена. Часто сверкающие образы сменяются выпадением участка зрения, иногда до его половины (гомонимная гемианопсия).
Возможное проявление ауры — развитие галлюцинаторных зрительных расстройств.
В случае ретинальной мигрени в период ауры развивается центральная или парацентральная скотома различной величины и формы, в некоторых случаях вплоть до слепоты на один или оба глаза.
Обычно аура длится несколько минут. На фоне ауры или вслед за ней развивается головная боль в лобно-глазничной области на противоположной зрительным дефектам стороне.
Для ауры мигрени характерна полная обратимость симптомов. Головная боль обычно носит пульсирующий характер и нарастает на протяжении 0,5-1,5 ч, однако может продолжаться до 6 ч. На высоте приступа головная боль сопровождается тошнотой или рвотой.
Вот как описывают состояние сами пациенты:
Был очень сильный приступ мигрени, голова ужасно болела. В один момент пропало половина обзора. Все что справа я не видела правым глазом, было темное пятно и появилась мерцающее кольцо, которое двигалось, переливалось — я испугалась. Позвонила сестре неврологу, та сказала. чтобы я не пугалась, зная мои частые мигрени удивилась, что у меня такое впервые. Сказала, что все пройдет бесследно, как только перестанет болеть голова. Так и случилось, я приняла препарат от головной боли и все прошло. Скотома была у меня только один раз.
При офтальмоплегической мигрени возникает нарушение функции глазодвигательного нерва. Такой вариант мигрени называют болезнью Мёбиуса. Офтальмоплегическая форма мигрени проявляется преходящим птозом верхнего века, паралитическим расходящимся косоглазием, анизокорией и нарушением зрачковых функций на стороне мидриаза. Эта форма мигрени чаще возникает у детей. Иногда поражение глазодвигательного нерва может длиться неделями.
Офтальмологические проявления возможны и при ассоциированной базилярной мигрени, когда возникают двусторонние нарушения зрения и офтальмопарез в сочетании с другими симптомами поражения ствола головного мозга.
Диагностика
Диагностика включает сбор анамнеза, физикальное и инструментальное исследование.
- Наружный осмотр глаза
- Оценка объёма движений глаза
- Оценка зрачковой реакции
- Офтальмоскопия
- Периметрия
- КТ и/или МРТ головного мозга
Дифференциальная диагностика
Поскольку глазная мигрень может быть спровоцирована артериовенозной мальформацией головного мозга, офтальмоплегическая форма мигрени может быть проявлением артериальной мешотчатой аневризмы супраклиноидного отдела внутренней сонной артерии,то при частых и длительных приступах, в случаях, трудно поддающихся медикаментозному лечению, необходима консультация невролога.
Офтальмоплегическую форму мигрени также следует дифференцировать от синдрома Толосы-Ханта.
Лечение
Лечение мигрени делится на лечение во время острого приступа и профилактическое, которое проводится с целью снизить частоту приступов и уменьшить их тяжесть.
Чтобы предотвратить приступ мигрени, нужно выявить наиболее характерные провоцирующие факторы и постараться устранить их, насколько это возможно. Рекомендуется принимать профилактические препараты только в случае острого протекания приступов или частого их появления. Четыре группы препаратов снижают частоту мигрени и служат ее профилактикой:
- Трициклические антидепрессанты.
- Бета-адреноблокаторы.
- Блокаторы кальциевых каналов.
- Противоэпилептические препараты.
В дополнение к профилактическому лечению мигрени существует симптоматическое, цель которого уменьшить остроту болей. Симптоматическое лечение в большинстве случаев не уменьшает неврологический дефицит и визуальные проявления мигрени. Оно включает безрецептурные противовоспалительные препараты (ибупрофен, аспирин и др.) и группу триптанов.
Иногда пациенты нуждаются в сочетании препаратов разных групп. В этом случае следует постоянно наблюдаться у невропатолога.
Source: eyesfor.me
Источник
Экзофтальм – это медицинский термин, характеризующий выпуклость (выпячивание) глазного яблока из орбит. Термин «экзофтальм» часто используется взаимозаменяемо с термином «проптоз». Но речь идет об одном и том же симптоме.
Нередко экзофтальм (выпученность глаз) путается с обычной выпуклостью. Выступающие глаза («навыкате») возникают, когда оба глаза выступают из орбит из-за поражений, занимающих пространство. Наиболее часто речь идет об отеке мышц, жира и тканей в пространстве позади глаз. Это приводит к подверганию большей части роговицы воздействию воздуха (высыханию), что затрудняет сохранение влаги и увлажнение глаз. В крайних случаях такое состояние может привести к существенному увеличению давления на зрительный нерв, и закончиться потерей зрения.
Экзофтальм – это в основном наследственное явление, в большинстве случаев, речь не идет о болезни. Тем не менее, его внезапное появление требует внимания, поскольку экзофтальм может быть связан с более серьезным заболеванием.
Экзофтальм может не иметь связи с каким-либо заболеванием. Но, этот симптом нередко сопровождает некоторые болезненные состояния.
Выпученность глаз может вызываться различными болезнями, расстройствами. Поэтому для назначения эффективного терапевтического подхода важно определить первичную причину патологии. Наиболее часто проптоз сопровождает заболевание щитовидной железы – офтальмопатию Грейвса. Это аутоиммунное расстройство, регистрирующееся у 1/3 людей, страдающих гиперактивностью щитовидной железы (гипертиреозом), спровоцированной болезнью Базедова.
Наиболее часто заболевание диагностируется у женщин 30-35-летнего возраста. Фактор риска – курение. Аутоиммунное расстройство – это патологическое состояние, при котором иммунная система человека атакует собственные клетки.
В международной классификации болезней МКБ–10 экзофтальм имеет код H06.2.
Причины экзофтальма
Экзофтальм – это признак патологии орбиты или смежного участка, расположенной либо в области лица, либо в черепной полости. Экзофтальм также может быть выражением системной болезни. Выступ глазного яблока бывает односторонним или двусторонним, глазная щель – расширенной, ее затвор – неполным (лагофтальм). Рассмотрим наиболее частые причины экзофтальма подробнее:
Черепные патологии
Экзофтальм возникает при аномалиях развития черепа и всех заболеваниях, которые имеют отношение к черепным костям (акроцефалия, турицефалия, краниофациальные дизостозы, гаргоилизм и т.д.). Чаще всего расстройство вызывается увеличением количества орбитального жира при воспалении, кровеносных и эндокринных нарушениях, в случае наличия опухоли или системной болезни.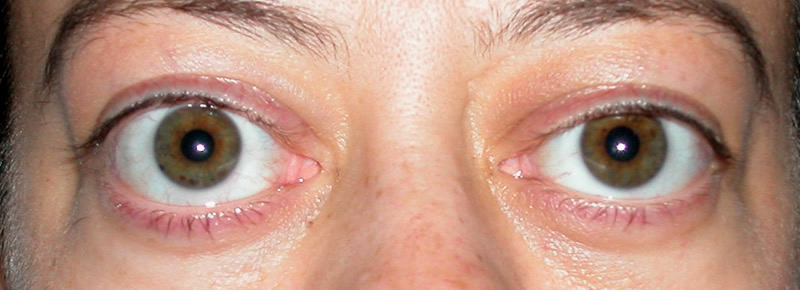
Острое воспаление орбиты
Воспаление в редких случаях начинается с прямой инфекции орбитальный ткани после травмы. Чаще имеет место переходный воспалительный процесс из окрестности на орбиту. Самые частые заболевания, вызывающие острое воспаление орбиты и, следовательно, экзофтальм:
- панофтальмия;
- тенонит;
- воспаление слезной железы и слезного мешка;
- гнойные процессы на коже лица, век, носа и околоносовых пазух;
- воспаление зубного происхождения – особенно опасны остеомиелит верхней челюсти у детей, инфекции ушей и черепные инфекции.
В клинической картине преобладают боль, воспалительный отек век, хемоз конъюнктивы и различная степень ограничения подвижности глазного яблока. Наиболее опасное осложнение острых воспалений орбиты – тромбофлебит пещеристого синуса, проявляющийся следующими симптомами:
- боль в лобной и глазной области;
- гипералгезия 1-ой ветви тройничного нерва;
- отечность век, корня носа;
- быстрая протрузия глаза;
- офтальмоплегия;
- изменение общего состояния.
Хроническое воспаление орбиты
Наиболее распространенная причина – неспецифические воспаления, клинически обозначаемые псевдоопухолями. Сюда относятся следующие состояния:
- грануляции вокруг инородного тела или организованной гематомы;
- реактивное воспаление из-за инфекции из окружающей среды;
- хронический офтальмомиозит.
Специфическое хроническое воспаление орбиты встречается очень редко и включает: туберкулез в виде периостита по орбите или сифилис.
Очень редкие заболевания, вызывающие хроническое воспаление орбиты и экзофтальм, – саркоидоз, паразитарные инфекции.
Невоспалительный экзофтальм может быть вызван ретробульбарной гематомой спонтанной или травматической этиологии.
Нарушения кровообращения
Нарушения кровообращения – это серьезная причина экзофтальма. Симптом не постоянный, проявляется при местном повышении давления (маневр Вальсальвы, удерживание дыхания, когда происходит усиленное заполнение расширенного сосуда века и конъюнктивы).
Эндокринные расстройства
Экзофтальм эндокринного происхождения (тиреотоксический) возникает, преимущественно, при болезни Базедова. Характеризуется триадой симптомов, типичных для этого заболевания:
- пучеглазием;
- зобом;
- тахикардией.
Выпячивание глазного яблока, как правило, аксиальное, двустороннее. Диагностические трудности иногда вызывает односторонний экзофтальм (кроме эндокринологического обследования, постановить диагноз помогают многочисленные глазные признаки – симптом Грефе, Харвата, Мебиуса и т.д.).
Злокачественный экзофтальм (тиреотропный) может ассоциироваться с гипертиреозом и тиреотоксическим экзофтальмом, реже происходит после тиреоидэктомии. В этиологии заболевания предполагается нарушение функции гипориллированного гормона щитовидной железы. Течение заболевания может быть настолько драматичным, что для сохранения зрения необходимо выполнение декомпрессии орбиты.
Опухоли орбиты
Доброкачественные опухоли, сопровождающиеся экзофтальмом, включают:
- кисты;
- дермоиды;
- мукоцеле;
- менингоэнцефалоцеле.
В зависимости от расположения и скорости роста, даже доброкачественные новообразования могут серьезно угрожать зрению.
Среди злокачественных опухолей наиболее распространены следующие:
- саркомы;
- карциномы;
- эндотелиомы.
В этиологии экзофтальма участвуют также метастазы из других анатомических участков. В орбиту прорастают опухоли из окружающей среды (напр., из черепной ямки) или из самого глаза.
Болезнь Хенда-Шюллера-Крисчена
Экзофтальм – типичный симптом этого редкого заболевания. Болезнь Хенда-Шюллера-Крисчена обуславливается размножением клеток Лангерганса, которые создают отложения в ряде тканей, включая ткани позади глаз.
Системные расстройства
Из системных заболеваний, вызывающих экзофтальм, наиболее часто встречаются лейкозные инфильтратов в глазнице. Реже признак вызывается интоксикацией (в частности, отравлением свинцом, кокаином, парафенилендиамином).
Виды экзофтальма
При оценке экзофтальма принимается во внимание его степень и направление. Объективно измерить пучеглазие можно экзофтальмометром. При постановке диагноза следует исключить ложный экзофтальм.
Расстройство делится на следующие виды:
- Экзофтальм аксиальный (простой). Выступает вперед само глазное яблоко вдоль сагиттальной оси. Девиация означает отклонение глаз в стороны или в вертикальном направлении, дислокация – полное выхождение глаза из полости глазницы.
- Выраженный экзофтальм. Патогенетические факторы включают асимметрию глазных щелей, расширение гомолатеральной или, наоборот, сужение контралатеральной глазной щели (ретракция верхнего века при тиреотоксикозе, синергическая реакция при контралатеральном птозе, врожденная короткость век, паралитический или рубцовый лагофтальм).
- Псевдоэкзофтальм (ложный). Выпуклость верхней части роговицы не вызывается орбитальным расширением, воспалительным, кровеносным расстройством. Она обусловлена увеличением глазного яблока при гиброфтальме (причина – инфантильная глаукома), высокой осевой близорукостью, прямым параличом глазных мышц.
- Пульсирующий экзофтальм. Чаще всего обуславливается артериовенозной аневризмой пещеристого синуса спонтанной или травматической этиологии.
- Перемежающийся (интермиттирующий) экзофтальм. Вызывается орбитальным варикозом, клинически проявляется при наклоне, внезапном повороте головы, повышении давлении в орбите.
Симптомы экзофтальма
Пучеглазие – это, преимущественно, симптом другой болезни. Клиническая картина может включать следующие проявления:
- заметно выпученные глаза;
- чрезмерная сухость глаз;
- заметный белый цвет между верхней частью радужной оболочки и веками;
- боль в глазах;
- покраснение.
Расстройство может сопровождаться симптомами повышенного уровня гормонов щитовидной железы, среди которых:
- бессонница, общая усталость;
- ускоренное сердцебиение;
- потеря веса;
- мышечная слабость;
- тремор;
- повышенное потоотделение;
- нервозность, беспокойство.
Сопровождающие признаки зависят от первичного заболевания.
Лечение экзофтальма
Лечение экзофтальма зависит от основной причины расстройства. Независимо от первичной болезни, рекомендуется применение увлажняющих капель, т.к. глаза подвергаются чрезмерному воздействию воздуха, вследствие чего пересыхает слизистая. Чаще всего в целях увлажнения используются искусственные слезы.
Если экзофтальм появился из-за болезней щитовидной железы, то применяют введение радиоактивного йода, снижающего ее активность. Лечение (в соответствии со стадией заболевания) длительное и занимает месяцы. Существует опасность полного прекращения активности щитовидной железы с низким уровнем гормонов в крови. Но эта ситуация решаема – прием этих гормонов достаточно распространенный, не обременительный для пациентов.
Если причина экзофтальма – онкологическое заболевание, назначаются соответствующие терапевтические процедуры (химиотерапия, лучевая терапия и т.д.).
Важно также устранение факторов риска, на которые человек может оказать влияние (в частности, отказ от курения).
Источник
Экзофтальм (пучеглазие, protrusio bulbi) — выстояние глазного яблока. Обнаружение экзофтальма, особенно одностороннего, всегда следует считать важным, тревожным признаком, требующим уточнения его причины. Прово- дят осмотр, пальпацию, офтальмометрию с помощью экзофтальмомстра. При наличии экзофтальма надо выяснить: односторонний он или двусторонний, каковы темп его развития и характер течения, смещается ли глазное яблоко внутри глазницы, пульсирует ли глазное яблоко, есть ли диплопия, ощущается ли при аускультации шум в глазнице и каков характер этого шума. В дальнейшем в большинстве случаев целесообразны рентгенография глазниц, КТ-, МРТ-, АГ-исследования. Односторонний экзофтальм обычно обусловлен местным патологическим процессом в глазнице или по соседству с ней, оказывающим влияние на содержимое глазницы. Этиология и клинические проявления. Быстро прогрессирующий экзофтальм может быть следствием травмы или локального воспалительного процесса в тканях глазницы. При травмах возможны перелом стенок глазницы, эмфизема, гематома. Инфицирование тканей глазницы может обусловить развитие флегмоны, тромбофлебита, тенонита, периостита. Экзофтальм (иногда двусторонний) может быть следствием кровоизлияния в глазнииу при заболеваниях крови и сосудов (гемофилия, лейкемия, лимфогранулематоз, различные формы анемии, васкулиты, авитаминоз С). По данным J. Brown (1972) в 10% случаев экзофтальм у детей обусловлен ретробульбарным кровоизлиянием. При посттравматической эмфиземе тканей глазничной области характерна их крепитация, выраженное припухание верхнего века, нарастание экзофтальма при сморкании. При гематоме возможен отек и сине-фиолетовый цвет покровных тканей в зоне глазницы (симптом «очков»). При флегмоне выражены отек и покраснение век, общие признаки инфекции (причиной флегмоны, кроме травматического поражения тканей, могут быть ринит, синусит, рожистое воспаление, коклюш, сепсис). После излечения флегмоны глазницы экзофтальм может сохраняться в связи с развитием в глазнице гиперплазии и рубцевания мезедермальных тканей. Возможной причиной тромбофлебита в глазнице могут быть гнойные процессы в верхней части лица, в полости рта, в зубах, глотке, септический процесс. Возможно распространение проявлений тромбофлебита на пещеристую (кавернозную) венозную пазуху (в этих случаях экзофтальм чаще становится двусторонним). Двусторонний характер экзофтальма в таких случаях обусловлен тем, что правый и левый пещеристые синусы обычно сообщаются между собой. При теноните экзофтальм умеренный, но значителен отек конъюнктивы (химоз), болезненность при движениях глазного яблока, ограничение его подвижности. Причиной серозной формы тенонита могут быть ветряная оспа, скарлатина, сифилис и другие общие инфекции. Гнойная форма тенонита обычно является следствием расположенного поблизости воспалительного очага или гематогенных бактериальных метастазов. Экзофтальм с сохраняющейся возможностью смещения глазного яблока развивается при ангиомах глазницы, артериовенозной аневризме, варикозном расширении вен глазницы, при передних оболочечных грыжах (менин-гоцеле). Ангиомы глазницы могут быть простыми и кавернозными. В первом случае ангиома поверхностная и экзофтальм небольшой. При кавернозной аневризме экзофтальм больше выражен, глазное яблоко поддается смещению назад, при натуживании он увеличивается. Наличие шума в глазнице при ангиоме нехарактерно. При каротидно-кавернозной аневризме экзофтальм может быть с одной или с обеих сторон, характерен пульсирующий дующий шум, соответствующий пульсу в области глазницы. Экзофтальм особенно выражен при тромбозе кавернозного синуса или развитии каротидно-кавернозного соустья, образовавшегося при разрыве стенки внутренней сонной артерии на участке, проходящем через кавернозный синус. В таком случае экзофтальм может быть резко выражен (до 20 мм), он пульсирует, при этом можно наблюдать синхронное с пульсом изменение степени выпячивания глазного яблока. Развитие экзофтальма, чаще одностороннего, сопровождающегося отеком тканей глазного яблока и параорбитальных тканей, химозом в связи с отеком конъюнктивы — следствие нарушения венозного оттока из глазного яблока и других тканей глазницы. При пальпации глаза определяется его пульсация, при аускультации — пульсирующий шум (выраженный, синхронный с пульсом шум, является облигат-ным признаком каротидно-кавернозного соустья). Пульсация глазного яблока и пульсирующий шум в глазнице, прослушиваемый с помощью фонендоскопа, обычно исчезают, если на шее на несколько секунд пережать гомолатеральную внутреннюю сонную артерию. В 60% случаев такая форма сосудистой патологии развивается при каротидно-кавернозном соустье в кавернозном синусе, которое может быть следствием разрыва аневризмы внутренней сонной артерии или повреждением сифона этой артерии при черепно-мозговой травме. Выраженный экзофтальм часто сочетается с расширением зрачка, ограничением активных движений глазного яблока (офтальмопарезом) и с диплопией. При варикозном расширении глазничных вен характерно нарастание экзофтальма при склоненной вниз голове. Оболоченная или оболочечно-мозговая грыжа (менингоцеле или менинго-энцефалоцеле), сопровождающаяся экзофтальмом, исходит, как правило, из костного дефекта в верхневнутренней части глазницы. Попытка «вправить» содержимое грыжевого мешка может вызвать общемозговые симптомы (головную боль, рвоту, общие вегетативные реакции). Односторонний медленно развивающийся несмещаемый «твердый» экзофтальм позволяет предположить наличие в глазнице хронического воспалительного процесса или опухолевого роста. Воспалительный процесс, явившийся причиной экзофтальма, может протекать, в частности, в форме сифилитического или туберкулезного периостита. Первый из них характеризуют боли, при втором возможно образование фистул. Экзостозы при этом чаще выявляются на краниограммах, обычно они располагаются на верхней или внутренней стенках глазницы, граничащих с придаточными пазухами носа. Среди опухолей в глазнице чаще встречаются дермоидная киста, возможны фиброма, фибросаркома, остеома, невринома, а также глиома, исходящая из ретробульбарного отдела зрительного нерва. Иногда опухоль проникает в глазницу из прилежащих к ней тканей. Среди таких опухолей может быть менингиома латеральных отделов малого крыла основной кости, при которой выступающее вперед глазное яблоко несколько смещается вниз и медиально, при этом рано возникает диплопия в связи со смещением оси глазного яблока и нарушением бинокулярного зрения. В глазницу может проникать саркома, исходящая из близко расположенных тканей. При мукоцеле, растущем обычно из лобной пазухи или решетчатой кости, экзофтальм сопровождается смещением глазного яблока в латеральном направлении. Болезненным бывает развитие эпителиомы, растущей из слизистой оболочки носа или его придаточных полостей. В процессе увеличения указанных объемных процессов нарастают выраженность экзофтальма, ограничение подвижности глаза, диплопия, возможно нарастающее расстройство зрения. Иногда экзофтальм ошибочно диагностируется у людей с конституциональными особенностями строения лицевого черепа. В отдельных случаях складывается впечатление об экзофтальме у близоруких людей, а также при выраженном общем ожирении. Возникающее при дифтерийной полиневропатии сочетание легкого экзофтальма, редкого мигания и паралича аккомодации известно как синдром Вид-ровитца. Небольшой экзофтальм может возникать при раздражении цилиоспинального центра или симпатических структур на шее, обычно на той же стороне, отмечаются также мидриаз и расширение глазной щели (синдром Пти, или «обратный» синдром Горнера). Двусторонний экзофтальм можно признать облигатным признаком выраженного гипертиреоза. В таких случаях его иногда называют доброкачественным. Распознать происхождение экзофтальма при гипертиреозе можно по наличию и других проявлений, характерных для гиперпродукции гормонов щитовидной железы. При гипертиреозе возможны некоторые глазные симптомы, выявляемые при общем неврологическом осмотре: (симптом Грефе — отставание верхнего века при повороте взора вниз, симптом Мебиуса — недостаточность конвергенции глазных яблок, симптом Штельвага — редкие мигания и ретракция верхних век). Уточнению диагноза способствуют также дополнительные обследования, применяемые при изучении функционального состояния щитовидной железы. Субъективно больной иногда отмечает слезотечение, ощущение присутствия инородного тела в глазу, утомляемость при чтении. Характерны тремор, учащенное сердцебиение, повышенная эмоциональность. Двусторонний экзофтальм у детей может возникать в связи с гидроцефалией, краниостенозом, буфтальмом (выраженным гидрофтальмом), при врожденной глаукоме. Злокачественный экзофтальм (экзофтальмическая офтальмоплегия, прогрессирующий экзофтальм, адреногипофизарный офтальмотропизм, экзофтальмическая миопатия) — форма эндокринной офтальмопатии, которая, как это предполагается, обусловлена избыточной секрецией, так называемой экзоф-тальмогенной субстанции, продуцируемой неуточненными структурами гипо-таламо-гипофизарной системы. В последнее время возможной причиной экзофтальмической офтальмопатии признается эндокринная интраорбитальная миопатия. К экзофтальму при этой форме патологии приводит нарастающая внутриглазничная гипертен-зия, вызванная отеком и резким увеличением объема тканей, расположенных в глазнице. В редких случаях причиной синдрома злокачественного экзофтальма может быть лимфогранулематозная инфильтрация — проявления лимфогранулематоза, или болезнь Ходжкина. Описал болезнь в 1832 г. английский врач Th. Hodgkin (I798-1866). При типичном злокачественном экзофтальме выявляются отек и инфильтрация лейкоцитами соединительной ткани, мышц. Объем поперечнополосатых мышц глаза увеличивается в несколько раз. Отек сопряжен с накоплением гликозаминогликанов, резко повышающих гидрофильность тканей. В дальнейшем развивается фиброз всех мягких тканей глазницы, глазное яблоко оказывается фиксированным. В случаях злокачественного экзофтальма выстояние глазного яблока может быть с одной или с обеих сторон. Его характеризует выраженный твердый отек век, конъюнктивы (химоз). Злокачественный экзофтальм часто сопровождается поражением роговицы — кератитом. Больного обычно беспокоят ощущение раздражения и боли в глазу, светобоязнь, диплопия. Характерны слезотечение, отек периорбитальной ткани, конъюнктивит, диплопия, нарастающее ограничение подвижности глазных яблок, повышение внутриглазного давления. По мере развития процесса снижается острота зрения в связи с атрофическим процессом в зрительном нерве. Возможно развитие слепоты. При закапывании в глаза пилокарпина (в связи с глаукомой) возникают неприятные ощущения, усиление боли в глазах. Лечение. При злокачественном экзофтальме лечение сопряжено с большими трудностями. Применяются дегидрирующие средства, кортикостероиды. Зачастую приходится прибегать к рентгеновскому облучению (инфильтрат в полости глазниц обычно обладает высокой рентгеночувствительностью). Есть мнение о целесообразности рентгеновского облучения гипофиза с целью ослабления его тиреотропной функции. При неэффективности консервативного лечения и предвестниках потери зрения (чрезмерное слезотечение, светобоязнь, диплопия, язвы роговицы, нарастающая боль в глазах) ставится вопрос о хирургической декомпрессии глазных яблок, которая может способствовать сохранению оставшегося зрения и даже некоторому его улучшению.
Читать далее
Источник


