Клинические исследования головная боль

Наиболее важными принципами в диагностике головной боли (цефалгии) является:
(1) определение первичности или вторичности цефалгии, так как вторичная головная боль не может быть излечена без воздействия на вызывающий ее патологический фактор;
(2) выявление механизма головной боли, так как только адекватное воздействие на него может привести к положительному результату, в противном случае применение даже самых эффективных препаратов даст обратный эффект.
Для правильной квалификации любого цефалгического синдрома и его грамотного описания необходимо обратить внимание на три существенных момента:
(1) временной профиль головной боли; он включает: (а) характер начала — внезапное (за секунду), быстрое (за минуты), медленное (часы и дни); (б) продолжительность боли (секунды, минуты, часы, дни); (в) особенности течения (периодические, постоянные, постепенно нарастающие в интенсивности);
(2) провоцирующие факторы: например, ортостаз, сон, изменения положения головы, кашель, коитус, алкоголь, стресс, инфекция, травма, интоксикация, менструация, метеофакторы и т. д.;
(3) сопровождающие проявления: например, рвота, спутанность сознания, эпилептический припадок, острое появление очаговой неврологической симптоматики).
Современная международная классификация головной боли предусматривает специальный раздел, куда включены все формы головной боли, связанные с внутричерепными заболеваниями и повреждениями несосудистого характера. Независимо от характера этих заболеваний, предлагается три обязательных критерия для диагностики таких цефалгий:
(1) в клинической картине болезни должны иметь место симптомы и знаки внутричерепной патологии;
(2) параклинические методы обследования обнаруживают отклонения, подтверждающие эту патологию;
(3) головные боли оцениваются больным и врачом как новый симптом (не свойственный данному пациенту раньше) или как новый тип головной боли (больной говорит, что голова стала болеть «по-другому», а врач констатирует изменение характера цефалгий).
На сегодняшний день выделяют пять механизмов головной боли: сосудистый, ликворо-динамический, мышечного напряжения, невралгический, психалгический.
Сосудистые цефалгии, в свою очередь, могут быть вазомоторными при функциональном нарушении сосудистого тонуса, венозными и ишемически-гипоксическими (при органических изменениях сосудистой стенки у больных с атеросклерозом, артериальной гипертензией или васкулитом), причем у одного и того же пациента возможно сочетание нескольких механизмов, в определенной степени связанных с ее этиологией и часто совпадающих при разных причинных факторах.
Важными в диагностическом плане являются жалобы пациента, позволяющие заподозрить у него механизм головной боли. Так, пульсирующий характер цефалгии указывает на сосудистый механизм. Если пульсирующая головная боль односторонняя (гемикрания), она может свидетельствовать в пользу мигрени. При двусторонней пульсации можно думать о вегетативной дистонии или цереброваскулярных заболеваниях (дисциркуляторная энцефалопатия). Утренние головные боли, а также развивающиеся или усиливающиеся после пребывания в горизонтальном положении, сопровождающиеся отечностью век, характерны для венозных цефалгий. Сжимающий характер головной боли говорит о головной боли мышечного напряжения, которая уменьшается при движении мышц плечевого пояса, массаже воротниковой зоны и т.п. Распирающий характер цефалгии – признак внутричерепной гипертензии, при этом головная боль усиливается в горизонтальном положении, при кашле, натуживании и может сопровождаться головокружением, рвотой, то есть общемозговыми симптомами.
(!) Следует отметить, что практические врачи часто переоценивают роль внутричерепной гипертензии как механизма головной боли. Более того, иногда у больного, наоборот, развивается внутричерепная гипотензия, при этом усиливается головная боль при ходьбе, в вертикальном положении и уменьшается в горизонтальном. Больному рекомендуют спать без подушки, его состояние облегчается при опускании головы книзу.
Для диагностики головной боли важен анамнез. Возникновение впервые пароксизмальных головных болей в молодом возрасте, усиление их при физической нагрузке свидетельствуют, скорее, в пользу мигрени или вазомоторных головных болей на фоне вегетативной дистонии. Хронический характер боли неинтенсивного характера, усиление ее при эмоциональном или умственном напряжении говорят о тензионной боли (головная боль напряжения).
Важное значение придают клиническому или объективному исследованию, которое часто позволяет заподозрить причину цефалгии (при ее вторичном происхождении) и определить механизм. При обследовании пациента необходимо проводить следующие мероприятия:
(1) осмотр и пальпация головы с целью определения признаков травмы, мышечно-сухожильных уплотнений и пульсации височной артерии;
(2) исследование черепных нервов, в том числе глазного дна, при болезненности глаза необходимо исключить острую закрытоугольную глаукому;
(3) исследование полости рта, языка и неба для исключения стоматологической патологии;
(4) исследование височно-нижнечелюстных суставов на симметричность и объем движений, прикус, пощелкивание (для исключения дисфункции височно-нижнечелюстного сустава);
(5) исследование возможных триггерных точек в субокципитальной области и грудино-ключично-сосцевидной мышце, что указывает на отраженную боль мышечного напряжения;
(6) исследование нарушений осанки, скелетной асимметрии, возможных триггерных точек в плечах и спине, что также приводит к тензионным головынм болям;
(7) исследование движений в шее, менингеальных симптомов (менингит, субарахноидальное кровоизлияние);
(8) исследование мышечной силы верхних и нижних конечностей (для выявления парезов, параличей);
(9) исследование болевой чувствительности лица, рук и ног;
(10) пальпация шейных лимфоузлов, щитовидной железы, прослушивание сонных артерий, исследование ушей, глотки, легких, сердца, брюшной полости для исключения соматической патологии.
Сигналы, указывающие на развитие вторичных головных болей, сопутствующих опасным для жизни заболеваниям:
(1) появление головной боли в возрасте старше 50 лет;
(2) возникновение головной боли, отличающейся от обычной, или значительное усиление привычной головной боли (нарастающая интенсивность головной боли);
(3) головная боль – причина ночных пробуждений;
(4) возникновение головной боли при физическом усилии, кашле, чихании, натуживании свидетельствует о повышении внутричерепного давления;
(5) сочетание головной боли с неврологическими нарушениями: спутанность или расстройства сознания, нарушения памяти, атаксия и нарушения координации, парезы и параличи, асимметрия зрачков, сухожильные рефлексы, менингеальные симптомы, зрительные расстройства, постоянный звон в ушах, потеря вкуса или обоняния и другие;
(6) тошнота, рвота, головокружение по утрам (возможен объемный процесс);
(7) наличие повторяющейся пульсирующей боли с одной стороны (подозрение на сосудистую аневризму);
(8) наличие патологических симптомов лихорадки, артериальной гипертензии; потеря веса, длительный кашель, лимфоаденопатия, насморк или затрудненное носовое дыхание и др.;
(9) появление таких симптомов, как отек сосков зрительного нерва, либо напряженных и болезненных сосудов скальпа или других очевидных знаков внутричерепного или соматического заболевания;
(10) стойкое неремиттирующее течение, неоткликаемость на традиционные средства терапии.
Дополнительные исследования. Несмотря на то что такие диагностические тесты, как компьютерная рентгеновская (КТ) и магнитно-резонансная (МРТ) томография предоставляют немного полезной информации для диагностики первичных головных болей, их использование в общей медицинской практике становится все более привычным. В большинстве случаев эти исследования не гарантируют диагноза первичной головной боли, зато нейровизуализация в определенной степени позволяет исключить или подтвердить вторичный характер головной боли. При наличии очевидных настораживающих симптомов назначают диагностическое исследование – КТ или МРТ головного мозга, которое позволяет выявить объемные процессы полушарной или стволовой локализации.
Показания для нейровизуализационного обследования при головной боли:
(1) нарушения поведения и сознания;
(2) появление головной боли во время физического усилия, полового акта, при кашле и чихании;
(3) ухудшение состояния пациента во время наблюдения врачом;
(4) ригидность затылочных мышц;
(5) очаговая неврологическая симптоматика;
(6) первое появление головной боли в возрасте старше 50 лет;
(7) возникновение головных болей более сильных, чем обычно;
(8) изменение привычного характера головной боли.
При наличии односторонней пульсирующей головной боли проводят ангиографию или МРТ в сосудистом режиме.
Нейровизуальное обследование не показано при следующих условиях:
(1) наличии в анамнезе подобных головных болей;
(2) отсутствии нарушений поведения и сознания, ригидности и напряжения мышц шеи, органических неврологических симптомов;
(3) уменьшение головной боли без применения аналгетиков или других абортивных медикаментов.
В заключение рассмотрим упрощенную, но в практическом отношении удобную схему диагностического поиска и тактики обследования больного с наличием головной боли в качестве ведущего клинического синдрома.
В зависимости от характера головной боли возможны три варианта такого диагностического скрининга:
(1) внезапное начало постоянной головной боли:
(А) исключить травму. Если есть менингеальные знаки, следует подозревать субарахноидальное кровоизлияние, менингит, внутримозговое кровоизлияние; такого больного следует госпитализировать, сделать КТ или МРТ и, если нет опухоли, гематомы или гидроцефалии, люмбальную пункцию;
(Б) если нет менингеальных знаков, исключить опухоль (КТ, МРТ, консультация нейрохирурга);
(2) нарастающий характер головной боли (при относительно коротком анамнезе болезни):
(А) исключить глаукому, синусит, стоматологические заболевания;
(Б) искать знаки повышенного внутричерепного давления, подозревать опухоль или гидроцефалию (люмбальная пункция, КТ либо МРТ);
(3) хроническая или интермиттирующая (периодическая) головная боль (без сопутствующих неврологических знаков):
(А) исключить глаукому, синусит, стоматологические заболевания;
(Б) если боль почти постоянная, следует предполагать ГБН, если пароксизмальная — мигрень с аурой или без ауры; искать симптомы пучковой головной боли, других цефалгических синдромов.
По материалам статей: 1. «Головные боли в общеврачебной практике» О.Г. Морозова, д.м.н., заведующая кафедрой рефлексотерапии Харьковской медицинской академии последипломного образования; 2. «Головная боль. Как защититься от ее многообразных форм и проявлений» В.Л. Голубев, д.м.н., профессор, кафедра нервных болезней ФППО Московская медицинская Академия им. И. М. Сеченова. 3. «Головные боли в общеврачебной практике (лекция)» С.С. Павленко (Сибирский межрегиональный противоболевой фонд, г. Новосибирск).
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Болит голова — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В основе головной боли лежит раздражение болевых рецепторов, расположенных в:
- твердой мозговой оболочке и сосудах мозга;
- надкостнице черепа, сосудах мягких тканей головы, мышцах.
Сама же мозговая ткань не содержит болевых рецепторов.
Разновидности головных болей (цефалгий)
Головные боли разделяют на первичные и вторичные. Головная боль считается первичной, если она является основным проявлением заболевания мозга, например, при мигрени и головной боли напряжения.
Вторичная головная боль – это симптом других нарушений, например, травма головы, хроническая ишемия мозга, вирусные заболевания, болезни шейного отдела позвоночника и т. д.
Остановимся на четырех самых частых разновидностях головных болей.
Возможные причины
Головная боль напряжения
Головная боль напряжения – это наиболее распространенная форма первичной головной боли. Психоэмоциональный стресс, депрессия, тревога и различные фобии, перенапряжение мышц плечевого пояса – вот основные причины появления головной боли напряжения.
Мигренозная головная боль
Мигрень встречается у женщин примерно в три раза чаще, чем у мужчин, причем около 60-70% всех случаев мигрени у женщин – это так называемая менструальная мигрень. Однако причины и механизм развития приступов мигрени до конца не ясны. В любом возрасте и у мужчин, и у женщин приступы мигрени могут провоцироваться эмоциональными и физическими перегрузками, нарушениями питания, приемом спиртного, изменением метеоусловий, резким шумом, сильными запахами и др.
Головная боль при простудах
Головная боль при простудах вызвана гипертермией и повреждающим влиянием токсинов микроорганизмов на клетки головного мозга.
Головная боль при хронической ишемии мозга
Причина этой боли, являющейся самой частой вторичной головной болью у пожилых пациентов, – патология сосудов головного мозга, при которой нарушается кровообращение и ухудшается кровоснабжение тканей мозга.
Итогом становится прогрессирующая дисфункция головного мозга.
При каких заболеваниях возникают
Головная боль напряжения
В основе головной боли напряжения лежит раздражение структур центральной нервной системы (ЦНС), называемых ноцицептивной системой. Миогенная, стрессовая, психогенная головная боль относятся к головной боли напряжения.
Чаще всего головная боль напряжения возникает в молодом и трудоспособном возрасте.
В случаях головной боли напряжения человек испытывает двусторонние, обычно не сильные, давящие и сжимающие, монотонные и тупые головные боли. Приступы таких болей сопровождаются усталостью, нервозностью, нарушением аппетита и сна, снижением работоспособности. Длительность приступа – от 30 минут до нескольких дней.
Мигренозная головная боль
Указывает только на одну болезнь – мигрень, поскольку приступы такой цефалгии имеют своеобразный характер. Мигренозная боль приступообразная, пульсирующая, средней или сильной интенсивности. Она захватывает половину головы.
Боль может усиливаться при физической нагрузке, наклоне головы, часто сопровождается тошнотой, рвотой.
Яркий свет, резкий звук, сильный запах усиливают боль. Приступу мигрени может предшествовать продолжающаяся до одного часа аура – совокупность зрительных, слуховых, обонятельных или других неврологических симптомов.
Головная боль при простудах
Возникает при большинстве острых и хронических заболеваний верхних и нижних дыхательных путей, вызванных бактериями или вирусами. В ряде случаев интенсивность таких цефалгий коррелирует с выраженностью лихорадки, силой кашля, болей в горле и других симптомов. Боль чаще всего распространяется по всей голове.
Головная боль при хронической ишемии мозга
В понятие хронической ишемии головного мозга входят: дисциркуляторная или сосудистая энцефалопатия (медленно прогрессирующее нарушение мозгового кровообращения), цереброваскулярная недостаточность (патология сосудов головного мозга), сосудистая деменция (расстройство, вызывающее органическое поражение голоного мозга). В клинической картине хронической ишемии мозга непременными спутниками головных болей становятся головокружения, снижение когнитивных функций, эмоциональная лабильность (неустойчивое настроение), двигательно-координационные нарушения, расстройства восприятия (шум в ушах, «мушки» перед глазами). Головные боли обычно несильные, распространены по всей голове, длительные.
Диагностика и обследования
Головная боль напряжения и мигренозная головная боль, головная боль при простудах
Диагноз ставится неврологом на основе сбора анамнеза и оценки жалоб пациента.
Головная боль при хронической ишемии мозга
Ключевое при хронической ишемии головного мозга лучевое обследование (ультразвуковая допплерография сосудов головного мозга)
УЗДГ распознает только относительно крупные стенозы мозговых сосудов, обусловленные атеросклеротическими бляшками. КТ
также различают обширные поражения мозга, наступившие по причине инсультов, но не мелкодиффузные очаги, характерные для хронической ишемии мозга. При хронической ишемии головного мозга назначается консервативное лечение.
Что следует делать при появлении?
Боль – это всегда признак сбоя в организме. Нельзя терпеть боль или заниматься самолечением. При регулярных головных болях (чаще пяти раз в месяц) необходимо как можно раньше обратиться к врачу.
Головная боль напряжения
Купировать болевой приступ анальгетиками, нестероидными противовоспалительными средствами (НПВС), спазмолитиками. Важно помнить, что многие анальгетики нельзя принимать при наличии хронических заболеваний (в частности, при поражениях органов желудочно-кишечного тракта, печени и почек). Показания и противопоказания к применению определенных лекарств нужно обсудить с лечащим врачом.
Мигренозная головная боль
Пациентам с легкими приступами рекомендуется использовать НПВС и анальгетики, с умеренными и тяжелыми проявлениями – специфические противомигренозные препараты, которые назначает невролог после проведения всестороннего обследования.
Головная боль при простудах
Главный способ борьбы с такой болью – лечение простуды.
Головная боль при хронической ишемии мозга
Важным моментом терапии является борьба с атеросклеротическими изменениями в сосудах и ишемией головного мозга. Также необходимо следить за проявлениями сопутствующих заболеваний, например, артериальной гипертензии и сахарного диабета.
К каким врачам обращаться?
Головная боль напряжения:
- к неврологу, психотерапевту;
Мигренозная головная боль:
- к неврологу,
терапевту;
Головная боль при простудах:
- к
терапевту, ЛОР-врачу;
Головная боль при хронической ишемии мозга:
- к
неврологу, а также
кардиологу и
эндокринологу.
Обязателен контроль заболеваний, входящих в группу метаболического синдрома: сахарного диабета 2-го типа (СД 2), гипертонии, ожирения и атеросклероза.
Лечение
Головная боль напряжения
Большинству пациентов с головной болью напряжения необходимо назначение терапии, предписанной психотерапевтом и неврологом. Также важно уделить внимание релаксации и адекватной физической нагрузке.
Мигренозная головная боль
Лечение включает купирования и профилактику приступов.
Головная боль при простудах
Терапия направлена на лечение основного заболевания.
Головная боль при хронической ишемии мозга
Как правило, большинство пациентов страдают несколькими заболеваниями, каждое из которых негативно отражается на состоянии сосудов головного мозга. Таким образом, самый надежный способ остановить прогрессирование хронической ишемии головного мозга заключается в том, чтобы предотвратить опасные в плане ухудшения мозгового кровотока осложнения заболеваний, входящих в группу метаболического синдрома (артериальную гипертензию, сахарный диабет и др.). 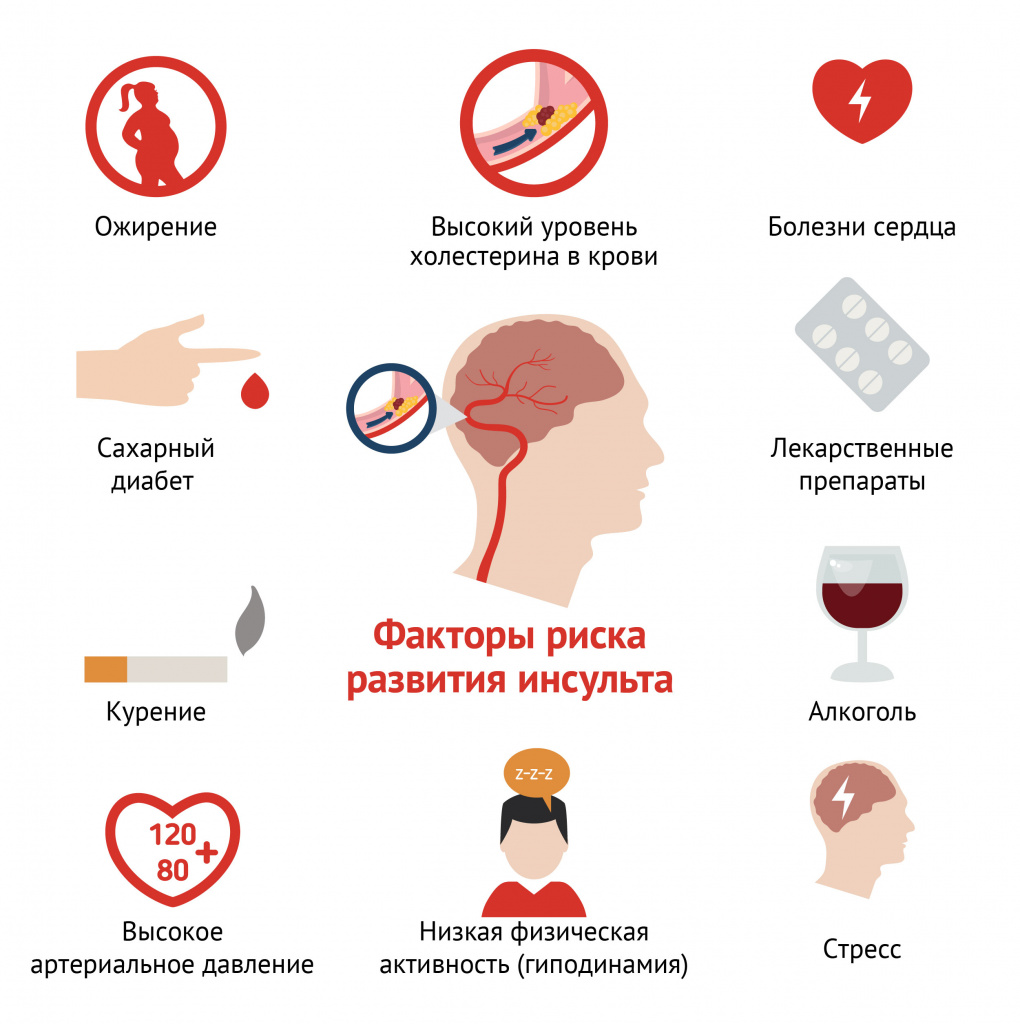
Важен отказ от вредных привычек (курение, злоупотребление алкоголем, употребление наркотических средств) и соблюдение диеты, включающей большое количество свежих фруктов и овощей и минимальное количество трансжиров.
Если хроническая ишемия сопровождается гипертонией или сахарным диабетом, целесообразен ежедневный контроль АД и уровня глюкозы в крови. Необходимо с определенной периодичностью проходить лабораторные и инструментальные обследования. Посещать кардиолога и эндокринолога следует не реже одного раза в год.
Один раз в три месяца следует сдавать клинический
ЭхоКГ.
При появлении отклонений может понадобиться прием сахароснижающих препаратов, статинов или антикоагулянтов. Не реже двух раз в год следует выполнять УЗДГ
для контроля прогрессирования атеросклероза сосудов мозга и аорты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник


