Консервативное лечение остеохондроза шейного отдела

Остеохондроз шейного отдела – распространенное дегенеративное заболевание, чреватое множеством осложнений и последствий. Для патологии характерно медленное, но неумолимое разрушение хрящевой ткани позвонков и межпозвоночных дисков и дальнейшее вовлечение в деструктивные процессы связок, мышц, костных структур.
Без адекватной и своевременной терапии остеохондроз приводит к протрузиям, грыжам межпозвонковых дисков: данные болезни могут стать причиной инвалидизации и различных функциональных расстройств. Лечение шейного остеохондроза – длительный, поэтапный и комплексный процесс, который должен осуществляться под руководством квалифицированных специалистов.
Причины и симптомы шейного остеохондроза
Остеохондроз шейной зоны позвоночника имеет ряд существенных особенностей, основанных на чисто анатомических свойствах данного отдела. Позвонки шеи гораздо меньше грудных и поясничных позвонков по размерам и более подвижны. На шейный отдел приходится постоянная нагрузка, даже когда тело находится в покое: позвонкам нужно удерживать голову и взаимодействовать с мышечно-связочным аппаратом шеи.

Чем подвижнее позвонки, тем выше риск дегенеративных заболеваний. Ещё одна особенность – наличие в шейной зоне большого количества важных нервных сплетений. В этом отделе проходит позвоночная артерия, которая снабжает кислородом и питательными веществами головной мозг и мозжечок. Компрессия кровеносных сосудов, вызванная смещением дисков при остеохондрозе, приводит к ишемии мозга, а это чревато инсультами, нарушением когнитивных способностей, ухудшением слуха, зрения, памяти, внимания, расстройствами сна.
Компактность данного отдела – дополнительный фактор риска при смещении позвоночных структур. Малейшее нарушение анатомического статуса позвоночника вызывает спазматические явления в мышцах, неврологические и сосудистые симптомы. Отёки и воспалительные процессы в нервных корешках вызывают сильнейшую боль, которую не снять анальгетиками, а компрессия спинного мозга может стать причиной нарушения чувствительности верхних конечностей.
Прежде чем выяснять — как лечить остеохондроз шейного отдела, необходимо понять, какие причины приводят к возникновению этого заболевания. Большую часть причин можно своевременно устранить, предотвратив осложнения и прогрессирование дегенеративных процессов.
На развитие патологии влияют следующие факторы:
- Нарушение осанки, длительное нахождение в одной позе;
- Сидящая работа и склонность к пассивному отдыху;
- Повреждения и травмы шейного отдела;
- Наследственная предрасположенность;
- Избыток массы;
- Дефицит некоторых микроэлементов;
- Наличие хронических очагов инфекции в организме;
- Возрастные дистрофические процессы в тканях позвоночника;
- Воздействие токсинов и некоторых лекарств;
- Сон на неудобной подушке или излишне мягкой поверхности;
- Переохлаждение.
В редких случаях причинами шейного остеохондроза выступают системные аутоиммунные заболевания – красная волчанка, системный полиартрит. В большинстве клинических ситуаций на развитие болезни влияет сразу несколько патогенных факторов – повреждения, характер работы, погрешности в диете.
Диагностика
Успех лечения во многом зависит от правильного диагноза. Диагностические мероприятия направлены не только на определение заболевания, но и на выяснение его причин. Врачу необходимо составить подробный анамнез с учетом длительности и интенсивности симптоматики, наследственных факторов, образа жизни и характера питания больного, наличия у пациента сопутствующей заболеваний.
Назначаются следующие процедуры:
- Рентгенография (в том числе – с применением контраста);
- Анализ крови;
- МРТ, КТ и УЗИ;
- Пункция спинного мозга для бактериологического исследования (в редких случаях);
- Двигательные тесты.
Современные методы визуализации (МРТ и КТ) позволяют с точностью определить локализацию дегенеративных процессов, обнаружить компрессию сосудов и нервных окончаний. В некоторых случаях назначают кардиологические исследования.
Современные методы терапии
Как именно лечить остеохондроз позвоночного отдела, решает врач на основании диагноза и текущего состояния больного. Некоторые считают, что остеохондроз – недуг временный и проходит сам по себе. Люди сознательно игнорируют боли в спине, считая, что они вызваны усталостью, повреждениями, «отложением солей». Следует понимать, что дегенеративные процессы в позвоночнике необратимы, и чем раньше начато лечение, тем одно будет эффективнее.

Применение народных методик – тоже не слишком разумный вариант. Большинство нетрадиционных методов могут лишь временно купировать симптомы болезни, никак не воздействуя на причины. Только специалист (ортопед или вертебролог) может назначить терапию, адекватную вашему текущему состоянию.
Основные задачи лечения – остановить дегенеративные трансформации тканей, избавить пациента от мучительной боли и восстановить функциональный статус позвоночных структур, укрепив связочно-мышечный аппарат. Терапевтическая цель – предотвратить осложнения заболевания.
Методики лечения остеохондроза шеи подразделяются на консервативные и радикальные. Большинство клинических проявлений устранимы с помощью консервативной терапии. Для каждого пациента врачи разрабатывают индивидуальную схему лечения: единого терапевтического протокола для остеохондроза не существует.
На первом этапе необходимо снять болевую симптоматику, воспаление (если таковое присутствует), наладить кровообращение и питание. Далее идёт стадия восстановления. Пациентам следует набраться терпения и неукоснительно соблюдать рекомендации специалистов: для достижения устойчивых результатов нужно быть готовыми к длительной и разнообразной терапии.
Методы лечения шейного остеохондроза, практикуемые в современных клиниках:
- Лекарственное воздействие;
- Физиотерапия;
- Мануальная терапия;
- Аппаратный массаж;
- Рефлексотерапия;
- Остеопатия;
- Психосоматическая разгрузка;
- Хирургическое вмешательство.
Рассмотрим наиболее актуальные методики подробнее.
Лекарственное лечение
Препараты применяют в основном на начальной стадии лечения. Цели применения лекарств: купировать боль, воспаление, стимулировать кровообращение и метаболизм, наладить полноценное питание тканей. В основном применяются наружные лекарства – мази, гели. Реже используют таблетированные препараты и инъекции.
Основные группы лекарств, назначаемых при остеохондрозе шеи:
- Мази для локального применения, содержащие анальгетики и нестероидные противовоспалительные средства (Диклофенак, Финалгон, Фастум, Найз);
- Кортикостероиды (назначаются в виде внутримышечных или эпидуральных уколов);
- Миорелаксанты (Мидокалм, Сирдалуд – снимают спазмы мускулов);
- Витамины для стимуляции метаболизма и улучшения питания клеток и тканей.
Профессиональная лекарственная терапия обязательна на острой стадии болезни. Она помогает стабилизировать состояние пациента и подготовить его к дальнейшему лечению.
Физиотерапия
Большинство профессиональных вертебрологов считают физиотерапию самым действенным методом лечения остеохондроза. Физиолечение предполагает воздействие на организм природных факторов и аппаратных средств.

Устойчивый и выраженный оздоровительный эффект производят такие способы лечения, как:
- Бальнеотерапия (воздействие минеральными водами);
- Грязелечение;
- Парафиновые и озокеритовые аппликации;
- Кинезиотейпирование – наложение специальных клейких лет на зоны поражения;
- Гипотермия;
- Воздействие пчелиным и змеиным ядом;
- Гирудотерапия (лечение пиявками);
- Ударно-волновая терапия;
- Лечение ультразвуком;
- Электро- и фонофорез;
- Лазерная терапия;
- УВЧ;
- Магнитотерапия;
- СМТ (амплипульстерапия).
Физиолечение применяется как для снятия болей, так и для реабилитации позвоночника и восстановления активности пациента.
Мануальная терапия и аппаратный массаж
Профессиональный массаж не менее эффективен, чем физиотерапия. Важно, чтобы манипуляции выполнялись подготовленным и грамотным специалистом, поскольку риск нанесения травмы в шейном отделе позвоночника очень велик. Массаж улучшает кровообращение, налаживает питание, снимает усталость, стимулирует ток лимфы, устраняет мышечное напряжение, расслабляет связки, ускоряет регенерацию мягких тканей. Дополнительно происходит психосоматическая разгрузка пациента.
В домашних условиях допускается использования простейшего массажного оборудования – ручных массажеров, аппликаторов. Неплохой терапевтический эффект производят электрические массажеры – их можно также использовать в профилактических целях.
Рефлексотерапия
Действие на определенные биологически активные точки организма также даёт в некоторых ситуациях терапевтический результат. Рефлексотерапия (акупунктура), проводится при помощи иглоукалывания, прижигания или точечного массажа. Обязательное условие при выполнении подобных процедур – участие дипломированного специалиста и строгое соблюдение санитарных норм.
ЛФК
Гимнастика при шейном остеохондрозе обязательно на этапе восстановления. Если пациенты не хотят допустить рецидивов и прогрессирования заболевания, они должны укреплять связки и мышцы и стимулировать кровоток в пораженной области. Этих результатов можно достичь с помощью регулярного выполнения гимнастических упражнений.

Комплекс ЛФК разрабатывается инструктором или непосредственно лечащим врачом: следует учитывать все нюансы заболевания и состояние пациента. На первом этапе нагрузки должны быть минимальными: нельзя травмировать ткани и перегружать их. В дальнейшем гимнастика шейного отдела должна стать своего рода привычкой: упражнения можно выполнять, занимаясь работой, отдыхая перед телевизором.
Диетотерапия
Для состояния позвоночника и близлежащих тканей питание имеет немаловажное значение. Больным с остеохондрозом следует питаться разнообразно и рационально. Нужно исключить из меню «быстрые» углеводы, фаст-фуд, консервы, жирное мясо. Обязательно должны присутствовать блюда с мукополисахаридами – холодцы, студни, желе.
Радикальное лечение
Хирургическое вмешательство при остеохондрозе применяется крайне редко. Операции проводят, если консервативное лечение не даёт никаких результатов или присутствует выраженная компрессия спинного мозга, чреватая развитием паралича. Иногда хирургия применяется для устранения остеофитов — костных наростов на теле позвонков и дисков.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Скляренко О.В.
1
Сороковиков В.А.
1
Кошкарева З.В.
1
Животенко А.П.
1
Ларионов С.Н.
1
1 ФГБНУ «Иркутский научный центр хирургии и травматологии»
В нейрохирургическом отделении ИНЦХТ в 2015-2016 гг. обследовано и пролечено 22 пациента с дегенеративно-дистрофической патологией шейного отдела позвоночника и плечевых суставов. Всем пациентам проведено клиникo-неврологическое обследование, лучeвыe исследования (обзорная спондилография шейного отделa позвоночникa в прямой и боковой проекциях, функциональные пробы − сгибание и разгибание, пробы с отягощением), МРТ шейного отдела позвоночника, рентгенография крупных суставов верхних конечностей в двух проекциях, стимуляционная электронейромиография и остеоденситометрия. Пациенты были разделены нa группы: в первую группy вошли 4 пациента с остеохондрозом 2 периода, во вторую группу вошли 18 (81%) пациентов с остеохондрозом 3 периода. Выраженность болевого синдрома оценивалась по визуально-аналоговой шкале боли. Статистическая обработка осуществлялась в программе SPSS 22.0.0. В результате исследования нами была подтверждена гипотеза о том, что существует взаимосвязь между эффективностью купирования болевого синдрома и предложенным комплексом консервативной терапии. С помощью коэффициента Спирмена и Пирсона нами была обнаружена значимая (p
шейный отдел позвоночника
остеохондроз
клиническая картина
консервативное лечение
синдром «шея-верхняя конечность»
1. Мендель О.И., Никифоров А.С. Дегенеративные заболевания позвоночника, их осложнение и лечение // Русский мед. журнал. — 2006. — Т. 14. — № 4. — С. 34-39.
2. Левин О.Г. Диагностика и лечение боли в шее и верхних конечностях // Русский мед. журнал. — 2006. — № 9. — С. 71-73.
3. Камалов И.И. Сравнительная клинико-рентгенологическая характеристика дегенеративно-дистрофических изменений различных сегментов позвоночника // Журнал невропатологии и психиатрии. — 1989. — Т. 89. — № 4. — С. 28-33.
4. Скулович С.З., Чехонацкий А.А., Колесов В.Н., Чехонацкий И.А. Прогнозирование течения остеохондроза шейного отдела позвоночника // Саратовский научно-медицинский журнал. — 2012. — Т. 8, № 2. — С. 527-533.
5. Sorokovikov V.A., Skliarenko O.V., Koshkariova Z.V. Neurologic syndromes at cervical osteochondrosis // Traumatology, orthopedy and regenerative medicine of the third millennium, materials of II congress of the countries the Shanghai Cooperation Organisation. — 2016. — P. 120-122.
6. Воробьева О.В. Цервикальная радикулопатия, диагностика и терапия // Эффективная фармакотерапия. Неврология и психиатрия. — 2012. — № 2. — С. 40-44.
7. Кириенко А.Н., Сороковиков В.А., Поздеева Н.А. Дегенеративно-дистрофические поражения шейного отдела позвоночника // Сибирский медицинский журнал (Иркутск). — 2015. — № 7. — С. 21-24.
8. Фирсов А.А., Кусайкин А.Ю., Никонов А.А. Вертеброгенная цервикальная радикулопатия: клинические аспекты диагностики и лечения // Архивъ внутренней медицины. – 2012. — С. 34-39.
9. Путилина М.В. Особенности диагностики и лечения дорсопатий в неврологической практике // Consilium medicum. — 2006. — № 8 (8). – С. 44-48.
10. Данилов А.Б. Ноцицептивная и нейропатическая боль // Болевые синдромы в неврологической практике / под ред. проф. В.Л. Голубева. — М.: МЕДпресс – информ, 2010. — С. 33-43.
11. Ипполитова Е.Г., Верхозина Т.К., Арсентьева Н.И. и др. Функциональная диагностика и иглорефлексотерапия у пациентов с остеохондрозом шейного отдела позвоночника // Бюллетень Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук. — 2016. — Т. 1, № 4 (110). — С. 40-45.
12. Скляренко О.В., Кошкарёва З.В., Сороковиков В.А. Некоторые аспекты консервативного лечения больных с остеохондрозом шейного отдела позвоночника // Бюллетень Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук. — 2016. — Т. 1, № 4 (110). — С. 72-77.
13. Гуща А.О. Диагностика и хирургическое лечение дегенеративных компрессионных синдромов на уровне шейного отдела позвоночника: автореф. дис. … докт. мед. наук. – Москва, 2007. – 48 с.
14. Осна А.И. Патогенетические основы клинических проявлений остеохондроза // Остеохондроз позвоночника. — Новокузнецк, 1973. — Т. 1. — C. 7-15.
Шейно-плечевой синдром является актуальной проблемой общеврачебной клинической практики и проявляется болью, рефлекторными мышечно−тоническими симптомами в шейном отделе позвоночника и верхней конечности. Патология имеет важное социально-экономическое значение, поскольку чаще заболевание встречается у людей, профессионально вынужденных длительно находиться в нефизиологичном положении [1; 2].
Вследствие особенностей анатомии в шейном отделе позвоночника имеется повышенная подвижность, необходимая для реализации важных функций в организме – удерживать голову и обеспечивать её различные движения. Небольшие размеры позвонков шейного отдела позвоночника, необходимость удержания и фиксации головы, создают предпосылки для развития дегенеративно-дистрофических изменений даже у лиц молодого возраста [3-5].
В области шейного отдела позвоночника компрессии могут быть подвержены нервные корешки, сосуды, спинной мозг. Выраженные дегенеративные изменения межпозвонковых дисков шейного отдела позвоночника обнаруживаются у 25% больных в возрасте до 40, у 50% после 40 и у 75% в возрасте 60 лет и старше. Наиболее часто поражается диск CV-CVI и, в несколько меньшей степени, диски СIV-CV и СVI-CVII [6; 7].
В результате компрессии шейных корешков остеофитом или фрагментом диска возникают разнообразные клинические симптомы и синдромы. Клинические проявления зависят от уровня компрессии корешков: сдавление корешка С3 вызывает болевые ощущения в верхней половине шеи; корешка С4 – боли в надлопаточной, ключичной областях, гипотрофию трапециевидной мышцы, длиннейшей мышцы головы и шеи, боли в области сердца; корешка С5 — цервикалгию, боли в области надплечья, наружной поверхности плеча, слабость и гипотрофию дельтовидной мышцы; корешка С6 – цервикалгию, боль в лопаточной области, надплечье, иррадиирующую в большой палец кисти, слабость и гипотрофию бицепса, снижение сухожильного рефлекса с бицепса; корешка С7 – боль в шее и лопатке, распространяющуюся по латеральной поверхности предплечья во второй и третий пальцы кисти, слабость и похудание трехглавой мышцы плеча, снижение рефлекса с трицепса; корешка С8 – боль от шеи иррадиирует по внутреннему краю предплечья к V пальцу кисти, отмечается снижение карпорадиального рефлекса [8].
При слабой или средней степени выраженности боли в области шеи и верхних конечностях предпочтение отдается консервативным методам лечения. Задачами лечения таких пациентов являются одновременное устранение болевого синдрома, мышечного спазма, увеличение объема движений, восстановление функциональной, а также социальной активности [9-12]. Основой консервативной терапии являются нестероидные противовоспалительные препараты, оказывающие обезболивающее и противовоспалительное действие. Главной целью консервативной терапии является уменьшение выраженности или купирование боли. Для этого больным назначали нестероидные противовоспалительные средства (НПВС), которые эффективны и как анальгетики, и как блокаторы биохимических соединений воспаления. Эти препараты деактивируют ферменты циклооксигеназы (ЦОГ) и, как следствие, снижают синтез простаноидов – тромбоксанов, простагландинов и простациклинов. В клинической практике чаще всего используются 2 класса НПВС – селективные и неселективные блокаторы ЦОГ. Среди препаратов первой группы наиболее часто используются Нимесулид, Мелоксикам. Неселективные НПВС представлены производными уксусной кислоты (Дикдофенак, Кеторолак) или арилпропионовой кислоты (Ибупрофен, Кетопрофен), а также производными оксикамов. Хорошо изучены побочные эффекты приёма НПВС, которые обнаруживаются в 25% случаев, а иногда могут угрожать и жизни пациента. В частности, факторами риска побочных эффектов являются пожилой возраст, патология желудочно-кишечного тракта, приём кортикостероидов и цитостатиков.
В случае недостаточной эффективности НПВП, прежде чем увеличить дозу, применяли его комбинацию с анальгетиками – вегетокорректорами (адъювантами). Среди всей гаммы современных антиконвульсантов для купирования нейропатической боли чаще используются прегабалин и габапентин, что связано с влиянием на миелин-проводящие волокна ЦНС (уменьшение сенситизации, восстановление нейромедиаторного баланса с усилением ГАМК-эргических влияний и редукции эффектов глутамата — главного нейротрансмиттера боли. Антидепрессанты оказывают обезболивающий эффект, потенцируя действие экзогенных или эндогенных анальгезирующих веществ; в силу собственных свойств редуцируют депрессию. Мы использовали Амитриптилин и Дулоксетин.
При выраженном болевом синдроме с иррадиацией боли в верхние конечности использовали паравертебральные блокады, в состав которых входили растворы лидокаина, бупивакина с кортикостероидами и цианокобаламином. Совместное применение лекарственных веществ одновременно оказывает местноанестезирующее, аналгезирующее, противоотёчное, десенсибилизирующее и противовоспалительное действие. Блокады проводились как на стороне боли, так и с двух сторон, иногда – в область триггерных точек, реже – на уровне нескольких ПДС, при этом игла направлялась к фасеточным суставам сегментов.
Широко использовали мышечные релаксанты – толперизон (Мидокалм) и тизанадин (Сирдалуд) для купирования мышечно-тонического синдрома. Эффект этих препаратов связан с опосредованным влиянием на ГАМК-эргические сегментарные системы восприятия боли, вызывает снижение активности медиаторов рефлекторных систем спинного мозга, релаксацию мышц. Опосредованно эти препараты обладают и обезболивающим эффектом. Для достижения более мощного синергического эффекта их целесообразно применять в комбинации с производными бензодиазепинов (Клоназепам, Диазепам).
Важное значение в комплексной терапии шейно-плечевого синдрома имеют препараты, улучшающие микроциркуляцию тканей. Все пациенты получали производные ксантинов (Пентоксифиллин, Вазонит — ретард). Назначение препаратов этой группы обусловливает ингибирование фосфодиэстеразы и обеспечивает улучшение кровотока и трофики тканей, уменьшается отёк корешка и, как следствие, отмечается купирование боли и клинических симптомов заболевания.
Патогенетически обоснованным является назначение препаратов тиоктовой кислоты (Берлитион, Октолипен), обладающих антиоксидантным и дезинтоксикационным действием. Использование Берлитиона в дозе 600 мг способствует восстановлению аксонального транспорта и энергетического обмена клеток за счёт восстановления потенциала клеточных мембран. Дезинтоксикационные свойства препарата обусловливают блокаду свободных радикалов и улучшение метаболизма нейронов.
В схему комплексного лечения шейно-плечевого синдрома включали препараты депротеинизированного деривата (Актовегин). Использование Актовегина позволяет нервной клетке усилить потребление кислорода и глюкозы, что ведет к повышению энергетического статуса и функционального метаболизма нейронов, значительно улучшается диффузия кислорода в нервных структурах.
Назначение комбинированных препаратов витаминов группы «В» (Нейробион, Келтикан-комплекс, Мильгамма) также способствует улучшению обменных процессов, купированию боли.
Многофакторным лечебным влиянием обладает физиотерапия: мы использовали в различных сочетаниях ДДТ, амплипульс терапию, электрофорез новокаина, димексида, магнито- и лазеротерапию. При воздействии на экстеро- и интероцептивные ткани улучшается их трофика; быстрее удаляются патологические продукты из патологического очага; улучшается крово- и лимфообращение; восстанавливаются тканевые взаимоотношения в больном органе, оказывая влияние на тканевую реактивность и процессы сенсибилизации.
При лечении больных с дегенеративно-дистрофическими заболеваниями позвоночника давно используется иглорефлексотерапия.
Для лечения пациентов использовалась единая методика, включающая воздействие на местно–сегментарные и отдалённые точки на верхних конечностях. Применялся 1 и 2 вариант тормозного метода. Пациентам в 1 и 2 сеансы использовали общеукрепляющие и аурикулярные точки (точки АР 17, АР 55). В последующие сеансы – 4-6 точек: 3-4 наиболее болезненные точки в области шеи (VB21, T14, V11, T13, IG10, IG12, TR14, VB20). Включались в рецептуру точки спаренных меридианов. Хороший эффект оказала методика «малого укола» по следующему принципу: укалывание в наиболее болезненную точку, а также точки выше и ниже места боли.
В случае выраженного болевого синдрома, отсутствия эффекта от консервативной терапии, наличия неврологического дефицита и прогрессирования заболевания показано хирургическое лечение [13].
Материалы и методы исследования
За период 2015-2016 гг. в нейрохирургическом отделении ИНЦХТ было обследовано и пролечено 22 пациента с дегенеративно-дистрофической патологией шейного отдела позвоночника и плечевых суставов. Пациентам проводились: клинико-инструментальные исследования, лучевая диагностика (R-графия шейного отдела позвоночника в прямой и боковой проекциях, функциональные пробы − сгибание и разгибание, пробы с отягощением, рентгенография крупных суставов верхних конечностей в двух проекциях), МРТ шейного отдела позвоночника, стимуляционная электронейромиография и остеоденситометрия.
Результаты и обсуждение. Из обследованных больных было 11 мужчин (50%), и 11 женщин (50%). Стадию патологического процесса определяли по наиболее распространенной классификации А.И. Осна, где определяют 4 периода заболевания: I — перемещение пульпозного ядра внутри межпозвонкового диска, II – повышенная подвижность пораженного сегмента, III – появление грыжевого выпячивания межпозвонкового диска, IV — вовлечение в патологический процесс окружающих тканей [14].
Все больные были разделены на группы: в первую группу вошли 4 пациента с остеохондрозом 2 периода, во вторую группу вошли 18 (81%) пациентов с остеохондрозом 3 периода.
При оценке клинико-неврологической симптоматики односторонний синдром цервикобрахиалгии выявлен у 19 (86%) больных, синдром цервикобрахиалгии с двух сторон отмечен у 3 пациентов, синдром цервикокраниалгии отмечен у 4 пациентов. Корешковые синдромы были выявлены у 3 пациентов и проявлялись болями и парестезиями в зоне иннервации заинтересованного нерва, появлением гипер- и гипестезии, гипотрофией мышц, ослаблением или выпадением рефлексов. Радикулопатия корешков С5 и С6 встречалась у 3 пациентов, из них у 2 больных в процесс было вовлечено 2 корешка.
Оценку выраженности болевого синдрома проводили по визуально-аналоговой шкале боли. Умеренно выраженный болевой синдром (ВАШ составила 3-4 см) выявлен у 9 (40%) пациентов, у 13 отмечен выраженный болевой синдром (ВАШ 7-9 см). Мышечно-тонический синдром умеренной степени выраженности выявлен у 4 пациентов, выраженный мышечно-тонический синдром наблюдался у 11 больных. Нестабильность позвоночно-двигательных сегментов шейного отдела позвоночника была отмечена у 3 пациентов, у одного из них на двух уровнях.
По данным магнитно-резонансной томографии, многоуровневая патология межпозвонковых дисков (протрузии дисков) выявлена у 3 пациентов. Грыжи межпозвонковых дисков, по данным МРТ, были диагностированы у 5 больных, из них у 3 заболевших — на 2 уровнях, костно-хрящевые узлы выявлены у 4 человек, из них — на одном уровне у 1 пациента, на двух уровнях — у 2 больных, на трех уровнях — у 1.
В основе выбора наиболее оптимальной тактики комплексного консервативного лечения должно лежать представление о процессах, связанных с возникновением шейно-плечевого синдрома, что может повысить эффективность терапии.
Все обследуемые больные в условиях стационара прошли курс консервативного лечения по разработанному в клинике алгоритму (рисунок) [15]. Курс лечения составил 12-14 дней.
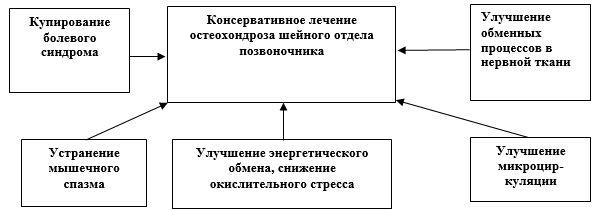
Алгоритм консервативного лечения пациентов с остеохондрозом шейного отдела позвоночника с шейно-плечевым синдромом
Результаты исследования
В результате проведенного лечения острый болевой синдром был купирован на 3-4-е сутки у 8 пациентов.
Динамика болевого синдрома до и после проведенного лечения
Интенсивность боли по ВАШ (см) (n=22) | До лечения (n=22) | После лечения (n=22) |
2-3 | — | 11 (50%) |
4–5 | 9 (41%) | 9 (41%) |
6–7 | 11 (50%) | 2 (9%) |
8–9 | 2 (9%) | — |
Из таблицы видно, что до начала консервативного лечения болевой синдром у всех 22 пациентов был умеренной и выраженной степени, ВАШ составляла от 4 до 9 см. В результате проведенного курса консервативной терапии выраженность болевого синдрома уменьшилась и составила от 2 до 7 см у 13 пациентов. Статистическая обработка с определением непараметрических критериев и коэффициентов корреляции осуществлялась в программе SPSS 22.0.0. В результате исследования нами была подтверждена гипотеза о том, что существует взаимосвязь между эффективностью купирования болевого синдрома и предложенным комплексом консервативной терапии. Используя критерий Колмогорова-Смирнова, осуществляли определение нормальности распределения признака и установили, что распределение является нормальным, но нам не удалось определить асимптоматическую значимость (r = 0,304). В соответствии с этим были использованы непараметрический методы корреляционного анализа Спирмена и Пирсона. С помощью коэффициента Спирмена и Пирсона нами была обнаружена значимая (p < 0,01) положительная корреляционная взаимосвязь эффективности лечения по оценке показателей боли. В свою очередь гипотеза о взаимосвязи выраженности цервикобрахиалгии и степени дегенеративно-дистрофических изменений не получила своего подтверждения.
Таким образом, мы можем констатировать, что использование предложенного комплекса консервативного лечения шейно-плечевого синдрома позволяет эффективно уменьшить и алгические проявления синдрома, однако невритический компонент остаётся стабильным и, вероятно, требует более длительного лечения.
Заключение
По предложенному в клинике алгоритму комплексного консервативного лечения пролечено 22 пациента с шейно-плечевым синдромом. У всех пациентов отмечен положительный эффект и купирование болевого синдрома.
Библиографическая ссылка
Скляренко О.В., Сороковиков В.А., Кошкарева З.В., Животенко А.П., Ларионов С.Н. КОМПЛЕКСНОЕ КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ ШЕЙНО-ПЛЕЧЕВОГО СИНДРОМА У БОЛЬНЫХ С ОСТЕОХОНДРОЗОМ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА // Современные проблемы науки и образования. – 2018. – № 2.;
URL: https://science-education.ru/ru/article/view?id=27459 (дата обращения: 11.02.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник