Краниопунктура при хронической головной боли напряжения


Мальцева Марина Арнольдовна
Врач-невролог высшей категории, специалист в области экстрапирамидных патологий, врач высшей категории

Шабунина Екатерина Михайловна
Врач-невролог, 2 категория
Головная боль напряжения (ГБН) описывается пациентами как давящие или сжимающие ощущения в области головы, как будто на голове надет тесный обруч, который невозможно снять. При этом головная боль напряжения может проявляться не только в каком-то одном месте, но и мигрировать по разным областям, распространяясь даже на область шеи и плеч.
1. Немного статистики
2. Что такое головная боль напряжения?
3. Классификация
3.1 Виды ГБН
4. Особенности головной боли напряжения
5. Клиническая картина
6. Причины
7. Диагностика
8. Лечение и рекомендации
Головная боль один из самых часто встречающихся симптомов, характерный для множества заболеваний, а также встречающийся в виде самостоятельной патологии. Головная боль – понятие более широкое, чем в привычном понимании этого слова. Головная боль или цефалгия является сложным патогенетическим процессом, который может возникнуть из-за большого количества причин и наносит серьёзный вред здоровью больного человека.
Немного статистики
Головная боль является самым распространённым неспецифическим симптомом во всём мире. Практически каждый человек на земле хотя бы раз испытывал чувство, связанное с головной болью, а на постоянной основе данный симптом встречается более чем у 60% населения земного шара, что делает внедрение новейших лабораторно-диагностических и лечебных мероприятий актуальной проблемой современного здравоохранения крупнейших стран мира.
Большинство людей предъявляет жалобы просто на головную боль и не догадывается, что в 75-80% случаев они страдают от головной боли напряжения – основным типом цефалгий в неврологической практике.
Что такое головная боль напряжения?
Головная боль или цефалгия – комплексный симптом, неспецифического характера, возникающий под воздействием развивающегося патологического состояния в организме больного. При ощущении головной боли можно подумать, что болит непосредственно сама нервная ткань головного мозга, однако это не так. В нервной ткани головного мозга нет болевых рецепторов, а весь спектр болевых ощущений возникающий при цефалгии больной испытывает за счёт рецепторов, находящихся в надкостнице черепа, церебральных артериях, мышцах головы и шеи, периферических чувствительных нервах, подкожной клетчатки, глаз и слизистых. Весь спектр ощущений формируется именно в результате перераздражения нервных рецепторов вышеописанных областей, что и формирует непосредственно саму цефалгию.
Из этого можно сделать вывод, что в зависимости от задействованной в возникновении болевых ощущений ткани будет меняться и характер цефалгии, именно по-этом в неврологической практике удобно выделять несколько видов цефалгий, в том числе и головную боль напряжения.
Классификация
В международной классификации болезней 10 пересмотра головная боль кодируется в рубрике R51 и относится к типичным расстройствам в работе нервной системы.
Принято выделять два основных варианта цефалгий, по этиологическому принципу:
- Первичная головная боль. К такому типу головной боли относится головная боль напряжения или тензионная головная боль, а также мигрень.
- Вторичная головная боль. Возникает не самостоятельно, т.е. формируется под влиянием какого-либо патологического процесса, протекающего в нервной ткани. Например, головная боль вторичного характера может возникать в результате онкологического поражения центральной нервной системы или из-за атеросклеротического поражения церебральных сосудов.
Помимо этиологической классификации существует и патогенетическая классификация цефалгий, которая включает такие типы, как:
- Сосудистая головная боль. Боль сосудистого характера возникает в результате спазма гладкой мускулатуры стенок сосудов, что приводит к повышению артериального давления в церебральном бассейне и ишемизации тканей головного мозга. В противоположном случае головная боль может возникать и при дилатации сосудистого русла или в результате нарушения реологических свойств крови, что также приводит к гипоксии тканей и ишемическому поражению.
- Боль мышечного напряжения. В таком варианте происходит перераздражение нервно-мышечных синапсов, что приводит к избыточному мышечному напряжению и спастичности.
- Ликвородинамическая боль. Такой тип возникает в результате изменения внутричерепного давления, в независимости от того повышение или понижение внутричерепного давления произошло. Изменение давления в желудочках головного мозга может приводить к дислокации структур головного мозга, что в конечном счёте и формирует болевые ощущения.
- Невралгическая цефалгия. Формируется в результате раздражения периферических нервных волокон в результате экстраневрального или эндоневрального патологического процесса. При этом механизм цефалгии связан с формированием очага патологической активности в ноцицептивной системе головного мозга.
- Психогенная. При этом типе не наблюдается патологических изменений в тканях анатомически близких к нервной. В таком случае происходит сбой в работе антиноцицептивной системы головного мозга, что приводит к различным расстройствам в нейромедиаторной дофаминэргической системе головного мозга и возникновению боли. Основной механизм нарушение выработки эндогенных опиатов.
- Смешанного генеза. Возникает под воздействием комбинированного влияния патологического процесса на ткани окружающие головной мозг. Патологическое влияние может быть, как одновременным, так и последовательным.
Виды ГБН
В первую очередь, стоит определить подвид.
- Эпизодическая боль проявляется не чаще, чем около 18 раз месяц, а единичный приступ длится не более получаса. Выраженность боли при этом обычно невысокая.
- Другой тип — хроническая головная боль напряжения заметно отличается высокой интенсивностью. Приступы у пациентов бывают более 20 раз в месяц, либо более 180 случаев за год. Нередко такой тип боли сопровождается появлением депрессивных состояний.
Особенности головной боли напряжения
Головная боль напряжения или тензионная цефалгия, как говорилось выше является самым распространённым вариантом среди всех видов цефалгий. Такая головная боль, как правило, носит функциональный характер и не обладает высокой степенью интенсивности и длительности. Головную боль напряжения не следует путать с мигренью, несмотря на схожие патогенетические механизмы формирования, при мигрени болевой синдром намного более значительно выражен и проявляется локализованной болью преимущественно в одном из полушарий головного мозга. В отличии от мигрени при головной боли напряжения боль носит диффузный характер.
Клиническая картина
Головная боль напряжения имеет следующие характерные симптомы:
- Болевые ощущения диффузного характера.
- Боль может исходить из теменной части головы, лба, висков, но обязательно в болевой процесс включена вся голова.
- Характер ощущений пациенты описывают, как сжимающий, давящий или скручивающий.
- Интенсивность болевых ощущений может варьироваться от слабых до средней интенсивности. При головной боли напряжения боль никогда не бывает слишком интенсивной и выраженной.
- Продолжительность болей может значительно варьироваться, от нескольких минут до нескольких суток.
Важно отметить, что у незначительной части страдающих от головной боли напряжения людей могут появляться дополнительные симптомы, например, светобоязнь.
Симптом сдавления головы в неврологической практике иногда называют «каска невротика», так как многие пациенты предъявляют жалобы как раз на чувство сжимания головы во всех областях. У большинства пациентов головная боль тензионного типа является симметричной, однако может и встречаться ассиметричная головная боль.
У двух третей больных наблюдаются головные боли эпизодического характера, т.е. они возникают только при каких- либо функциональных нарушениях, однако примерно у 30% пациентов ставится диагноз – хроническая головная боль напряжения. Главным критерием становится частота возникновения приступов, для постановки хронической формы необходимо появление головных болей не менее чем 15 эпизодов головных болей в течение месяца и на протяжении трёх месяцев.
Клинический Институт Мозга занимается активным изучением процессов формирования и проявления головной боли напряжения, что позволяет внедрять в лечебную практику новые оригинальные, а самое главное, эффективные лечебные схемы.
Причины
Этиологическим фактором, приводящим к развитию головной боли напряжения может стать большое количество патологических состояний, притекающих в организме. К основным причинам развития головной боли напряжения можно отнести:
- Частые стрессовые ситуации. После проведённых исследований, по изучению клинического течения тензионных головных болей, был сделан вывод, что боль чаще всего формируется во второй половине рабочего дня после значительных стрессовых ситуаций или в результате длительной напряжённой работы.
- Нарушение режима отдыха и бодрствования. Одна из самых частых причин формирования цефалгий. Постоянное недосыпание или нарушение качества ночного сна приводит к недостаточному восстановлению центральной нервной системы, что вызывает её перенапряжение и возникновение головной боли.
- Голодание. Нарушение питания, редкое или однообразное питание приводит к недостаточному поступлению питательных веществ к тканям головного мозга и дистрофическим проявлениям в нейронах, в первую очередь проявляющихся в виде цефалгии. Частным случаем голодания можно назвать развитие гипогликемического состояния, при котором головному мозгу не хватает глюкозы.
- Гипертоническая болезнь или изолированная артериальная гипертензия. Повышение систолического давления приводит или реже его понижение, могут стать причиной развития цефалгии напряжения сосудистого характера.
- Предменструальный синдром – характерная причина для женщин. Замечено, что головная боль напряжения чаще возникает у лиц женского пола, особенно в период предменструального синдрома.
Диагностика
Как правило установить диагноз головной боли напряжения не составляет труда, а вот подтверждение диагноза является трудоёмким процессом. Для подтверждения диагноза пациенту обязательно проводится ряд диагностических исследований, которые позволяют не только подтвердить заболевание, но и выяснить степень его тяжести, а также основную причину, что качественно улучшает дальнейшее лечение больного.
На базе Клинического Института Мозга функционирует мощный диагностический центр, обладающий большинством передовых диагностических инструментов. На базе клиники для верификации головной боли напряжения используется:
- Ультразвуковая допплерография сосудов головы и шеи на предмет исключения или подтверждения атеросклеротических изменений в сосудистой стенке.
Для более детального и глубокого изучения церебральных поражений может быть проведено рентгенологическое исследование – ангиография.
- Ангиография церебральных артерий с последующим контрастированием позволяет точно узнать локализацию сосудистой патологии.
- Томографические методы исследования: компьютерная и магнитно-резонансная томография, позволяют детально визуализировать ткани и структуры головного мозга, что имеет значительный информационный вес в диагностике головной боли.
- Электроэнцефалография – классический метод и золотой стандарт диагностических исследований головного мозга. ЭЭГ позволяет определить функциональную активность головного мозга и связанные с головной болью нарушения.
Лечение и рекомендации
Эффективная лечебная тактика, устраняющая головную боль напряжения в первую очередь направлена на ликвидацию патогенетических факторов и механизмов развития данного симптома или заболевания. Для этого с пациентом проводится целый комплекс лечебных процедур, в том числе и специальные психологические тренинги для стабилизации психоэмоционального фона и ликвидации базального напряжения.
Не обходится лечение и без применения фармакотерапии. Для устранения мышечного спазма и повышенного тонуса церебральных артерий применяется спазмолитическая терапия. Головную боль купируют применением нестероидных противовоспалительных препаратов. Очень важно сформировать у пациента правильную установку на ведение полноценного и активного образа жизни. Только комплексный подход к терапии позволяет добиться стойких хороших результатов. Также в комплексной терапии большую роли играет проведение курсовой физиотерапии (массаж, акупунктура, мануальная терапия).
Со стороны пациента также важно соблюдать некоторые рекомендации:
- Спать не меньше 7 часов в сутки.
- Постараться организовать для себя своевременное здоровое питание.
- Делать перерывы, если работа монотонная и неподвижная.
- Заняться спортом и проявлять больше активности.
Эти пункты не только помогут в процессе лечения, но могут послужить и профилактикой, предотвращающей появление болезни.
В клиническом Институте Мозга с каждым пациентом работает сразу несколько специалистов разного профиля, что позволяет добиваться отличных лечебно-восстановительных результатов. Работа в тандеме на благо вашего здоровья – наше призвание. Каждый пациент проходит консультацию невролога, окулиста, психотерапевта и при необходимости целого ряда других специалистов. Индивидуальный подход к каждому пациенту – залог быстрого выздоровления!
Клинический институт мозга
Рейтинг: 4/5 —
11 голосов
Программы:

Другие статьи по теме:
Источник
В статье рассмотрено патогенетическое действие остеопатии при хронической головной боли напряжения
Введение
В настоящее время установлено, что для больных с хронической головной болью напряжения (ХГБН) [1–3] характерна актуальная недостаточность нисходящего тормозного контроля со стороны супрасегментарных структур ЦНС на сегментарные и релейные интернейроны, которые ответственны за проведение ноцицептивных афферентных потоков из зоны периферического ноцицептивного поля [4].
Лечение ХГБН представляет собой достаточно сложную задачу. Это обусловлено, прежде всего, необходимостью тщательного учета множества механизмов развития патологического процесса при различных вариантах головной боли напряжения (ГБН), а также дополнительных факторов, ведущих к возникновению смешанной головной боли (ГБ). В последние годы повысился интерес к использованию нелекарственных методов лечения различных вариантов ХГБН [5, 6].
Цель настоящего исследования: оценка эффективности влияния остеопатии на динамику клинических параметров цефалгии и психологического статуса, а также полисинаптическую рефлекторную возбудимость ствола мозга больных с ХГБН.
Материал и методы
В исследовании приняли участие 108 больных с ХГБН, средний возраст которых составил 38,4–0,64 года, в т. ч. 68 женщин и 40 мужчин. Для исследования эффективности остеопатии все больные с ХГБН случайным образом разделены на основную группу, группу сравнения и контрольную группу. В первую (основную) группу вошли 60 больных с ХГБН (34 женщины и 26 мужчин), средний возраст которых составил 41,3±1,6 года.
Важно отметить, что протокол остеопатического лечения ХГБН включал: восстановление подвижности крестца в крестцово-подвздошных суставах, L5–S1; устранение соматических дисфункций тазовой, грудобрюшной диафрагмы, верхней грудной апертуры; устранение соматических дисфункций поясничного, грудного, шейного отделов позвоночника (особенно краниоцервикального перехода), уравновешивание глубоких фасций шеи, а также восстановление свободной кинетики ключиц и первых ребер; устранение кинетических дисфункций сфенобазилярного синхондроза, коррекция швов костей основания черепа; работу на твердой мозговой оболочке; уравновешивание мембран черепа; ингибирование верхнего и нижнего шейных симпатических ганглиев; остеопатическую коррекцию соматических дисфункций внутренних органов; дренаж венозных синусов; техники на IV желудочке. При этом количество проводимых сеансов определялось динамикой клинико-неврологического статуса и составляло в среднем 4–8 процедур на курс, с частотой 1–2 раза в неделю [7–13].
Группу сравнения составили 48 больных с ХГБН, среди них 34 женщины и 14 мужчин, средний возраст – 42,1±1,2 года. Лечение включало стандартную терапию ХГБН классическим антидепрессантом амитриптилином в индивидуальной дозе от 50 до 100 мг/сут. Наряду с медикаментозной терапией все больные данной группы получали 6–8 сеансов мануальной терапии которая включала: постизометрическую релаксацию, ингибицию миофасциальных, связочных и периостальных триггерных точек перикраниальной зоны, а также суставную мобилизацию позвоночно-двигательных сегментов шейного отдела позвоночника.
Группу контроля составили 22 здоровых добровольца (15 женщин и 7 мужчин) от 22 до 50 лет (средний возраст 34,8–0,3 года), не страдающих синдромом хронической боли, клинически значимыми эмоционально-аффективными, личностными и вегетативными расстройствами.
Пациенты с ХГБН проходили обследование 3 раза. Первое клинико-функциональное обследование проводилось в течение первых дней от начала наблюдения, второе – не ранее чем через месяц после начала наблюдения и проведения терапии, третье – в период от 2-х до 3-х месяцев от начала наблюдения.
Протокол остеопатического осмотра проводился согласно общепринятым методическим рекомендациям [15, 16].
Электронейрофизиологическое исследование мигательного рефлекса (МР) проводилось на 2-канальном компьютерном электромиографе «Нейро-ЭМГ» («Нейрософт», Россия). Анализировали следующие показатели МР: порог вызывания R1–R3 компонентов МР, а также его длительность и максимальную амплитуду [17].
Для выявления аффективных расстройств и особенностей личностного реагирования в работе использовался Миннесотский многопрофильный личностный тест (MMPI) [18]. Для количественной оценки (в баллах) уровня реактивной и личностной тревожности – тест Спилбергера. Тест Бека применялся для количественной оценки (в баллах) уровня депрессивной реакции. При необходимости с диагностической целью назначались рентгенография различных отделов позвоночника, черепа, компьютерная и магнитно-резонансная томография головного мозга и позвоночника, электроэнцефалография, реоэнцефалография, УЗИ сосудов головного мозга, а также другие необходимые методы исследования. Статистический анализ проводился на персональном компьютере с использованием программ MS Excel 2003 (Microsoft).
Результаты исследования
Как показали результаты выполненного нами исследования, все больные с ХГБН предъявляли жалобы на симметричные, стягивающие, ноющие, непульсирующие ГБ умеренной интенсивности, которые в 47,6% наблюдений беспокоили ежедневно, в 17,6% – были практически постоянными, в 66,4% – возникали без очевидной связи с какими-либо провоцирующими факторами.
Важно отметить, что наряду с указанными болевыми ощущениями в 53,2% наблюдений также отмечались односторонние непульсирующие ГБ, а в 39,8% наблюдений – односторонние ГБ пульсирующего характера по типу мигренозных. На высоте ГБ у 42,6% больных отмечалась тошнота, у 14,3% – головокружение, у 11,7% – фото- и (или) фонофобия, а у 6,9% – рвота.
У больных с ХГБН выявлялась характерная тенденция к распространению спонтанных болевых ощущений в смежные и отдаленные анатомические отделы: шею, реже межлопаточную область, иногда в плечо. Обычно дополнительные болевые ощущения возникали на фоне уже имеющейся ГБ.
Активные миофасциальные триггерные пункты (МФТП) в мышцах головы преимущественно регистрировались в надчерепной (лобное и затылочное брюшко) и височной мышцах. Клинически они обычно характеризовались минимальными размерами (не более 0,5 см) и умеренной болезненностью при пальпации.
В экстракраниальной мускулатуре активные МФТП обычно определялись в грудино-ключично-сосцевидной и трапециевидной мышцах. Также отмечалось вовлечение и другой мускулатуры, включая ременную и полуостистую мышцу головы, большую и малую ромбовидные, надостную и подостную мышцы. Почти всегда активные МФТП преобладали на стороне преимущественной ГБ. Пальпаторная стимуляция МФТП в экстракраниальной мускулатуре вызывала отраженные боли на одноименной стороне в лобной, височной и затылочной областях. Активные МФТП в экстракраниальных мышцах выявлялись у 86,5%.
Результаты исследования эмоционально-аффективных реакций
Как показали результаты нашего исследования, ХГБН в 94,8% наблюдений сопутствовали проявления психоэмоциональной дисфункции. Наиболее частыми симптомами являлись: раздражительность – 79,5%, тревожность – 62,2%, пониженное настроение – 37,9%, нарушенный сон – 74,6%. На высоте болевых ощущений определялось повышение уровня тревоги (подъем по шкале 2 до уровня 75–85 баллов) и тенденция к развитию депрессивной реакции (снижение по шкале 9 до уровня 45–55 баллов). Вне эпизода ГБ обычно сохранялся уровень тревоги (подъем по шкале 2 до уровня 70–75 баллов) и уровень депрессивной реакции. Отчетливо также демонстрировалась депрессивная реакция у больных с ХГБН (подъем по шкале 2 выше 75 баллов, снижение по шкале 9 ниже 45 баллов). Отмечалась корреляция эмоционально-аффективных расстройств с течением болевого синдрома. Так, выраженность и тревожной и депрессивной реакции была достоверно выше при тестировании в период манифестации болевого синдрома и достоверно ниже при тестировании вне эпизода, приступа или периода усиления ГБ. Анализ индивидуальных профилей личности теста MMPI установил частое наличие отклонений по шкалам 1, 3, 6, 7, 8, 0. Все это характеризовало актуальность личностных акцентуаций у больных с различными видами ГБ. В 26% наблюдений у больных с ХГБН диагностировался демонстративный (истерический) тип личности (подъем по шкале 3 до уровня 70–85 баллов и сопутствующий подъем по шкале 1, при этом уровень по шкалам возрастал в порядке 3>1>2). Высокий процент встречаемости характерологических особенностей у больных с ГБ подтверждает роль конституциональных патофизиологических отличий нервной системы в развитии хронической боли. Это также диктует настоятельную необходимость учета особенностей личности больных при планировании комплексной терапии и тактики общения с пациентами, а также при оценке возможного прогноза течения патологического процесса под влиянием терапии.
Результаты остеопатического обследования
Исходные результаты остеопатического обследования в исследуемых группах больных с ХГБН свидетельствовали о множественности тех или иных соматических дисфункций. Необходимо подчеркнуть, что достоверных различий в количестве и видах соматических дисфункций среди данных групп нами не обнаружено. Это позволило считать корректным сравнение динамики соматических дисфункций на фоне лечения у обследованных нами больных. Нарушение функционирования краниосакральной системы у больных с ХГБН проявлялось в замедлении ритма, снижении частоты и амплитуды подвижности. Нефизиологические паттерны cфенобазилярного синхондроза были выявлены у 49,8% всех испытуемых, внутрикостные соматические дисфункции костей черепа – у 65%, дисфункция швов костей черепа – у 58%. Среди них: сфено-сквамозный, сфено-петрозный, окципито-мастоидальный, петро-югулярный, петро-базилярный, сквамо-париетальный.
Следует обратить особенное внимание на то, что соматические дисфункции шейного отдела позвоночника были выявлены у 97% пациентов основной группы и 95% из группы сравнения. При этом преобладали дисфункции верхнего шейного отдела (С0–С2) у пациентов обеих групп (65% и 59,7% соответственно), далее по частоте диагностировались дисфункции средне-нижнего отдела и шейно-грудного перехода (С5–С7 и С7–Th1) (38,8, 42,9, 35,5% и 41% соответственно), и реже среднего шейного отдела (С3–С5) (27,6% и 21%).
Соматическая дисфункция верхней грудной апертуры была выявлена у 79,2% пациентов основной группы и 77,7% группы сравнения. При этом правосторонняя дисфункция встречалась в 53,3% и 48,7% случаев, левосторонняя в 27,5% и 31% соответственно.
Соматическая дисфункция грудобрюшной диафрагмы была выявлена у половины пациентов (51,7% и 55%), справа больше (26,7% и 33,3%), чем слева (20% и 13,3%). Двухсторонняя дисфункция встречалась в 5% и 8,3% наблюдений соответственно.
Результаты исследования полисинаптической рефлекторной возбудимости ствола мозга
Латентные периоды R1 и R2 у здоровых лиц в среднем составили 9,1±0,13 мс и 31,3±0,28 мс соответственно. Длительность рефлекторного ответа для R1 не превышала 9,4±0,18 мс, при этом его амплитуда составила 312,2±8,15 мкВ. В свою очередь, длительность R2 находилась в пределах 43,8±1,57 мс, а значения его амплитуды – в пределах 428,4±7,42 мкВ.
У 91,2% больных с ХГБН установлено практически полное доминирование «гипервозбудимого» типа МР. Наиболее характерным по сравнению со здоровыми испытуемыми даже в период минимальных болевых ощущений было существенное увеличение длительности R2 компонента МР (49,1±4,6 мс) (p<0,01), сокращение его латентности (32,2±1,2 мс) (p<0,01) и уменьшение порога (1,1±0,2 мА) (p<0,01).
На высоте болевых ощущений наблюдалась очевидная тенденция к еще большему увеличению длительности (56,1±4,1 мс), дальнейшему сокращению латентности (30,0±1,3 мс) и снижению порога (0,7±0,1 мА) R2 компонента МР.
Применение корреляционного анализа в группах ХГБН позволило установить наличие прямых связей между длительностью R2 компонента МР и частотой ГБ (r=0,7; p<0,01), интенсивностью ГБ (r=0,52; p<0,05) и длительностью ГБ (r=0,55; p<0,05).
Таким образом, полученные данные характеризуют связь уровня полисинаптической рефлекторной возбудимости (ПРВ) с тяжестью ГБ. Так, для ХГБН характерно значительное и постоянное повышение уровня ПРВ с изменением типа ответа на «гипервозбудимый». Очевидно, это подтверждает роль нарушений процессов торможения и функционального дефицита антиноцицептивной системы в механизмах прогрессирования хронических ГБ.
Результаты лечения ХГБН
Сравнительный анализ клинических характеристик болевого синдрома показал, что в основной группе, на фоне остеопатического лечения, отмечалось достоверное уменьшении частоты ГБ (p<0,05) и снижение интенсивности ГБ (p<0,05). Имело место также достоверное уменьшение длительности ГБ (p<0,05). Результаты данного раздела представлены в таблице 1. 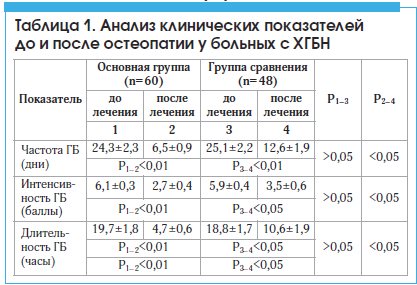
У больных с ХГБН основной группы отмечалась также достоверно бо́льшая динамика по шкале тревоги/депрессии (p<0,05), что свидетельствовало об уменьшении эмоционально-аффективных расстройств (табл. 2).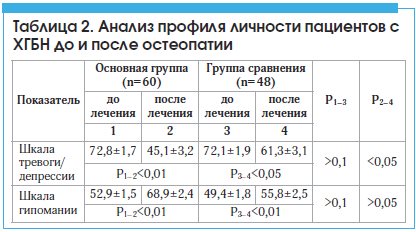
Остеопатическое лечение вызывало достоверно бо́льшее снижение исходно высокой полисинаптической рефлекторной возбудимости, что отражалось в достоверном повышении порога и уменьшении длительности R2 компонента МР (табл. 3). 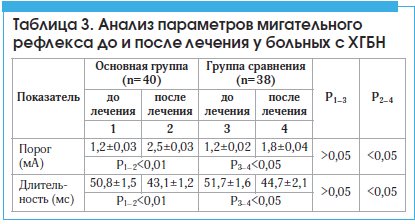
Таким образом, результаты проведенного исследования позволяют говорить о том, что совокупная динамика клинических, психологических и нейрофизиологических показателей характеризует направленное патогенетическое действие остеопатии на основные механизмы развития ХГБН [19].
Выводы
1. Метод остеопатии повышает клиническую эффективность лечения больных с ХГБН. Этот факт подтверждается достоверной положительной динамикой клинических и психологических показателей.
2. Остеопатия вызывает нормализацию полисинаптической рефлекторной возбудимости ствола мозга, которая является маркером функционального состояния механизмов тормозного контроля антиноцицептивной системы.
3. Остеопатия в основном должна быть направлена на такие звенья патогенеза ХГБН, как эмоционально-аффективные нарушения; биомеханические, респираторно-циркуляторные и невральные соматические дисфункции; функциональное состояния сегментарных и супрасегментарных структур ноцицептивной и антиноцицептивной систем; активные зоны ноцицептивной афферентации [20–22].
Источник


