Купирование приступа мигрени что это

 Для купирования приступа мигрени подобраны препараты двух видов действия.
Для купирования приступа мигрени подобраны препараты двух видов действия.
Препараты с неспецифическим механизмом действия призваны устранять боль не только при мигрени, но и других состояниях. К лекарственным средствам со специфическим действием относятся производные эрготамина и триптаны, они являются агонистами рецепторов серотонина и эффективны только при мигренозной головной боли. Также используются препараты, представляющие собой их комбинацию и дополненные противорвотными лекарственными средствами, ведь прием лекарства во время приступа часто невозможен из-за выраженного неприятия желудком чего бы то ни было (гастростаза и обратной перистальтики).
Идеальный препарат для устранения мигренозного приступа должен обеспечить:
- простоту в применении и дозировании
- эффективное лечение данной формы миргени
- быстрое действия и высокую эффективность
- устранение/облегчение сопутствующих симптомов (тошнота, рвота, свето- и звукобоязни)
- улучшение самочувствия и восстановление трудоспособности
- низкую частоту рецидивов головной боли после приема препарата
- переносимость данного средства пациентом
Подходы к лечению
 Выбор препарата для устранения мигрени зависит от интенсивности и длительности самого приступа, сопутствующих ему симптомов, наличия у пациента хронических заболеваний, опыта применения обезболивающих, их стоимости. Существуют два метода выбора препарата: ступенчатый (последовательный) и стратификационный.
Выбор препарата для устранения мигрени зависит от интенсивности и длительности самого приступа, сопутствующих ему симптомов, наличия у пациента хронических заболеваний, опыта применения обезболивающих, их стоимости. Существуют два метода выбора препарата: ступенчатый (последовательный) и стратификационный.
На примере ступенчатого подхода нам будет удобно рассмотреть и группы медицинских препаратов, которые используются для лечения мигрени.
- первая ступень — ненаркотические анальгетики – парацетамол, кеторолак, напроксен и НПВС (нестероидные противовоспалительные средства), к которым относятся: ацетилсалициловая кислота — аспирин, специальная форма Аспирин-1000 , ибупрофен, нимика, найз и т.д
- вторая ступень — комбинированные препараты (спазмалгон, пенталгин, пливалгин, цитрамон-П, аскофен и др.).
- На третьей ступени стоят препараты специфического действия – агонисты серотониновых рецепторов – производные эрготамина (эргостат, виграин) и триптаны (суматриптан, золмитриптан, сумамигрен и др.)
Поговорим подробнее о некоторых из них.
 Аспирин-1000. При мигренозной атаке в мозговых сосудах развивается асептическое воспаление. Аспирин, являясь НПВС, блокирует фермент, участвующий в образовании простогландинов – медиаторов воспаления, тем самым прерывая цепь патологических реакций. От обычного аспирина данная форма (помимо «шипучести»)не отличается ничем, а акцент «1000» сделан потому, что для купирования приступа мигрени обычной дозировки аспирина (таблетка 500мг) – мало, а 1000мг – обеспечит необходимый эффект. Аспирин имеет достаточный перечень противопоказаний, поэтому без внимательного прочтения инструкции (это касается любого лекарственного средства) — не принимать!
Аспирин-1000. При мигренозной атаке в мозговых сосудах развивается асептическое воспаление. Аспирин, являясь НПВС, блокирует фермент, участвующий в образовании простогландинов – медиаторов воспаления, тем самым прерывая цепь патологических реакций. От обычного аспирина данная форма (помимо «шипучести»)не отличается ничем, а акцент «1000» сделан потому, что для купирования приступа мигрени обычной дозировки аспирина (таблетка 500мг) – мало, а 1000мг – обеспечит необходимый эффект. Аспирин имеет достаточный перечень противопоказаний, поэтому без внимательного прочтения инструкции (это касается любого лекарственного средства) — не принимать!
Ибупрофен (Ибуфен, Нурофен) также относится к группе НПВС. Эффективен при болях умеренной интенсивности.
Цитрамон – также широко известный и используемый при головных болях препарат. Представляет собой комбинацию парацетамола, аспирина и кофеина (этот же состав имеют таблетки Аскофен). Такое сочетание особо эффективно для устранения цефалгий. Поможет ли цитрамон во время приступа? Да, если обычно Вы испытываете боли умеренной интенсивности, и лучше принять лекарство заблаговременно (как только почувствуете приближение приступа, а не когда в голове «начнет сверлить дыру»).
Но-шпа является спазмолитиком, то есть устраняет болезненное (для нас) сокращение гладкомышечных клеток (образуют стенки органов желудка, кишечника, матки, артериальных кровеносных сосудов). Напомним, что при мигрени имеет место кратковременный спазм черепных сосудов с последующим их расширением, таким образом, но-шпе здесь делать нечего. Ни вреда, ни пользы но-шпа в этом случае не принесет, и использовать ее для купирования приступа мигрени бесполезно.
 Напомним, что анальгетики, комбинированные препараты и НПВС используются для устранения болей малой интенсивности, и если привычная доза лекарства перестала давать желаемый эффект или приступы возобновляются один за другим – не нужно пробовать другие таблетки, капли обезболивающие уколы препаратов, находящихся на этой же ступени!
Напомним, что анальгетики, комбинированные препараты и НПВС используются для устранения болей малой интенсивности, и если привычная доза лекарства перестала давать желаемый эффект или приступы возобновляются один за другим – не нужно пробовать другие таблетки, капли обезболивающие уколы препаратов, находящихся на этой же ступени!
Принимая, чтобы добиться обезболивания, превышающие норму дозы лекарств, Вы, тем самым, увеличиваете вероятность возникновения их побочных эффектов; кроме того, может возникнуть эффект «обратный» — абузусная головная боль (боль, возникающая при избыточном приеме анальгетиков). При длительном и частом употреблении анальгетиков и комбинированных (особенно!) препаратов происходит привыкание, и формируется анальгетическая зависимость. Это влечет за собой хронификацию болевого синдрома и переход мигрени в хроническую форму.
Людям со средней и высокой интенсивностью головной боли при мигрени вышеперечисленные препараты просто не помогут! Поэтому врачи ввиду большей доступности населению лекарственных средств в наше время ступенчатый подход не применяют, а назначают лекарство в соответствии со степенью ограничения деятельности пациента во время приступа.
 Существует специальный опросник для пациентов:
Существует специальный опросник для пациентов:
Ответьте на вопросы, касающиеся ВСЕХ Ваших головных болей за последние 3 месяца. Укажите ответ.
- Сколько рабочих (учебных) дней Вы пропустили по причине головной боли?
- Сколько дней Ваша работоспособность была снижена в два раза и более из-за головных болей? (не считая тех дней, которые вы отметили в первом вопросе)
- Сколько дней Вы забрасывали домашние дела из-за головной боли?
- Сколько дней продуктивность Вашей работы по дому была снижена в два раза или более по причине головной боли? (исключая те дни, которые вы отметили в 3 вопросе)
- В течение скольких дней Вы не участвовали в семейных и общественных мероприятиях, активном проведении досуга по причине Вашей головной боли?
Суммировав полученные в опроснике MIDAS баллы, оцените влияние мигрени на Ваши трудоспособность и повседневную активность:
| Баллы | Степень | Характеристики |
| 0-5 | I | Малая интенсивность, минимальное снижение повседневной активности |
| 6-10 | II | Умеренная / выраженная боль, незначительное ограничение повседневной активности |
| 11-20 | III | Сильная боль. Выраженное ограничение повседневной активности |
| 21 и более | IV | Сильная боль. Значительное снижение повседневной активности |
Итак, НПВС и анальгетики будут эффективными для купирования легких и умеренных приступов. А людям, страдающим тяжелыми приступами с выраженным ограничением повседневной деятельности, лечение необходимо начать с триптанов. Это позволит Вам, путем эффективного купирования боли, повысить уровень самоконтроля и достаточно быстро «вернуться в строй».
Целенаправленное «оружие»
 Эффективность нижеперечисленных препаратов из группы триптаны остается высокой независимо от того, на какой стадии приступа Вы приняли их, но рекомендуется употребить лекарство только лишь почувствовали головную боль (до стадии головной боли это делать нецелесообразно – приступ разовьется все равно), и тянуть не нужно – это не в Ваших интересах!
Эффективность нижеперечисленных препаратов из группы триптаны остается высокой независимо от того, на какой стадии приступа Вы приняли их, но рекомендуется употребить лекарство только лишь почувствовали головную боль (до стадии головной боли это делать нецелесообразно – приступ разовьется все равно), и тянуть не нужно – это не в Ваших интересах!
Триптаны не вызывают привыкания, и эффект их с течением времени остается неизменным. Триптаны устраняют не следствие (не заглушают боль), а воздействуют на патогенетические механизмы развития приступа мигрени смотр патогенез мигрени
Суматриптан (Сумамигрен, Сумитран, Тримигрен, Имигран) – проведено достаточное количество медицинских исследований, подтверждающих его высокую эффективность при купировании приступов мигрени.
Сумамигрен хорошо переносится, побочные эффекты дают о себе знать редко. Но для обезболивания при гемиплегической, базилярной и офтальмоплегической форм мигрени (хоть они и встречаются редко) Суматриптан не предназначен. смотр. Виды мигрени Нельзя принимать его и людям, страдающим ишемической болезнью сердца; перенесшим инсульт или транзиторные ишемические атаки.
Существует такая форма суматриптана как назальный спрей (Имигран-назальный спрей), имеющий ряд преимуществ:
- Спрей предпочтителен людям, страдающим выраженной тошнотой и рвотой во время приступа (что делает невозможным прием таблетированной формы) Вообще
- Назальный путь удобен в любой ситуации – это не уколы (больно), не свечи (не приятно) и не таблетки (требуется искать источник воды)
- При использовании назального спрея Имиграна побочные эффекты возникают еще реже
- Слизистая носа имеет богатое кровоснабжение и назальный спрей быстро всасывается – следовательно начинает быстро действовать.
- Кроме того, Имигран-назальный спрей одинаково эффективен на любой стадии приступа, хотя, конечно, в Ваших интересах применить его как можно раньше.
Элетриптан (Релпакс) – также является избирательным агонистом серотониновых рецепторов. В чем отличие его от суматриптана? Проводились исследования сравнительной эффективности препаратов Суматриптан и Релпакс: оба выглядели достойно, но последний оказался эффективнее по всем параметрам. Скорость обезболивания, устранения сопутствующих приступу свето- звукобоязни, тошноты была выше у Релпакса, а возобновление мигренозных атак происходило реже.
В то время как Понтий Пилат мечтал о яде, мы в наши дни располагаем достаточным выбором средств спасения от приступов мигрени. Главное – выбрать подходящее именно Вам, а не помогающее Вашим соседям или бывшим одноклассникам, для этого необходимо обговорить все вопросы, касающиеся головных болей и сопутствующих заболеваний с врачом. Кроме того, часто требуется прибегнуть к медикаментозной профилактике приступов.
Источник
Когда на приеме я ставлю новому пациенту диагноз «мигрень», я часто вижу ужас в его глазах. Как будто просто головная боль, это как-то понятно, с этим можно жить, а вот мигрень — это уже сложно, означает, что с приступами справиться не удастся и придется регулярно терпеть мучительную боль. А ведь это не так. Сегодня существуют лекарства, которые эффективно и полностью прекращают приступы мигрени и делают это очень быстро. А, например, обычная головная боль напряжения, которая никого не пугает, может очень плохо отвечать на обезболивающие.
Поэтому давайте разберемся в том, как правильно снимать приступы мигрени, чтобы они не нарушали вашу трудоспособность и настроение.
Первое правило действий при мигрени: Обезболивающие препараты нужно принимать в самом начале боли.
Принять таблетку нужно как можно раньше, в идеале в первые два часа после начала боли. Для этого правила есть серьезные причины. Во-первых, если вы принимаете обезболивающее через 6-8 часов после начала приступа, когда боль уже стала очень сильной, таблетка, скорее всего, не подействует. Это связано с тем, что в это время в головном мозге включаются уже те механизмы, на которые ни один из имеющихся в настоящее время обезболивающих препаратов не действует. Поэтому эффект таблетки будет неполным или не наступит вовсе. Кроме того, по мере развития приступа мигрени замедляется моторика желудка, а значит все принятые таблетки дольше находятся в желудке, раздражают его слизистую, а их переход в кишечник и всасывание, а, соответственно, и наступление эффекта, замедляются. Если ваш приступ начался во сне, то обезболивающие нужно принимать сразу, как только вы поняли, что голова болит.
Второе правило говорит о том, что Приступ мигрени нужно купировать (снимать) эффективными обезболивающими.
Эффект различных обезболивающих препаратов при мигрени хорошо изучен и действительно эффективные препараты включены в международные рекомендации. Поэтому всегда лучше сначала научиться снимать приступы правильно и не экспериментировать, принимая все препараты подряд в поиске эффекта. Итак, по международным правилам, «золотым стандартом» купирования приступов мигрени является аспирин. В самом начале приступа мигрени нужно принять 2 таблетки растворимого (помните про важность скорости всасывания препаратов?) аспирина (растворенные в воде). Доза каждой таблетки составляет 500 мг (препарат может называться аспирин-экспресс или упсарин). Таблетки нужно запить крепким кофе (желательно вареным). Если вы не можете пить кофе, тогда подойдет крепкий чай. Эти напитки содержат кофеин, который усиливает действие обезболивающих и ускоряет их всасывание. Вместо аспирина можно принять 2 таблетки налгезина или 2 таблетки ибупрофена и опять же кофе. Эти препараты не бывают в растворимой форме.
Если у вас нет под рукой вышеперечисленных препаратов или кофе, в виде исключения можно принять цитрамон или экседрин, но тогда 2 таблетки. В дополнение желательно принять 1 таблетку домперидона (мотилиума), чтобы ускорить их всасывание.
Если через 40 минут головная боль не начала уменьшаться, нужно принять специальное противомигренозное обезболивающее — триптан. Эти препараты снимают только мигренозную головную боль и никакую другую, зато делают это очень эффективно. Но опять же, не нужно испытывать судьбу, для максимального эффекта триптаны тоже принимать нужно в начале приступа. Если вы пропробовали вышеуказанные простые обезболивающие во время трех приступов, и ни разу эффекта не было, начинайте сразу с триптанов.
Сегодня в аптеке вы можете найти триптаны под названиями: амигренин, сумамигрен, рапимед и суматриптан (начинать нужно с 50 мг), релпакс (40 мг) и мигрепам (2,5 мг). Убедитесь в отсутствии противопоказаний!
Если эффект триптана недостаточен (что происходит относительно редко), принимайте триптан в сочетании с напроксеном или ибупрофеном. Это усилит эффект обоих препаратов. И не забудьте про домперидон.
Многие пациенты принимают различные препараты, которые широко предлагаются в аптеках, например, пенталгин, спазмалгон и все в таком роде. Не нужно этого делать, во время приступа мигрени у вас есть очень небольшой промежуток времени, чтобы принять эффективное обезболивающее. Поэтому не нужно тратить его на препараты, которые содержат недостаточное количество действующего вещества и большое количество ненужных добавок.
Третье правило состоит в том, что Приступ мигрени нужно купировать адекватными дозами обезболивающих.
И для аспирина — это 1000 мг, для налгезина — 550 мг, для ибупрофена — 600-800 мг. Приступ мигрени нужно прервать в самой начальной стадии, пока еще есть возможность это сделать. Если принять недостаточную дозу обезболивающего, боль может притупиться на время, а затем вернуться вновь, и на этой стадии прервать приступ мигрени уже будет крайне сложно.
Итак, следуйте этим простым правилам, и вы сможете взять свою мигрень под контроль.
В самом начале приступа растворимый аспирин 2 таблетки по 500 мг + кофе
Альтернатива: налгезин 550 мг или ибупрофен 600-800 мг + кофе + 1 таблетка домперидона
или
цитрамон (экседрин) 2 таблетки
В случае неэффективности: имигран, амигренин, сумамигрен, рапимед, суматриптан или релпакс 1 таблетка
Источник
В статье перечислены основные подходы к ведению пациентов с мигренью; особое внимание уделено лечению мигренозного приступа. Рассматриваются классы препаратов, обладающие доказанной эффективностью в купировании приступов мигрени, обсуждается механизм действия и основные принципы применения триптанов, в т.ч. суматриптана – одного из самых доступных и эффективных препаратов этого класса.
Основное проявление мигрени – повторяющиеся интенсивные, чаще односторонние, приступы головной боли (ГБ), которые могут возникать с различной частотой – от одного приступа в год до 15 и более в месяц. Мигренозная боль, чаще пульсирующего и давящего характера, обычно захватывает половину головы и локализуется в области лба, виска и вокруг глаза; иногда может начинаться в затылочной области и распространяться в область лба.
У некоторых пациентов за 5–20 минут до приступа возникает мигренозная аура – комплекс неврологических, чаще зрительных симптомов, возникающих непосредственно перед или вначале мигренозной ГБ. По этому признаку различают мигрень без ауры и мигрень с аурой [1, 4, 15, 26].
Приступ, как правило, сопровождается тошнотой, повышенной чувствительностью к дневному свету (фотофобия), звукам (фонофобия) и запахам (осмофобия). Боль при мигрени усиливается от обычной физической активности, например при ходьбе или подъеме по лестнице. Приступы могут вызываться эмоциональным стрессом, изменением погоды, менструацией, голодом, духотой, физической нагрузкой, недосыпанием или избыточным сном, некоторыми пищевыми продуктами (шоколад, цитрусовые, бананы, жирные сыры), приемом алкоголя.
Чаще всего приходится дифференцировать мигрень с ГБ напряжения (ГБН). Последняя в отличие от мигрени, является, как правило, двусторонней, менее интенсивной, носит не пульсирующий, а сжимающий характер по типу «обруча» или «каски», никогда не сопровождается всеми типичными для мигрени симптомами, иногда может отмечаться лишь один симптом, например легкая тошнота или фотофобия. Пациенты с сочетанием мигрени и ГБН, как правило, способны отличать эти болевые эпизоды друг от друга [10, 30].
Традиционная терапия мигрени включает три основных компонента: поведенческую терапию, купирование уже развившегося приступа и профилактическое лечение, направленное на снижение частоты болевых эпизодов [1, 4, 6, 11].
Большое значение для успеха лечения мигрени имеет поведенческая терапия, направленная на разъяснение пациенту доброкачественной природы заболевания, модификацию образа жизни (советы по избеганию мигренозных провокаторов, применению немедикаментозных методов и психологической релаксации, соблюдению правильного режима труда, сна и бодрствования), перспектив и реальных целей лечения. Пациента следует информировать о том, какие препараты способны быстро и эффективно купировать боль, разъяснить правила их приема, обсудить возможные побочные эффекты, а также сообщить о перспективе существенно уменьшить частоту болевых эпизодов с помощью адекватной профилактической терапии.
Лечение приступа направлено на уменьшение интенсивности и длительности болевого эпизода, купирование сопутствующих симптомов (тошнота, рвота, общая слабость, анорексия и т.д.) и на восстановление работоспособности и общего состояния пациента.
Медикаментозную терапию следует назначать в зависимости от интенсивности приступа и степени дезадаптации пациента: легкий приступ – пациент в состоянии выполнять привычную домашнюю и профессиональную работу; приступ средней тяжести – не может выполнять привычную домашнюю или профессиональную работу; тяжелой приступ – пациент вынужден соблюдать постельный режим [5, 7, 10, 16].
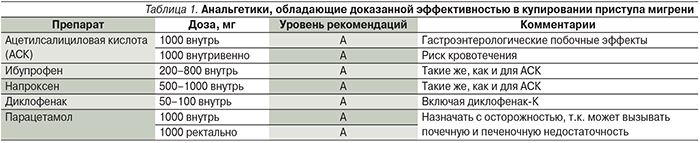
1-й этап. При приступах легкой и средней тяжести показаны простые анальгетики (нестероидные противовоспалительные средства – НВПС), при необходимости – противорвотные средства [6, 11, 18, 21]. В табл. 1 суммированы данные по эффективности применения анальгетиков в купировании приступа мтгрени.
При назначении лечения необходимо предупредить пациентов о возможном риске привыкания и развития лекарственно-индуцированной (абузусной) ГБ, связанной с избыточным применением обезболивающих препаратов (ЛИГБ – лекарственно индуцированная ГБ). Особенно высок этот риск у больных с большой частотой атак мигрени – более 6 приступов в месяц. Во избежание развития ЛИГБ не следует использовать анальгетики более 14 дней в месяц [10, 26, 27]. Наибольшим потенциалом вызывать ЛИГБ обладают комбинированные анальгетики, содержащие кофеин, кодеин и барбитураты. В связи с риском агранулоцитоза применение метамизола натрия (анальгина) и комбинированных анальгетиков, содержащих его в составе, также не рекомендовано [8].
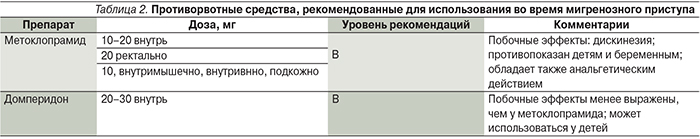
При выраженной тошноте и рвоте целесообразно использование противорвотных средств, которые также уменьшают гастростаз и улучшают всасывание обезболивающих препаратов (табл. 2) [1, 6, 19]. Антиэметики назначают за 10–15 минут до приема анальгетиков.
2-й этап. При неэффективности простых анальгетиков при тяжелых приступах мигрени и значительной дезадаптации показаны специфические препараты, к которым относятся триптаны и эрготаминсодержащие средства (алкалоиды спорыньи).
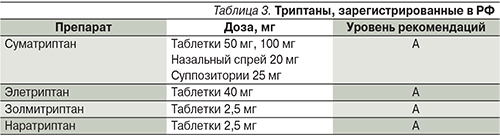
В связи с риском серьезных побочных эффектов производные эрготамина в последнее время применяются редко. Наибольшей эффективностью в купировании приступов мигрени обладают агонисты серотониновых рецепторов типа 5НТ1 – триптаны (табл. 3) [7, 12, 15, 21].
Обладая агонистическим действием в отношении постсинаптических серотониновых 5-НТ1В-рецепторов гладкомышечных элементов сосудистой стенки, триптаны подавляют выделение алгогенных нейропептидов, что сопровождается уменьшением нейрогенного воспаления, нормализацией тонуса сосудов твердой мозговой оболочки и прекращением мигренозной боли. Триптаны обладают высокой селективностью в отношении интракраниальных кровеносных сосудов и незначительной – в отношении коронарных и периферических сосудов [1, 26, 30]. Кроме того, триптаны обладают и центральным механизмом действия – активируют центральные 5-НТ1D-рецепторы, расположенные в стволе головного мозга на чувствительных ядрах тройничного нерва. Эти препараты ингибируют выделение алгогенных нейропептидов из центральных окончаний тройничного нерва, тем самым тормозя проведение боли на уровне чувствительных ядер ствола. Предполагается, что центральный механизм действия обусловливает продолжительность действия 5-НТ1-агонистов, способствует уменьшению рецидивов приступов мигрени и обеспечивает эффективность триптанов в отношении сопутствующих тошноты, рвоты, фоно- и фотофобии.
Первым препаратом из группы триптанов, эффективность и безопасность которого были подтверждены в многочисленных клинических исследованиях, был суматриптан [5, 7, 14, 21]. Один из наиболее доступных в России и эффективных форм суматриптана — препарат Сумамигрен. Эффективность и переносимость Сумамигрена (таблетки 50 мг) были изучены на 30 пациентах с мигренью (4 мужчины и 26 женщин; средний возраст — 39,4±10,5 года, длительность заболевания – 23,1±10,3 года; Г.Р. Табеева, Ю.Э. Азимова, 2007) [14]. Пациенты обследовались на протяжении трех приступов, таким образом, в исследовании проанализированы результаты лечения 90 приступов мигрени. Характеристики приступа (время начала, продолжительность, выраженность ГБ, тошноты, фото- и фотофобии) до и после приема Сумамигрена (через 30 минут, 1, 2, 6 и 24 часа) оценивали с помощью дневника ГБ.
Достоверное уменьшение ГБ (с 7,1±1,7 до 4,9±2,1 балла по визуальной аналоговой шкале – ВАШ; p
У большинства пациентов (53,3%) Сумамигрен был эффективен в двух приступах из трех, примерно у трети (26,7%) – во всех трех приступах, у 7% – в одном приступе из трех; для 13,3% препарат не был эффективен ни в одном из приступов. Наибольшая эффективность Сумамигрена отмечена у пациентов с медленным нарастанием интенсивности боли (в течение 2–3 часов); у пациентов с быстрым нарастанием боли (в течение 30 минут) препарат обладал существенно меньшей эффективностью.
Было также показано, что достоверно больший регресс ГБ через 1 час (на 2,5±0,3 балла) и через 2 часа (на 2,3±0,4 балла) после приема препарата отмечен у пациентов, которые принимали Сумамигрен рано, т.е. в первые 30 минут приступа. У пациентов с поздним приемом препарата (через 60 и более минут) эффективность Сумамигрена была достоверно меньше. У пациентов, которые не затягивали с приемом Сумамигрена (по сравнению с теми, кто принимал препарат спустя 1 час и более от начала приступа) рецидив ГБ в течение 24 часов отмечался достоверно реже (7,8 и 20,5% соответственно), а в течение суток, когда отмечался приступ мигрени, наблюдалось достоверно более высокое качество жизни.
Показано, что раннее купирование приступов мигрени позволяет избегать развития центральной сенситизации, которая лежит в основе хронизации мигрени [22–24, 28].
Последующий анализ показал, что большинство пациентов из «неэффективной» группы отмечали быстрое нарастание ГБ и/или поздно принимали исследуемый препарат.
Таким образом, эффективность Сумамигрена гораздо выше при его раннем применении у пациентов с медленным нарастанием интенсивности ГБ. Клиническим ориентиром для назначения Сумамигрена является легкая или умеренная интенсивность ГБ (не более 7 баллов по ВАШ).
Следует остановиться на общих принципах назначения триптанов [1, 2, 5, 16]:
- Ранний прием триптанов (в первые 30 минут приступа) способствует более эффективному купированию приступа.
- Повторное использование триптана возможно через 2 часа после приема первой дозы; не следует использовать более 2 доз триптанов в сутки.
- При неэффективности одного триптана следует пробовать другие препараты этого класса.
- Сочетанное применение триптана и НПВС (например, суматриптан+напроксен) может быть более эффективным, чем монотерапия.
- Перед началом лечения следует предупредить пациента о возможности побочных эффектов после приема триптана; в числе наиболее частых — неприятное чувство сжатия в грудной клетке, обусловленное незначительным констрикторным действием триптанов на коронарные артерии (именно поэтому триптаны противопоказаны пациентам с ишемической болезнью сердца – ИБС).
- Триптаны показаны только для купирования мигренозной ГБ и неэффективны при других разновидностях цефалгий, например при ГБН. Поэтому при наличии у пациента нескольких форм ГБ чрезвычайно важным является способность пациента отличать приступ мигрени от других типов боли.
- Пациенты, страдающие мигренью с аурой, должны принимать триптаны не в начале, а в конце фазы ауры.
- При назначении триптанов пациентам с частыми приступами мигрени необходимо предупредить их о возможном риске лекарственного абузуса и развитии ЛИГБ (при регулярном приеме одного или более триптанов ≥10 дней/мес в течение ≥3 мес).
В целом триптаны хорошо переносятся, а противопоказания к их назначению редко встречаются у пациентов с М.
Основными противопоказаниями к назначению триптанов являются ИБС (в т.ч. инфаркт миокарда и постинфарктный кардиосклероз), окклюзионные заболевания периферических сосудов, инсульт или транзиторная ишемическая атака (в т.ч. в анамнезе), неконтролируемая артериальная гипертензия. В связи с наличием противопоказаний и побочных эффектов перед началом приема триптанов пациент должен внимательно ознакомиться с инструкцией по применению препарата.
Профилактическая терапия позволяет не только существенно снизить частоту, продолжительность и силу приступов, но и уменьшить выраженность коморбидных нарушений, значительно повысить качество жизни пациента и, что наиболее важно, предотвратить хронизацию мигрени [3, 4, 9, 13]. Наиболее эффективны в профилактике мигрени β-адреноблокаторы (пропранолол, метопролол и др.), сартаны (кандесартан), антидепрессанты (амитриптилин, венлафаксин), антиконвульсанты (вальпроевая кислота, топирамат) и ботулинический токсин типа А [11, 18 20, 21].
Важнейшими составляющими ведения пациента с мигренью также являются лечение коморбидных нарушений (тревога, депрессия, другие болевые синдромы, сопутствующая ГБН, нарушение ночного сна, напряжение мышц шеи и затылка – мышечно-тонический синдром и др.), а также преодоление факторов, приводящих к учащению приступов, т.н. факторов хронизации (в первую очередь коррекция эмоциональных расстройств и профилактика лекарственного абузуса – избыточного применения обезболивающих препаратов) [10, 15].
У многих пациентов заметный эффект оказывают и методы нелекарственной терапии: биологическая обратная связь, иглоукалывание, иглорефлексотерапия, гирудотерапия, методы магнитной стимуляции [9, 25]. В последние годы в мире у пациентов с тяжелой мигренью, устойчивой ко всем видам терапии (т.н. рефрактерная мигрень), все шире и с успехом применяются методы нейростимуляции, в т.ч. инвазивной (в частности, стимуляция большого затылочного нерва) [29, 31].
В заключение следует отметить, что эффективное и своевременное купирование приступов мигрени, адекватное профилактическое лечение, сочетающееся с нелекарственными подходами и модификацией образа жизни пациента, позволяют значительно облегчить течение мигрени, улучшить социальную адаптацию и предотвратить хронизацию заболевания у большинства больных мигренью.
- Амелин А.В., Игнатов Ю.Д., Скоромец А.А., Соколов А.Ю. Мигрень. Патогенез, клиника, фармакотерапия: руководство для врачей. 3-е изд. М., 2014. 138–39.
- Амелин А.В. НВПС и триптаны при мигрени: раздельно или вместе? РМЖ. Неврология. 2011;19(2):3–7.
- Артеменко А.Р., Куренков А.Л., Антипова О.С. Диагностика и лечение хронической мигрени. М., 2014. 206 с.
- Боль: Практическое руководство для врачей / Под ред. Н.Н. Яхно, М.Л. Кукушкина. М., 2011. 512 с.
- Вейн А.М., Колосова O.A., Пухальская Т.В., Осипова В.В. Суматриптан. 11 лет применения в клинике. Лечение нервных болезней. 2002;3(2):18–21.
- Европейские принципы ведения пациентов с наиболее распространенными формами головной боли в общей практике. Т. Дж. Стайнер и соавт.: Практическое руководство для врачей; перевод с англ. Ю.Э. Азимовой, В.В. Осиповой; научная редакция В.В. Осиповой, Т.Г. Вознесенской, Г.Р. Табеевой. М., 2010. 56 с.
- Колосова О.А., Осипова В.В., Хомак Е.Б., Бобейко Л.А. Суматриптан в лечении атак пучковой головной боли и мигрени. Журнал невропатол. и психиатр. им. С.С. Корсакова. 1994;5:12–4.
- Куцемелов И.Б., Табеева Г.Р. Эпидемиология первичных головных болей (по данным популяционного исследования взрослого населения г. Ростова-на-Дону). Боль. 2004;5:25–31.
- Наприенко М.В., Латышева Н.В., Филатова Е.Г. Новые возможности лечения хронической ежедневной головной боли, Журнал неврол. и психиатр. им С.С. Корсакова. 2010;110(1):49–54.
- Осипова В.В, Табеева Г.Р. Первичные головные боли: диагностика, клиника, терапия: Практическое руководство. М., 2014. 336 с.
- Осипова В.В. Мигрень и головная боль напряжения. В: Клинические рекомендации. Неврология и нейрохирургия / Под ред. Е.И. Гусева, А.Н. Коновалова. 2-е изд., перераб. и доп. М., 2015; 424 с.
- Осипова В.В. Противомигренозные средства. Руководство по рациональному использованию лекарственных средств (формуляр) / Под ред. А.Г. Чучалина, Ю.Б. Белоусова, Р.У. Хабриева, Л.Е. Зиганшиной. М., 2006. С. 203–12.
- Табеева Г.Р. Профилактика мигрени. М., 2007. 100 с.
- Табеева Г.Р., Азимова Ю.Э. Эффективность Сумамигрена при его назначении в раннем и позднем периодах мигренозного приступа. Журнал невропатол. и психиатр. им. С.С. Корсакова. 2007;8:29–33.
- Табеева Г.Р., Яхно Н.Н. Мигрень. М., 2011. 622 с.
- Филатова Е.Г. Терапия приступов мигрени. РМЖ. 2013;21(16):862–65.
- Alexander W.J. Sumatriptan and naproxen sodium for the acute treatment of migraine. Headache. 2005;45:983–91.
- Bendtsen L., Evers S., Linde M., Mitsikostas D.D., Sandrini G., Schoenen J. EFNS guideline on the treatment of tension-type headache – report of an EFNS task force. Eur. J. Neurol. 2010;17:1318–25.
- Canadian Headache Society Guideline for Acute Drug Therapy for Migraine Headache. Canad. J. Neurol.Sci. 2013;40:1–80.
- Canadian Headache Society Guideline for Migraine Prophylaxis. Canad. J. Neurol. Sci. 2012;39:1–62.
- Evers S., Afra J., Frese A., Goadsby P.J., Linde M., May A., Sandor P.S. EFNS guideline on the drug treatment of migraine-report of an EFNS task force. Eur. J. Neurol. 2009;16:968–81.
- Ferrari M.D. Should we advise patients to treat migraine attacks early: methodologic issues. Eur. Neurol. 2005;53(Suppl. 1):17–21.
- Kaniecki R. Intercepting migraine: results of early therapy with nonspecific and migraine-specific agents. Curr. Treat. Options. Neurol. 2006;8:3–10.
- Landy S.H., McGinnis J.E., McDonald S.A. Clarification of developing and established clinical allodynia and pain-free outcomes. Headache. 2007;47:247–55.
- Nestoriuc Y., Martin A., Rief W., Andrasik F. Biofeedback treatment for headache disorders: a comprehensive eficacy review. Appl. Psychophysiol. Biofeedback. 2008;33:125–40.
- Olesen J., Tfelt-Hensen P., Welch K.M.A. (eds). The headaches, 2nd ed. Philadelphia: Lippincoth Williams and Wilkins, 2002.
- Reference programme: Diagnosis and treatment of headache disorders and facial pain. Danish Headache Society, 2nd ed., 2012. J. Headache. Pain. 2012;13:S1–29.
- Scholpp J., Shellenberg R., Moeckesch B., Banik N. Early treatment of a migraine attack while pain is still mild increases the efficacy of sumatriptan. Cephalalgia. 2004;24:918–24.
- Shoenen J., Allena M., Magis D. Neurostimulation therapy in intractable headaches. Handbook of clinical neurology. Headache. Eds. G. Mosko-witz, B.V. Elsevier, M.A. Napp., 2011;97(3rd series):443–50.
- Silberstein S.D., Lipton R.B., Goadsby P.J. Headache in clinical practice. 2nd ed. London. Martin Dunitz, 2002.
- Steiner T.J., MacGregor E.A., Davies P.T.G. Guidelines for all healthcare professionals in the diagnosis and management of migraine, tension-type, cluster and medication overuse headache. British Association for the Study of Headache, 3rd edn. 2007. Р. 1–52.
В.В. Осипова – д.м.н., главный научный сотрудник НИО неврологии ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова» Минздрава России, ГБУЗ “Научно-практический психоневрологический центр» ДЗ г. Москвы; e-mail: osipova_v@mail.ru
Источник