Механизм кластерной головной боли

Нестерпимая боль максимально возможной силы и интенсивности— это кластерная головная боль. Возникает она в результате расширения сосудов, которые сдавливают чувствительные нервные окончания тройничного нерва. Одним из основных, триггерных, то есть провоцирующих факторов, является употребление алкоголя, который вызывает вазодилатацию (расширение сосудов) и таким образом провоцирует возникновение болевого приступа. Болезнь требует специфического лечения, направленного в первую очередь на сужение сосудов.
Что такое кластерная головная боль?
Другое название этой патологии — пучковая головная боль (ПГБ), английское слово «cluster»переводится как пучок, скопление, группа. Патология отличается ярко выраженными болезненными ощущениями, сгруппированными преимущественно в области глаза, надбровья и виска (с одной стороны).
Кластерная головная боль напрямую связана с тригеминоваскулярной системой, то есть с тройничным нервом и иннервируемыми сосудами (от лат. nervus trigeminus – тройничный нерв).
Кластерная головная боль настолько резкая и нестерпимая, что при отсутствии адекватного лечения может спровоцировать у больных попытку самоубийства («суицидальная боль»). Заболевание довольно редкое, встречается примерно среди 0,5 % населения.
Причины
Механизмы ПГБ до конца не изучены. Считается, что основные причины возникновения кластерной головной боли связаны с патологическими изменениями структур промежуточного мозга – гипоталамуса и таламуса, а также тройничного нерва (преимущественно его первой ветви – глазничного нерва, иннервирующего область вокруг глазного яблока).
Кластерная головная боль возникает вследствие патологического расширения и воспаления глазной артерии и др. сосудов, которые начинают сдавливать чувствительные нервные окончания тройничного нерва, что и служит причиной боли. Также объясняется и её локализация, которая идёт по пути расположения ветвей тройничного нерва.
Полезная информация

Провоцируют возникновение кластерной боли в голове приём алкоголя и сосудорасширяющих средств, например Гистамина и Нитроглицерина.
Другие возможные причины:
- сбой в иммунной системе;
- дисфункция гипоталамуса, нарушение выработки серотонина и гистамина;
- хронический синусит;
- назофарингеальная карцинома;
- менингиома;
- нарушения в работе вегетативной системы.
Существенная роль в возникновении кластерной головной боли принадлежит тригеминоваскулярной системе, активации гена кальцитониновый пептид(CGRP) — вазоактивное веществом, которое выделяется из тройничного нерва и расширяет сосуды. Вазодилатация провоцирует развитие отёка, что вызывает боль.
Это общий механизм возникновения кластерной головной боли, поэтому при лечении используют сосудосуживающие средства, а также блокаторы кальциевых каналов и кислород. Снижение концентрации в крови «болевых нейропептидов»(CGRP)способствует уменьшению кластерных и мигренозных болей.

Симптомы
Кластерная головная боль жгучая, колющая, страшной силы. Ощущение выдавливания глаза изнутри, протыкания раскалённым острым предметом.
Боль возникает внезапно, достигает пика за 1–3 минуты, иррадиирует(отражается) в щёку, ухо, челюсть со стороны поражённого нерва, шею, плеч.
Во время атак (приступов) в кластерном, то есть болевом периоде,пациенты не находят себе места, не могут оставаться в спокойном состоянии, мечутся из стороны в сторону, так как физическая активность несколько снижает нестерпимые болезненные ощущения. Пытаясь избавиться от болих, лопают в ладоши и по поражённой части головы, возможны попытки биться головой об стену.
Наблюдаются следующие признаки кластерной головной боли:
- покраснение (гиперемия) глаза, отёчность и опущение верхнего века на поражённой стороне (птоз);
- слезотечение;
- сужение зрачка (миоз);
- заложенность носа, насморк (ринорея);
- повышенная потливость (гипергидроз);
- слюнотечение (гиперсаливация);
- чувство распирания в ухе;
- ощущение жжения.
Симптомы ипсилатеральные, то есть односторонние, проявляются в области патологии тройничного нерва. Стороны боли могут меняться в разные кластерные периоды.
Возникающие атаки сопровождаются локальными вегетативными проявлениями, например, в виде покраснения, жжения, повышенного потоотделения.
 Приступы часто возникают в период сна, примерно через 2 часа после засыпания — это характерный признак, так называемая «будильниковая боль». Обострение ПГБ возникает в период фазы быстрого сна, связано с изменением дыхания и гипоксией.
Приступы часто возникают в период сна, примерно через 2 часа после засыпания — это характерный признак, так называемая «будильниковая боль». Обострение ПГБ возникает в период фазы быстрого сна, связано с изменением дыхания и гипоксией.
Типичный цикл
Триггерные факторы, запускающие кластерный (болевой) цикл:
- смена часовых поясов;
- бессонные ночи, нарушение физиологического режима сна;
- психоэмоциональные перегрузки;
- длительный просмотр ТВ.
Продолжительность атаки кластерной головной боли – от 15 до 180 мин., до 8 раз в сутки. Кластерные периоды длятся от 7 до 90 дней, могут исчезать на несколько лет.
Формы
Различают 2 основные формы ПГБ:
- Эпизодическая. Периоды ремиссии, то есть исчезновение болевого симптома, продолжительные – от 30 дней.
- Хроническая. Примерно 10-20 % больных страдают хронической формой ПГБ, которая характеризуется укороченным безболевым периодом (менее 30 дней). В тяжёлых случаях ремиссия может вообще отсутствовать.
При хронической форме пациенты менее восприимчивы к медикаментозному лечению, поэтому для облегчения состояния применяются ингаляции кислородом, нейростимуляция, блокада нервов. Примерно у десятой части пациентов эпизодическая форма ПГБ переходит в хроническую, а хроническая форма может со временем перейти в эпизодическую.
Группа риска
Мужчины чаще страдают от кластерной головной боли, поэтому её ещё называют «мужская мигрень», хотя в целом сильная половина меньше подвержена цефалгии (головной боли). Возможно, это связано с тем, что мужчины больше употребляют алкоголь.
Полезная информация

Существует наблюдение по поводу внешнего облика пациентов-мужчин. Было замечено, что больные мужского пола имели внушительный внешний вид, мощное атлетическое телосложение, но при этом обладали слабым и нерешительным характером.
Другие отличительные особенности мужчин с ПГБ:
- выраженная мимика;
- мимические морщины в области утолщённой кожи переносицы и лба;
- телеангиоэктазия – сосудистые звёздочки – видимое расширение мелких кожных сосудов диаметром 0,5–1 мм.
У женщин наблюдается 2 пика развития заболевания:
- От 15 до 20 лет.
- От 45 до 50.
Возможно возникновение ПГБ в любом возрасте, начиная с раннего детства. Наследственный характер выявлен только у 5% пациентов, то есть кластерная головная боль не относится к группе генетических заболеваний.
Диагностика
ПГБ следует отличать от мигрени, невралгии тройничного нерва, головной боли напряжения. Сходство с мигренью проявляется в одностороннем характере боли. Но во время мигренозного приступа больной пытается прилечь и заснуть, что существенно отличается от двигательного возбуждения в кластерные периоды. Считается, что от мигрени чаще страдают женщины, тогда как ПГБ больше подвержены мужчины.
Кластерную головную боль можно определить по выраженной симптоматике. Пациенты с ПГБ находятся в состоянии психомоторного возбуждения: мечутся, кричат, плачут, стонут, проявляют агрессию. Способность больного находиться в спокойном состоянии во время болевых приступов, умеренная, а не сильнейшая боль, отсутствие атак в ночное время, неэффективность обезболивания – такие признаки могут указывать на то, что ПГБ имеет вторичную природу, то есть развивается на фоне какого-то патологического состояния.
Диагностирует ПГБ, а также назначает лечение врач-невролог. Диагноз ставится на основании клинической картины минимум 5 характерных приступов в течение кластерного периода.
При нетипичных для ПГБ приступах, для уточнения диагноза, используют КТ и МРТ.
Лечение
Основные направления в терапии ПГБ:
- быстрое и стойкое купирование (пресечение) болевых приступов во время кластерного периода;
- профилактика повторных приступов.
Для лечения применяют медикаментозные средства, ингаляции кислородом, нейромодуляцию.
Народные средства малоэффективны во время атак, но могут помочь укрепить сосудистую систему.
Американскими учёными экспериментально доказана высокая эффективность псилоцибина (природного вещества из семейства триптаминов) в лечении кластерной головной боли – половина испытуемых избавились от этого недуга. Но так как псилоцибин относится к группе запрещённых психоактивных веществ, то его массовое применение в лечебных целях невозможно.
Препараты
Далеко не все препараты эффективны для снятия кластерной головной боли. Например, не имеет смысла принимать с этой целью спазмолитики, так как спазма сосудов при ПГБ нет. Препараты на основе парацетамола и аспирина также не действуют на кластерную боль. Увеличение дозировки этих лекарств не принесёт облегчения, но может вызвать побочные эффекты, интоксикацию организма, поражение печени.
Метамизол натрия, который более известен в России как «Анальгин», может уменьшить боль, но этот препарат был запрещён ещё в 70-х г. прошлого века в США, Японии, Австралии, в странах Евросоюза из-за высокого риска возникновения серьёзного осложнения в виде агранулоцитоза. Это патологическое состояние, при котором происходит снижение уровня защитных клеток крови – лейкоцитов. В результате повышается восприимчивость организма к инфекциям.
Лекарственные средства, применяемые для снятия кластерной головной боли:
- Триптаны – блокируют активацию системы тройничного нерва, секрецию болевых нейропептидов. Суматриптан — это название действующего вещества, как правило, его пишут на упаковке мелким шрифтом, следует отличать от торгового названия, например, – «Сумамигрен».Механизм действия триптанов заключается в сужении сосудов, снижении отёчности – в результате боль проходит. Дозировка суматриптана во время приступа – 100 мг, максимальная суточная – 300 мг.
- Препараты спорыньи (Эрготамин) также обладают вазоконстрикторными свойствами, то есть способны сужать сосуды. В начале приступа рекомендуется принять 2–4 мг сублингвально (под язык). Не более 10 мг в сутки.
- Блокаторы кальциевых каналов (Верапамил), дозировка 180–300 мг в сутки.

- Местные анестетики. В нос закапывают или распыляют Лидокаин, который обладает обезболивающим эффектом.
- Препараты лития. Относятся к классу нормотимиков, способны уменьшать расстройства аффективной сферы, сглаживать колебания настроения. При частых повторных приступах принимают Лития карбонат в дозировке 600–900 мг/сут.
- Глюкокортикостероиды (противовоспалительные, антиаллергические средства). В разгаре приступа Преднизолон принимают по схеме: 60–40–20 мг до полного прекращения боли.
- Антигистаминные препараты. Ципрогептадин (торговое название – «Перитол») принимают по 2–4 мг 3 раза в день – купирует ринорею и слезотечение, снижает отёчность. Побочные эффекты — сонливость и повышение аппетита.
Медикаментозная терапия проводится под контролем врача.
Ингаляции кислородом (оксигенотерапия)
Терапевтическое действие кислорода при лечении кластерной головной боли основано на его способности снижать концентрацию болевых нейропептидов в крови.
Оксигенотерапию лучше начинать как можно раньше, в самом начале приступа. Скорость подачи— 8 литров в минуту, кислород вдыхают через маску. При прекращении подачи может возникнуть рикошетная (абузусная) головная боль. В этом случае рекомендуется продолжить ингаляцию до снятия болевого приступа.
Хирургическое вмешательство
Хирургические методы лечения кластерной цефалгии применяют при неэффективности фармакотерапии. Хирургическое вмешательство целесообразно при хронической форме ПГБ, когда нестерпимые приступы боли возникают почти ежедневно и не исчезают после приёма обезболивающих. Используют инвазивную электростимуляцию, а также введение лекарственных средств субарахноидально (под паутинную оболочку мозга).
Хирургическая (инвазивная) нейромодуляция
Инвазивная нейромодуляция — это перспективный метод лечения кластерной головной боли. Метод подразумевает минимальную травматизацию, то есть не требует существенных хирургических разрезов, что снижает риск возможных осложнений.
Проводят стимуляцию:
- затылочного нерва;
- блуждающего нерва;
- гипоталамуса (глубокая стимуляция).
Во время нейростимуляции электрод имплантируется в необходимые структуры. Процедура отличается высокой точностью. В результате электрического воздействия происходит модулирование процессов в нейрональных системах, которые способствуют закрытию «ворот боли». Метод нейромодуляции помогает контролировать систему тройничного нерва, в том числе за счёт уменьшения концентрации нейропептидов(CGRP), провоцирующих возникновение боли. Также происходит снижение патологической активности гипоталамуса, что в результате даёт стойкий противоболевой эффект и способствует увеличению продолжительности межприступного периода.

Кроме инвазивной нейростимуляции применяется также неинвазивная – чрескожная нейромодуляция, а также магнитная стимуляция. Эти способы менее результативны, так как дают кратковременный и нестойкий обезболивающий эффект. Тем не менее, в 2017 году агентство Министерства здравоохранения США по надзору за качеством еды и медикаментов (FDA) зарегистрировало неинвазивный электростимулятор в качестве лечебного средства от кластерной головной боли.
Осложнения
При злоупотреблении обезболивающими средствами и оксигенотерапией может возникнуть абузусная (лекарственная, рикошетная) головная боль. Появляется она при попытке отмены обезболивающих препаратов. Провоцирующим фактором возникновения абузусной боли является привычка пить анальгетики «впрок», а также одновременный с лекарствами приём алкоголя.
Кластерная головная боль может серьёзно ухудшить психоэмоциональное состояние больных. В некоторых случаях требуется помощь психолога или психотерапевта.
Профилактика
Профилактическая терапия должна осуществляться при первых симптомах кластерного периода и продолжаться примерно 2 недели после начала периода ремиссии. Это поможет снизить вероятность возникновения атак, а также развития хронической формы ПГБ.
Для профилактики активации и предотвращения развития болевой реакции используют:
- блокаторы кальциевых каналов (Верапамил);
- глюкокортикостероиды (Преднизолон);
- препараты лития;
- противоэпилептические средства, например,Топирамат, который также применяется от мигрени.
Необходимо избегать провоцирующих факторов, особенно это касается употребления алкоголя. Лучше в этом случае сочетать медикаментозное лечение алкоголизма с оздоровительными практиками и психотерапией.
Гипнотерапия, как метод психотерапевтического лечения — один из наиболее эффективных способов избавления от разного рода зависимостей и неврозов. Гипноз успешно применялся для лечения алкоголизма ещё в начале 20 века русским психиатром и невропатологом Владимиром Бехтеревым – дедом Натальи Бехтеревой – российского нейрофизиолога и руководителя Института мозга.

В качестве профилактики возникновения кластерных периодов, лекарства с сосудорасширяющим эффектом необходимо принимать только под контролем врача. Для предупреждения ночных атак следует придерживаться режима сна и по возможности ограничить себя от стрессовых перегрузок.
Видео о кластерной головной боли
Источник
Головная боль или цефалгия – один из самых распространенных видов боли у современных людей. В большинстве случаев она имеет умеренную интенсивность, характеризуется как «терпимая». Но существует и особый вид тяжелой цефалгии – пучковая или кластерная. Появление ее приступов зачастую становится настоящим испытанием для пациента, требуя подбора высокоэффективных и быстродействующих препаратов.
Какую головную боль называют кластерной

Кластерной называют приступообразную цефалгию с повторяющимися атаками односторонней высокоинтенсивной головной и лицевой боли, которая имеет узкую локализацию в орбитальной, окологлазничной или височной области. Испытываемые при этом ощущения носят практически нестерпимый характер и могут стать причиной угрозы нанесения самоповреждений. Поэтому кластерную цефалгию иногда даже называют суицидогенной или суицидальной.
Термин «кластерная» происходит от английского слова cluster, что переводится как пучок, группировка. В данном случае его используют для обозначения серии однотипных цефалгических приступов. Поэтому кластерные головные боли называют также пучковыми.
Ранее для обозначения этого состояния использовали и другие термины: синдром Хортона, пучковая мигрень, мигренозная цефалгия Харриса, невралгиеподобная гемикраниагия, гистаминовая пучковая головная боль и ряд других названий. В настоящее время они признаны несостоятельными и практически не используются в официальной медицине.
Причины развития
Патогенез кластерной цефалгии долгое время оставался малоизученным. Пытаясь объяснить причину появления столь сильных локальных болевых ощущений, врачи-клиницисты опирались в основном на наличие дополнительных вегетативных симптомов. При этом вторичные проявления принимались за первостепенные.
Согласно действующей классификации, кластерную головную боль относят к группе вегетативных тригеминальных цефалгий. Современный взгляд на патогенез этого заболевания включает несколько моментов:
- Врожденная дефектность (недостаточная структурная или функциональная полноценность) хеморецепторов в каротидных тельцах, которая носит асимметричный характер и более выражена на поражаемой стороне. Это способствует аномальной чувствительности сосудистой стенки к выделяемым во время приступа нейропептидам – функционально активным белковым молекулам, образующимся в различных нервных структурах.
- Избыточная активация интракраниальных (расположенных внутри черепа) парасимпатических нервных путей. Этот процесс протекает по типу односторонней нейрогенной воспалительной реакции и сопровождается повышением в сосудах концентрации кальцитотонин ген-связывающего пептида и вазоактивного интестинального пептида. Именно они относятся к ключевым болевым сенсорным нейропептидам, ответственным за формирование болевых ощущений.
- Вторичное вовлечение тригемино-васкулярной системы на пораженной стороне. Тройничный (тригеминальный) нерв содержит большую порцию парасимпатических волокон, многие из которых иннервируют сосуды лицевой части черепа. Их стимуляция обуславливает явственный нейропатический оттенок испытываемой боли в сочетании с сосудистым компонентом.
- Вовлечение в патологический процесс структур кавернозного синуса. Это зона совместного близкого расположения парасимпатических ветвей, симпатических волокон и чувствительно-болевых (ноцицептивных) волокон тройничного нерва. Такое тесное анатомическое соседство приводит к быстрому перекрестному переходу возбуждения, что объясняет выраженность боли и присоединение к ней односторонних вегетативных симптомов.
Скорее всего, в патогенезе большую роль играет также дисфункция структур головного мозга, ответственных за поддержание циркадных биоритмов. Предполагается, что очаг-триггер при этом располагается в супрахиазмальном ядре подбугорной области гипоталамуса. А его функциональная связь с ядрами тройничного нерва и серотонинэргическими центрами среднего мозга становится предпосылкой для аномального возбуждения тригеминально-васкулярной системы и присоединения комплекса вторичных симптомов.
Но ученые до сих пор не могут дать объяснений, почему заболеванию подвержены преимущественно мужчины, что первоначально запускает патологический процесс и что происходит в мозге в межприступный период.
Как выглядит приступ
Приступ пучковой головной боли возникает остро, без предвестников. Он может быть спровоцирован в период обострения приемом алкоголя или нитроглицерина, перегревом, выбросом эндогенного гистамина, эпизодом сонного апноэ (кратковременной остановки дыхания во сне, нередко на фоне храпа). Причем во время ремиссии эти же факторы теряют свою триггерную силу, становясь для пациента нейтральными.
Наличие внешнего провокатора не является обязательным. Значительная часть приступов возникает спонтанно, вследствие активации внутренних патологических механизмов. Характерно развитие приступа во время ночного сна, когда пациент просыпается через 1,5-2 часа после отбоя от нестерпимой головной боли. Подобные цефалгические эпизоды называют будильниковыми.
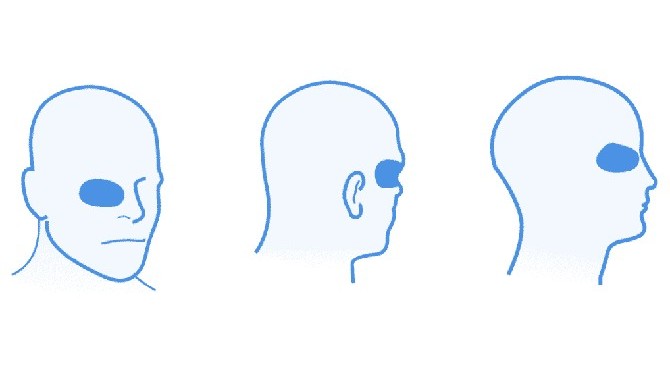 Типичная локализация кластерной головной боли — область орбиты глаза
Типичная локализация кластерной головной боли — область орбиты глаза
Характерные симптомы:
- Острое начало боли и быстрое нарастание ее интенсивности. В течение 5-10 минут ощущения становятся почти нестерпимыми.
- Односторонний характер основных симптомов, без изменения локализации в течение текущего и последующих приступов.
- Типичная локализация в области орбиты глаза и над нею, но не исключена и височная цефалгия, а при выраженных приступах боль охватывает почти всю верхнюю часть половины лица, иногда даже распространяется на мягкое небо, ухо, нижнюю челюсть, шейно-подчелюстную область, односторонность при этом сохраняется.
- Очень высокая интенсивность боли, она мучительна, носит сверляще-мозжащий, жгучий характер, заставляет пациента буквально метаться, кричать, плакать, угрожать самоубийством, возбуждение во время приступа – характерный признак кластерных цефалгий.
- Наличие вегетативных (вегетативно-сосудистых) симптомов на стороне поражения: характерны покраснение и инъецирование склеры глаза, зональная потливость и покраснение кожи лица, односторонний насморк с заложенностью половины носа или появлением жидких выделений (ринореи), отечность век. Также может развиться синдром горнера – преходящее сужение зрачка и частичное опущение верхнего века на стороне боли.
- Наличие периода астении после завершения приступа, чувство разбитости может сохраняться до 1,5-2 часов, даже после полного купирования и вегетативных симптомов.
Один приступ в среднем длится до 40 минут. После его завершения все симптомы обычно исчезают, стойкая неврологическая и вегетативная симптоматика для кластерной цефалгии не характерна. Но некоторые люди в течение периода обострения иногда испытывают некоторый дискомфорт в голове на стороне утихшей боли. В период ремиссии никаких симптомов нет.
Течение заболевания
В большинстве случаев – это приступообразно протекающее заболевание. Периоды ухудшений (кластеров или пучков) с серийными приступами длятся от 2-8 до 12 недель и перемежаются более длительными, иногда до нескольких лет, ремиссиями. Но чаще всего отмечается 1-2 обострения ежегодно. Риск ухудшения повышается в весенний и осенний сезон, вскоре после смены часовых поясов, при значительном изменении привычного распорядка дня.
В начале периода обострения приступы достаточно короткие, единичные. Затем они начинают повторяться, формируя серии (кластеры), за сутки может развиваться до 4-8 таких эпизодов. Период обострения при приступообразном течении заболевания сменяется ремиссией.
Но в 10-12% случаев кластерная головная боль приобретает хронический характер, без четко очерченных периодов ремиссии. Такой тип заболевания диагностируют, если приступы возникают регулярно, а межприступный период не длится более 14 дней (в некоторых руководствах – не более 1 месяца). В течение жизни у одного пациента возможны спонтанные переходы между приступообразной и хронической формами.
Диагностические критерии
Диагноз «Кластерная головная боль» может быть установлен врачом, если у пациента в анамнезе было не менее 5 типичных приступов.
Клинические критерии:
- остро возникающая односторонняя боль орбитальной, супраорбитальной или височной локализации, высокой или очень высокой интенсивности, продолжительностью (без лечения) 15-180 минут;
- наличие как минимум одного из сопутствующих односторонних вегетативных симптомов: покраснения конъюнктивы, слезотечения, отека век, ринореи, заложенности носа, гипергидроза и гиперемии половины лба или лица, миоза, птоза верхнего века — эти симптомы должны носить преходящий характер и исчезать после приступа, а их локализация должна соответствовать стороне боли (ипсилатерально);
- первичный характер болевых приступов: их появление не может быть объяснено наличием другого неврологического или соматического заболевания.
Приступы боли не должны сопровождаться другими неврологическими симптомами (парезами конечностей, нарушениями речи, изменениями координации движения и пр.).
Дифференциальная диагностика
При дифференциальной диагностике пучковой головной боли необходимо исключить другие виды тригеминальных вегетативных цефалгий (невралгию тройничного нерва, хроническую пароксизмальную гемикранию), мигрень, вторичные и симптоматические цефалгии.
Например, сходные приступы могут наблюдаться при сосудистых интракраниальных аневризмах и артериовенозных мальформациях, при менингиоме, назофарингеальной карциономе, аденоме гипофиза и других опухолях головного мозга, при субдуральных гематомах различного происхождения, инфаркте верхнешейного сегмента спинного мозга, при образовании кальцинатов в области III желудочка.
Обследование
Исключение вторичного происхождения головной боли – важнейшая диагностическая задача. Поэтому пациентам с признаками кластерной цефалгии при подозрении на симптоматический характер приступов врач может рекомендовать пройти дополнительное обследование. В то же время диагноз пучковой головной боли является клиническим и не требует инструментального и лабораторного подтверждения.
Основанием для дополнительного обследования служит атипичный характер болевых приступов:
- отсутствие четких периодов ремиссии, склонность к хроническому течению;
- наличие других неврологических симптомов во время приступа или после его завершения, кроме преходящего синдрома Горнера;
- отсутствие достаточного клинического ответа на применяемую терапию;
- появление приступов головной боли после черепно-мозговой травмы, на фоне сосудистой патологии;
- ранний или очень поздний дебют заболевания.
Обследование для исключения вторичного, симптоматического характера цефалгических приступов – это в первую очередь современные нейровизуализационные методики. Целесообразно проведение МРТ или КТ головного мозга, предпочтительно с дополнительным контрастированием (ангиопрограммой).
Принципы лечения
Клинические рекомендации при пучковой головной боли включают купирующую и профилактическую терапию. При этом большинство пациентов нацелено на подбор препаратов, позволяющих справиться с уже возникшим приступом, смягчить его симптомы и ускорить их исчезновение. Рекомендованные врачом профилактические мероприятия чаще всего с течением времени начинают соблюдаться нерегулярно, что снижает их результативность.
Госпитализация не требуется, обычно проводится лечение в домашних условиях. К средствам для купирования приступов относят ингаляции кислорода (с помощью лицевой маски, в положении сидя), прием препаратов триптана (Суматриптан, Золмитриптан), интраназальное применение 4% раствора лидокаина. При продолжительных, плохо купируемых и быстро рецидивирующих приступах могут быть назначены глюкокортикостероидные препараты от кластерной головной боли (коротким курсом).
После купирования приступа начинают подбор профилактической, поддерживающей терапии.
Осложнения
Несмотря на высочайшую интенсивность болевых ощущений и наличие вегетососудистого компонента, заболевание не представляет опасности для общего здоровья и жизни пациента. Оно не повышает риск сосудистых катастроф (ишемического или геморрагического инсульта, инфаркта) и не предрасполагает для развития в дальнейшем деменции (слабоумия).
Но кластерная головная боль значительно снижает качество жизни пациентов, особенно при хроническом и часто рецидивирующем течении. Приступы носят столь мучительный характер, что нередко приводят к формированию страха перед их повторением. Поэтому у многих пациентов развиваются невротические расстройства, тревожно-депрессивные состояния, что требует их направления к психиатру или психотерапевту для подбора соответствующего лечения.
Как предупредить повторение приступов
Следует понимать, что полностью избавиться от кластерной головной боли даже при тщательном соблюдении профилактической терапии вряд ли удастся. Назначаемые таблетки не способны радикально устранить имеющиеся в нервной системе патологические изменения.

Основная задача профилактики – уменьшение частоты и выраженности цефалгических приступов в периоды обострений. Хорошо подобранная лечебно-поддерживающая схема также позволит удлинить продолжительность бесприступных периодов (добиться медикаментозной ремиссии).
Немедикаментозная профилактика включает:
- Коррекция режима дня, с соблюдением цикла сон-бодрствование, избеганием работы в вечерне-ночное время.
- Отказ от резкой смены часовых поясов.
- Физиотерапевтические меры с вегетостабилизирующим эффектом: иглорефлексотерапия, бальнеотерапия, лазеротерапия и др.
- Психотерапевтическое лечение.
- Применение аутогенной тренировки и других релаксирующих методик.
Но таких мероприятий в большинстве случаев оказывается недостаточно, они дополняются медикаментозной терапией. Лекарственные средства подбираются индивидуально, под наблюдением врача.
К препарату первой линии для профилактики приступов кластерной головной боли относят Верапамил. При его недостаточной эффективности или плохой переносимости могут быть назначены Топирамат или лития карбонат (при условии динамического контроля уровня лития в сыворотке крови).
Первая линия медикаментозной профилактики включает препараты вальпроевой кислоты, Мелатонин, Баклофен, Габапентин. Они чаще всего назначаются в составе комплексной терапии, в т. ч. в комбинации с антидепрессантами. Иногда применяется также Метисергид (серотонинэргическое средство). Но это накладывает ограничения на лечение во время приступов, из-за несовместимости этого препарата с эрготамином и триптанами.
В настоящее время активно изучается эффективность и безопасность применения моноклональных антител к CGRP и его рецепторам. Но эти препараты еще находятся на этапе клинических исследований, хотя уже полученные данные показывают их достаточную результативность.
Нейрохирургические методики на территории РФ не применяются, хирургическая профилактика не входит в официальные клинические рекомендации. Но в некоторых центрах при резистентных к лечению формах заболевания используют субокципитальную блокаду большого затылочного нерва, стимуляцию гипоталамических структур и другие методики.
Читайте также: Головная боль в области лба
Источник



