Почему мы чувствуем головную боль
Мы чувствуем боль каждый день. Она контролирует наше поведение, формирует наши привычки и помогает нам выжить. Благодаря боли мы вовремя накладываем гипс, берем больничный, отдергиваем руку от горячего утюга, боимся стоматологов, убегаем от осы, сочувствуем персонажам фильма «Пила» и сторонимся банды хулиганов.
Рыбы — первые организмы на Земле, которые почувствовали боль. Живые существа эволюционировали, становились все сложнее, и их образ жизни тоже. И чтобы предостерегать их об опасности, появился простой механизм для выживания — боль.
Почему мы чувствуем боль?
Наше тело состоит из огромного количества клеток. Для того чтобы они могли взаимодействовать, существуют специальные белки в клеточной мембране — ионные каналы. С помощью них клетка обменивается ионами с другой клеткой и контактирует с внешней средой. Растворы внутри клеток богаты калием, но бедны натрием. Определенные концентрации этих ионов поддерживаются калий-натриевым насосом, который выкачивает избыточные ионы натрия из клетки и заменяет их на калий.
Работа калий-натриевых насосов настолько важна, что половина съеденной еды и около трети вдыхаемого кислорода идет на обеспечение их энергией.
Ионные каналы — это настоящие врата чувств, благодаря которым мы можем ощущать тепло и холод, аромат роз и вкус любимого блюда, а еще — испытывать боль.
Когда на мембрану клетки что-то воздействует, структура натриевого канала деформируется и он открывается. Вследствие изменения ионного состава возникают электрические импульсы, которые распространяются по нервным клеткам. Нейроны состоят из клеточного тела, дендритов и аксона — самого длинного отростка, по которому и движется импульс. На конце аксона находятся пузырьки с нейромедиатором — химическим веществом, участвующим в передаче этого импульса от нервной клетки к мышечной или к другой нервной клетке. Например, сигнал от нерва к мышце передает ацетилхолин, а между нейронами в мозге много других медиаторов, например глутамат и «гормон радости» серотонин.
Порезать палец во время приготовления салата — такое было почти с каждым. Но вы не продолжаете резать палец, а отдергиваете руку. Это происходит потому, что нервный импульс бежит по нейронам от чувствительных клеток, детекторов боли, до спинного мозга, где уже двигательный нерв передает команду мышцам: убери руку! Вот вы залепили палец пластырем, но по-прежнему чувствуете боль: ионные каналы и нейромедиаторы шлют сигналы в головной мозг. Болевой сигнал проходит через таламус, гипоталамус, ретикулярную формацию, участки среднего и продолговатого мозга.
И наконец, боль достигает пункта назначения — чувствительных участков мозговой коры, где мы осознаем ее в полной мере.
Жизнь без боли
Жизнь без боли — мечта многих людей: ни страданий, ни страха. Это вполне реально, и среди нас живут люди, которые не чувствуют боли. Например, в 1981 году в США родился Стивен Пит, и, когда у него прорезались зубы, он стал жевать свой язык. К счастью, его родители вовремя это заметили и отвели мальчика в больницу. Там им сказали, что у Стивена врожденная нечувствительность к боли. Вскоре родился брат Стива Кристофер, и у него обнаружили то же самое.
Мама всегда говорила мальчикам: инфекция — тихий убийца. Не зная боли, они не могли увидеть у себя симптомы заболеваний. Частые медицинские обследования были необходимы. Не представляя, что такое боль, парни могли драться до полусмерти или, получив открытый перелом, ковылять с торчащей костью, даже не заметив этого.
Один раз, работая с электропилой, Стив распорол себе руку от кисти до локтя, но зашил ее самостоятельно, поленившись идти к врачу.
«Мы часто пропускали школу, потому что оказывались на больничной койке с очередной травмой. Мы провели там не одно рождественское утро и день рождения», — говорит Стивен. Жизнь без боли — это не жизнь без страданий. У Стива тяжелый артрит и больное колено — это грозит ему ампутацией. Его младший брат Крис покончил с собой, узнав, что может оказаться в инвалидном кресле.
Оказывается, у братьев дефект гена SCN9A, который кодирует белок Nav1.7 — натриевый канал, участвующий в восприятии боли. Такие люди отличают холодное от горячего и чувствуют прикосновения, но вот болевой сигнал не проходит. Эта сенсационная новость была опубликована в журнале Nature в 2006 году. Ученые установили это в процессе исследования шестерых пакистанских детей. Среди них был фокусник, который развлекал толпу, прохаживаясь по раскаленным углям.
В 2013 году в Nature было опубликовано другое исследование, объектом которого стала маленькая девочка, незнакомая с чувством боли. Немецкие ученые Йенского университета обнаружили у нее мутацию гена SCN11A, который кодирует белок Nav1.9 — еще один натриевый канал, ответственный за боль. Гиперэкспрессия этого гена предотвращает накопление зарядов ионов, и электрический импульс не проходит по нейронам — боли мы не чувствуем.
Выходит, что свою «суперспособность» наши герои получили из-за сбоя работы натриевых каналов, которые участвуют в передаче болевого сигнала.
Что позволяет нам чувствовать боль меньше?
Когда нам больно, организм вырабатывает особые «внутренние наркотики» — эндорфины, которые связываются с опиоидными рецепторами в мозге, притупляя боль. Морфин, выделенный в 1806 году и завоевавший славу эффективного болеутоляющего вещества, действует подобно эндорфинам — присоединяется к опиоидным рецепторам и подавляет выделение нейромедиаторов и активность нейронов. При подкожном введении действие морфина начинается через 15–20 минут и может длиться до шести часов. Только не следует увлекаться таким «лечением», это может плохо кончиться, как в рассказе Булгакова «Морфий». После нескольких недель применения морфина организм перестает вырабатывать эндорфины в достаточном количестве, появляется зависимость. И когда действие наркотика заканчивается, множество тактильных сигналов, которые поступают в мозг, уже не защищенный антиболевой системой, причиняют страдания — возникает ломка.
Спиртные напитки тоже воздействует на эндорфиновую систему и повышают порог болевой чувствительности. Алкоголь в небольших дозах, как и эндорфины, вызывает эйфорию и позволяет нам быть менее восприимчивым к удару кулаком по лицу после свадебного застолья. Дело в том, что алкоголь стимулирует синтез эндорфинов и подавляет систему обратного захвата этих нейромедиаторов.
Однако после выведения алкоголя из организма пороги болевой чувствительности снижаются за счет угнетения синтеза эндорфинов и повышения активности их захвата, что не облегчает похмелье, типичное для следующего утра.
Кому больнее: мужчинам или женщинам?
Женщины и мужчины ощущают боль по-разному — об этом говорит исследование ученых из Университета Макгилла, которые обнаружили, что восприятие боли у самок и самцов мышей начинается с разных клеток. На сегодняшний момент проведено много исследований о природе женской и мужской боли, и большинство из них указывает на то, что женщины страдают от нее больше, чем мужчины.
В ходе масштабной работы 2012 года, когда ученые анализировали записи более чем об 11 тыс. пациентов больниц Калифорнии, ученые выяснили, что женщины переносят боль хуже и сталкиваются с ней чаще, чем мужчины. А пластические хирурги из США установили, что у женщин на коже лица в два раза больше нервных рецепторов на один квадратный сантиметр, чем у мужчин. Девушки уже с рождения такие чувствительные — согласно исследованию, опубликованному в журнале Pain, у новорожденных девочек мимические реакции на уколы в стопу были выражены сильнее, чем у мальчиков. Также известно, что женщины чаще жалуются на боль после операции и хуже чувствуют себя в кресле у стоматолога.
На помощь бедным женщинам приходят гормоны.
Например, один из половых женских гормонов, эстрадиол, уменьшает активность болевых рецепторов и помогает женщинам легче переносить высокие уровни боли.
Например, уровень эстрадиола резко возрастает перед родами и действует как своего рода обезболивающее. К сожалению, после менопаузы уровень этого гормона в организме становится меньше, и женщины переносят боль тяжелее. Кстати, у мужчин похожая ситуация с тестостероном. Уровень этого мужского полового гормона снижается с возрастом, и некоторые болевые симптомы становятся более выраженными.
Но боль — это не только передача нервных импульсов в головной мозг, это также психологическое восприятие болевых ощущений. К примеру, у участников одного интересного исследования в три раза повышался болевой порог после того, как им показывали, как другой участник спокойно переносил такое же болевое воздействие. Мальчиков с рождения учат быть мужественными: «мальчики не плачут», «ты должен терпеть», «плакать стыдно». И это вносит свой существенный вклад: мужчины стойко терпят боль, и мозг «думает», что им не так уж и больно.
Ознакомиться с другими материалами отдела науки можно на страницах нашей официальной группы «ВКонтакте».
Источник
По подсчетам ВОЗ, мигрень находится на 6-м месте среди причин нетрудоспособности. Специфическое лекарство от мигрени появится в США и Европе в течение года
Недавно в культурном центре ЗИЛ состоялась лекция Кирилла Скоробогатых, врача-невролога, кандидата медицинских наук, руководителя «Университетской клиники головной боли». Доктор рассказал о новых исследованиях старой проблемы человечества — головной боли.
«Голова болеть не может – она же кость»
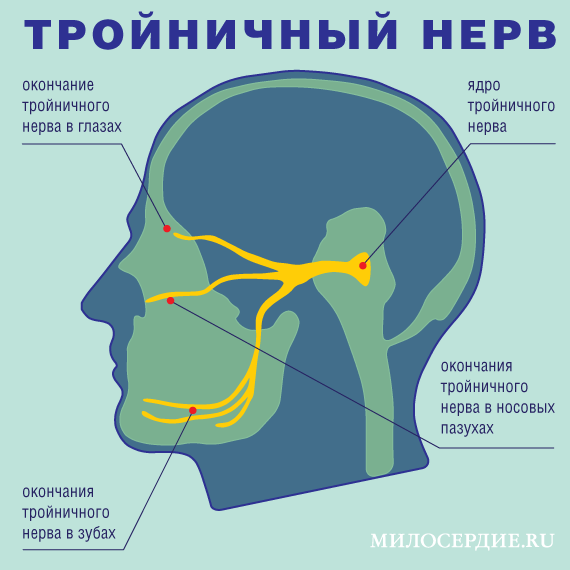
Головная боль возникает, как и любая другая: нечто раздражает рецептор, сигнал попадает в мозг, мы чувствуем боль. За боль в голове «отвечает» большой и разветвленный тройничный нерв, нервные окончания которого есть в пазухах носа (синусах), в глазах, в ушах, в зубах, в менингеальной оболочке (сером веществе на поверхности головного мозга). Именно от рецепторов в этих областях может поступить болевой сигнал – и тогда у нас «болит голова».
На самом же деле в мозге болевых рецепторов нет – именно поэтому иногда операции на глубинных слоях мозга делают без наркоза. Например, если важно при хирургическом вмешательстве не задеть центр речи, пациента, у которого произведена трепанация черепа, будят и начинают с ним разговаривать. При этом боли от манипуляции с мозгом человек с открытой черепной коробкой не чувствует.
Найти причину

Кирилл Скоробогатых, врач-невролог
Все головные боли делятся на первичные и вторичные.
Первичные – когда головная боль является самостоятельным заболеванием, которое и надо лечить.
Вторичные — следствия других заболеваний — травмы головы и шеи, гриппа, отита, синусита, приема разных веществ и лекарств, подъема на большую высоту. (При этом само по себе колебание давления в пределах 40 мм рт. ст. от смены погоды у здорового человека головной боли не вызывает).
Всего известно более двухсот разных головных болей, большинство из них — вторичные, но они, к счастью, редко встречаются. Из них вторичных лишь — 10%.
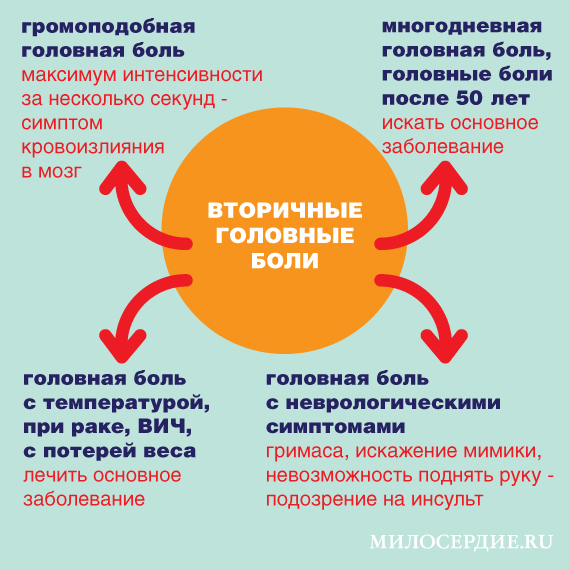
Самые опасные «вторичные головные боли»
«Громоподобная» головная боль – когда боль начинается и достигает максимальной интенсивности за время менее минуты. «Громоподобная» головная боль — признак кровоизлияния в мозг.
Головная боль на фоне постоянно повышенной температуру, рака, ВИЧ, снижения веса может означать обострение основного заболевания либо появление какого-то хронического заболевания, и тогда разбираться нужно именно с ним.
Если головная боль не прекращается много дней, прогрессирует без просветов, либо внезапно начинается после пятидесяти лет у человека, который раньше ею не страдал, — такая головная боль тоже вторична. В этом случае необходимо не «снимать боль», а искать ее причину.
Мифы о головной боли
Ни о чем не создано столько мифов, сколько о головной боли. Доктор Скоробогатых попытался их разоблачить:
«Забились сосуды» — это не объяснение причин регулярной головной боли. На самом деле нарушение кровоснабжения мозга — это инсульт, но головная боль при нем возникает редко.
«Растянулись сосуды». «Сосудистой» причиной головной боли действительно может быть аневризма сосудов – ослабление и растяжение стенки сосуда или кровоизлияние в мозг. Все это — скоропомощные ситуации, причиной долго длящейся головной боли они быть не могут.
«Повышение внутричерепного давления» — тоже не причина головной боли. Повышение внутричерепного давления может быть при опухоли или кровоизлиянии. Но при опухоли будет неврологическая симптоматика — онемение, судороги, боли, голова лежа болит больше, чем стоя.
Как очень редкий вариант — повышение внутричерепного давления встречается от избытка ликвора – спинномозговой жидкости. Бывает при большом весе, но тогда голова болит постоянно, в положении лежа больше, чем в положении стоя.
Остеохондроз — дегенеративное изменение межпозвоночных дисков. Не является причиной головной боли.
Очень редко, меньше 1% случаев, бывает цервикогенная головная боль (когда голова болит из-за болезни суставов шеи) — боль возникает при пальпации в области этих суставов шеи, либо повороте головы. При мигрени напряжение шеи — следствие, а не причина.
Вегетососудистой дистонии (ВСД), нейроциркуляторной дистонии (НЦД) и дисциркуляторной энцефалопатии (ДЭП) не существует в международной классификации болезней. Это сборные диагнозы, составленные из симптомов разных заболеваний, с которыми нужно разбираться специально и отдельно.
Современное понимание мигрени
По опросам, мигренью в России страдает 20% трудоспособного населения. По подсчетам ВОЗ, мигрень находится на шестом месте среди причин нетрудоспособности. Мигрень – «дорогая болезнь», потому что она с человеком всю жизнь.
Сегодня причины мигрени видят в чрезмерной активации рецепторов головного мозга, приводящей к перевозбуждению центра тройничного нерва.
Таким образом, мигрень – это болезнь собственно головного мозга, которая возникает в силу его физиологических особенностей. Мигрень может передаваться по наследству — по женской линии передается в 60% случаев.
Мигрень не связана с повышением или понижением давления. Повышение давления может быть следствием приступа мигрени, так как это стресс для организма.
Сегодня считается, что специфическим передатчиком боли при мигрени является белок CGRP, его концентрация в системе тройничного нерва растет при приступах мигрени.
Современные разработки специфических препаратов профилактики мигрени (а до сих пор мигрень лечат только симптоматически – снимая симптомы) связаны именно с тем, чтобы связать или блокировать CGRP.
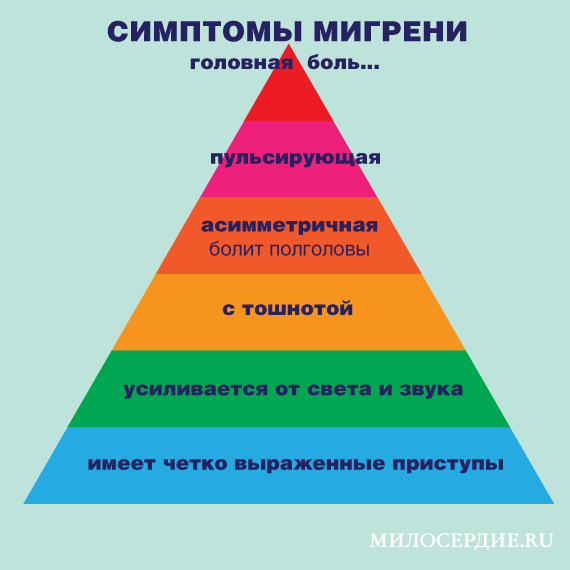
Боль при мигрени интенсивная, пульсирующая, ассиметричная (болит полголовы справа или слева), часто с тошнотой, усилением от света или звука, с наличием выраженных приступов.
9 исторических фактов о лечении мигрени
10 000 лет назад мигрень лечили трепанацией, чтобы из головы «вышли злые духи».
Древние египтяне приматывали к голове глиняного крокодила, в пасть которого клали зерно овса.
Древние греки лечили мигрень кровопусканием.
Гален в 200 году н.э. предложил для головных болей, похожих на описание мигрени, термин «гемикрания» (полголовы), которым и сегодня пользуются врачи.
Авиценна предлагал помещать пациента в тихое и темное место.
Томас Виллис в XVII веке предположил, что мигрень вызывается «расширением сосудов головы».
В 1918 году мигрень начали лечить эрготамином — веществом, содержащимся в спорынье. Препараты эрготамина применяются до сих пор — в виде таблеток и спреев, а не в виде отвара травы, точно определить количество действующего вещества в которой в домашних условиях невозможно.
В 1950- х годах Харольд Вольф предположил, что мигрень начинается от того, что под действием кровотока «растягиваются сосуды оболочки головного мозга».
Мигрень имеет несколько фаз:

— продрома — когда за несколько часов или суток человек ощущает необычное состояние и симптомы, по которым он может предсказать надвигающийся приступ (его внезапно тянет на сладкое, либо он зевает выспавшийся),
— «аура» — наступает примерно за час до приступа: вспышки в глазах, слуховые галлюцинации, навязчивые запахи. Онемение рук, лица, «синдром Алисы в стране чудес» (ощущение изменения размеров тела), полинопсия (при переводе взгляда в глазах остаются очертания предметов). Если «аура» длится более часа — это повод исключить другие неврологические диагнозы.
Аура мигрени отличается тем, что эта стадия динамична — точки «ползут» по полю зрения, онемения могут «продвигаться» по рукам — это отражает движение электрического сигнала в коре головного мозга. (При приступе эпилепсии или инсульта бывают похожие явления, но они статичны — поскольку повреждение локально);
— сам приступ. Частота мигренозных приступов у разных пациентов может различаться. Есть люди, регулярно страдающие от многодневных приступов. Бывают больные с очень редкими и слабовыраженными приступами мигрени — даже раз в полгода.
- постдрома — когда после прекращения головной боли человек чувствует себя разбитым, испытывая слабость, сонливость до двух суток.
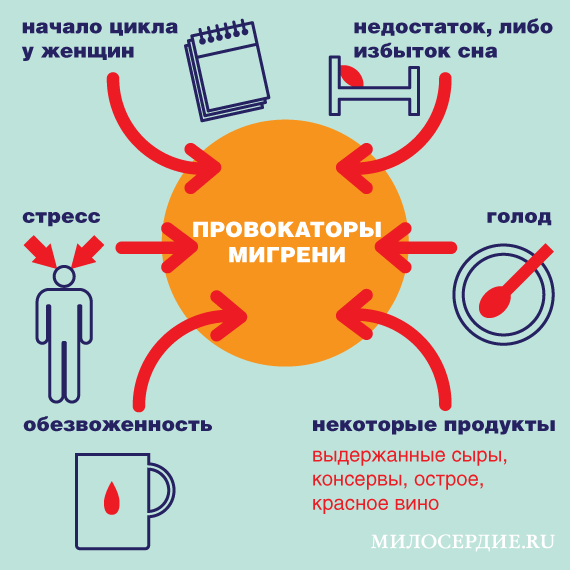
Провокаторы мигрени
— стресс,
— голод (пропущенный прием пищи),
— недостаток, либо избыток сна (изменение режима сна в выходные),
— начало цикла у женщин (плюс-минус два дня. Во втором-третьем триместре беременности в связи с высоким эстрогеном и прогестероном приступы нередко ослабевают или исчезают),
— обезвоженность
— некоторые продукты — выдержанные сыры, консервы, острое, красное вино – в рамках индивидуальной реакции. Шоколад раньше считали провокатором мигрени, сейчас его считают признаком начала приступа — пациента может тянуть на сладкое перед началом приступа.
Эффективность алкоголя при мигрени не изучалась. Считается, что он ослабляет симптомы, но действует не на саму головную боль, а как противотревожное средство, так как у пациентов с мигренью часто встречаются тревожно-депрессивные расстройства.
Вылечить нельзя, можно контролировать
К сожалению, большинство отечественных врачей лечить мигрень не умеют. Стоит вам пожаловаться врачу на мигренозную головную боль – и вас начнут бесконечно посылать на анализы, рекомендовать процедуры и массаж.
На самом деле, по современным протоколам оказания помощи при мигрени, МРТ, УЗИ сосудов головы и шеи, энцефалограмма и анализы для диагностики мигрени НЕ НУЖНЫ.
Диагноз ставится по опросу невролога, который исключает вторичные головные боли и опознает мигрень по характерному набору симптомов.
Мигрень сегодня считается неизлечимым заболеванием. Лечение симтоматическое. Но мигрень может спонтанно пройти сама.
При этом мигрень хорошо контролируется. Приступ можно предотвратить, вовремя его купировав — при первых тревожных признаках принять полную дозу обезболивающего, рекомендованную врачом. При позднем приеме полностью предотвратить приступ не удастся.
— противорвотные – препараты, снимающие тошноту, которые невролог назначит, если ваши мигренозные приступы сопровождаются таким симптомом;
— эрготамины (вытяжка спорыньи) или триптаны (стимуляторы серотаниновых рецепторов), обе группы препаратов подбираются и назначаются врачем; триптаны бывают в форме назального спрея, обладают легким сосудосуживающим действием, с осторожностью применяются после инфаркта или инсульта).
Новое лекарство от мигрени на подходе
К сожалению, часто при лечении мигрени ситуация усугубляется головной болью от лекарств. Прием ибупрофена или любого другого простого обезболивающего более 15 дней в месяц три месяца и более — вызывает головную боль. Триптаны нельзя пить дольше 10 дней в месяц.
Сейчас проходит испытания магнитный электрический стимулятор, цель которого по замыслу исследователей – уменьшить боль при приступах мигрени.
В течение 2018 года на Западе должен появится блокатор белка CGRP и, возможно, будет получено первое специфическое профилактическое лекарство от мигрени, блокирующее сам механизм передачи мигренозной боли.
После официального выпуска в США и Европе препарат должен быть одобрен Минздравом для применения в России. Сроки включения препарата в список разрешенных к официальному использованию в нашей стране пока неизвестны.
Между тем, большинство ныне назначаемых в России препаратов от мигрени (мексидол) имеют эффективность на уровне плацебо.
Профилактика мигрени
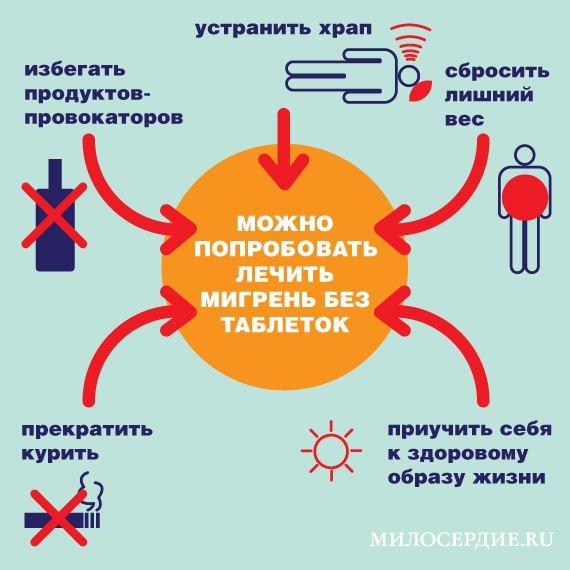
Назначают, когда мигрень чаще пяти дней в месяц или приступы очень тяжелые. Ежедневный в течение шести-двенадцати месяцев прием препаратов по индивидуальному подбору врача. В индивидуальный набор пациента по профилактике мигрени могут входить антидепрессанты, препараты, понижающие давление, два из имеющихся на сегодня противоэпилептических препаратов, ботокс. Такой набор – строго индивидуален и подбирается пациенту неврологом. Можно попробовать лечить мигрень без таблеток — устранить провокаторы, лишний вес, курение, храп, приучить себя к физической активности.
Кирилл Скоробогатых — врач-невролог, специалист по головной боли.
Опыт работы с пациентами, страдающими головной болью, болью в спине — более 12 лет. Прошел стажировку в Jefferson Headache Center в Филадельфии, США. Член Международного общества по изучению головной боли (IHS), Международной ассоциации по изучению боли (IASP), Российского общества по изучению головной боли.Участвует в качестве эксперта в международных и российских клинических исследованиях по проблеме головной боли.
Инфографика: Олег Сдвижков
Источник
