Проба дикса при головокружении
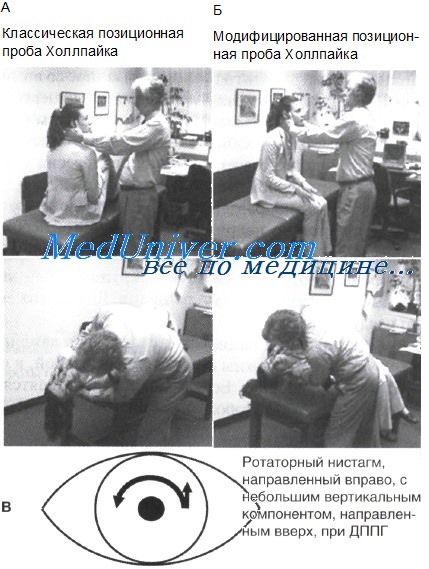
Исследование позиционных проб при головокружении. Проба ХоллпайкаИсследование позиционного головокружения и нистагма — важный этап в диагностике пациента с головокружением. ДППГ — одна из самых частых причин головокружения, причем существуют эффективные методы лечения этого заболевания. Диагноз можно поставить только с помощью позиционных тестов. Следовательно, позиционные пробы следует проводить всем пациентам с головокружением, даже при наличии анамнестических данных, типичных для других расстройств (болезни Меньера, мигрени, вестибулярного неврита), поскольку возможно развитие вторичного ДППГ при поражениях лабиринта другой этиологии. В таких случаях, даже если не существует эффективных методов лечения основного заболевания, всегда можно устранить головокружение, связанное со вторичным ДППГ. При поражениях ЦНС, таких как мозжечковая дегенерация или цереброваскулярная патология, в ряде случаев также выявляют позиционный нистагм (чаще всего вертикальный, направленный вниз). Обнаружение позиционного нистагма у пациента с поражениями ЦНС свидетельствует, что нарушения равновесия у них в какой-то степени обусловлены центральной вестибулярной дисфункцией. Все позиционные пробы направлены на вызывание у пациента головокружения и нистагма, то есть достаточно неприятны для него. Пациента необходимо предупредить, что проведение позиционных проб — единственный способ постановки диагноза хорошо поддающегося лечению заболевания — ДППГ Во время позиционного маневра, независимо от того, появляется головокружение или нет, исследователь должен внимательно наблюдать за глазами пациента. Для достижения этой цели предпринимают следующие меры. • Перед началом манипуляции пациента предупреждают, что даже при возникновении головокружения он должны смотреть прямо перед собой, в лицо исследователя (на нос или переносицу). Если глаза пациента не находятся в срединном положении или блуждают по сторонам, наблюдение за нистагмом будет проблематичным. В качестве оснований для отказа от проведения позиционной пробы врачи обычно ссылаются на неудобное расположение кушетки в кабинете (невозможность достичь свисающего положения головы в конце пробы) либо на отсутствие очков Френцеля. Все эти доводы несерьезны. Позиционную пробу можно провести на кушетке, стоящей в любом положении, а очки Френцеля вообще не нужны для выявления позиционного нистагма. На рисунке показана традиционная проба Холлпайка с классическим конечным положением головы (свешивающимся с кушетки) и альтернативная проба с положением головы на кушетке.
Последнюю пробу можно проводить, даже если кушетка стоит между стенами или шкафами. Окончательные положения головы при обеих пробах практически идентичны. Что касается очков Френцеля, уместно напомнить: в классических описаниях ДППГ Дикса (Dix) и Холлпайка (Hallpike) они вообще не использовались. При наиболее распространенном доброкачественном пароксизмальном позиционном головокружении (ДППГ), связанном с поражением заднего полукружного канала, в положении головы на левом боку (левое ухо книзу) раздражается левый задний полукружный канал, что вызывает появление головокружения и преимущественно ротаторного нистагма, направленного по часовой стрелке (с точки зрения исследователя). Это означает, что верхушка («северный полюс») глаза пациента смещается к его левому плечу. Иначе говоря, появляется левосторонний ротаторный нистагм вследствие раздражения левого заднего полукружного канала. Кроме того, часто отмечают небольшой вертикальный компонент нистагма, направленный вверх, который возникает синхронно с ротаторными движениями. Нистагм часто сопровождается выраженным головокружением и попыткой пациента закрыть глаза или перейти в сидячее положение; чтобы избежать этого, врач должен заранее проинструктировать пациента. Позиционный нистагм при доброкачественном пароксизмальном позиционном головокружении (ДППГ), связанном с поражением заднего полукружного канала, характеризуется наличием латентного периода, о котором уже упоминалось, адаптации и истощаемости. Адаптация подразумевает постепенное уменьшение и исчезновение нистагма (приблизительно через 1 мин или раньше). Истощаемость — ослабление и исчезновение нистагма и головокружения при повторных проведениях пробы. Следовательно, пациента можно предупредить, что при повторении позиционной пробы выраженность симптомов будет уменьшаться. Позиционную пробу необходимо провести с обеих сторон. При подтверждении диагноза ДППГ многие специалисты сразу начинают лечение с помощью репозиционных маневров Эпли или Семонта. Существуют формы ДППГ, связанные с поражением латерального или переднего полукружного канала, однако, если позиционные пробы вызывают нистагм, отличный от описанного выше, особенно вертикальный, направленный вверх или вниз, следует сначала исключить поражение ЦНС. — Читайте далее «Тест с очками Френцеля при головокружении. Значение очков Френцеля» Оглавление темы «Обследование пациентов с головокружением»:
|
Источник
Автор: Яблонский Михаил Андреевич
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) возникает в виде повторных эпизодов, чаще продолжительностью менее одной минуты. Приступы провоцируются изменением положения головы: поворотами, запрокидыванием, а также переменой положения тела, в том числе в положении лёжа, даже во сне. Между приступами могут сохраняться вегетативные нарушения (тошнота, редко рвота, колебания артериального давления, потоотделение) и нарушения равновесия, поэтому пациенты могут описывать постоянное головокружение.
С течением времени тяжесть приступов, как правило, уменьшается.
ДППГ является наиболее частым видом головокружений.
Приступы ДППГ, в большинстве случаев, связаны с отрывом, разрушением или увеличением в размерах отолитов.
Отолиты (отоконии) — это слоистые камешки, состоящие преимущественно из кристаллов карбоната кальция, как перламутр или жемчуг. Они погружены в желеобразный слой, окутывающий волоски чувствительных клеток на поверхности макулы (пятно) сферического и элептического мешочков вестибулярного анализатора. Отолиты, желеобразный слой и волоски чувствительных клеток образуют отолитовую мембрану.
Элиптический мешочек (маточка) соединяется с тремя полукружными канальцами (ПКК), расположенными в трёх перпендиуклярных плоскостях: латеральным, передним и задним. В их расширениях в месте соединения с маточкой, также есть чувствительная область — ампулярный гребешок, покрытый сходной с отолитовой мембраной структурой — купулой. В норме, купула разделяет ПКК и маточку. Отолитов она не содержит. Купула обеспечивает восприятие угловых ускорений головы, реагируя на изменения давления в ампуле, возникающие вследствие инерции эндолимфы (жидкости, заполняющей, ПКК и мешочки вестибулярного анализатора).
Оторвавшиеся отолиты или их фрагменты могут попадать в ампулы ПКК и раздражать области купулы. Такой, более частый, вариант ДППГ называется каналитиазом.
Благодаря балансу между образованием и рассасыванием слоёв, из которых состоят отолиты, обеспечивается их обновление, а также рассасывание оторвавшихся отолитов. При нарушении баланса, один из отолитов приобретает большие размеры (в 2-4 раза больше соседних клеток), большая масса приводит к большей смещаемости по сравнению с соседними фиксированными отолитами, что является источником раздражения вестибулярной системы. Такой вариант ДППГ называется купололитиазом, для него характерно более длительное течение (несколько месяцев), отсутствие эффекта от вестибулярных маневров.
Асимметричное поступление сигнала в головной мозг при одностороннем раздражении вестибулярного аппарата, нарушает иллюзию равновесия, созданную взаимодействием вестибулярной, зрительной и проприоцептивной системы (получающей сигналы с мышц и связок, оценивающей положение сегментов конечностей). Возникает ощущение головокружения.
Чувствительные клетки вестибулярного анализатора подают в головной мозг сигнал максимальной интенсивности в течение первой секунды раздражения, затем сила сигнала экспоненциально снижается, что лежит в основе кратковременности симптомов ДППГ.
Наиболее часто встречается поражение заднего ПКК (90%), реже латерального (8%), остальные случаи вызваны поражением переднего ПКК и сочетанным поражением нескольких канальцев. Классические случаи ДППГ вследствие поражения заднего ПКК являются идиопатическими в 35% случаев, предшествующие черепно-мозговые травмы (иногда незначительные) и хлыстовые травмы шеи отмечаются у 15% пациентов.
В остальных случаях ДППГ вызвано другими нарушениями: чаще всего болезнью Меньера (30%), вестибулярным нейронитом, оперативными вмешательствами на органе слуха, придаточных пазухах носа, герпетическим поражением ушного ганглия и нарушениями кровообращения структур внутреннего уха. В популяционных исследованиях выявлена прямая зависимость вероятности развития ДППГ с возрастом, женским полом, мигренью, гигантоклеточным артериитом, факторами риска сердечно-сосудистых осложнений — артериальной гипертонией и дислипидемией, а также с инсультами в анамнезе, что подтверждает значимость сосудистых причин в отдельных случаях.
Выделен синдром Lindsay-Hemenway — острое головокружение, с последующим развитием приступов ДППГ и уменьшением или полным исчезновением нистагма в калорической пробе вследствие нарушения кровообращения в системе передней вестибулярной артерии.
Диагноз ДППГ выставляется на основании оценки нистагма при проведении специальных маневров — приёмов, вызывающих угловые ускорения головы пациента.
Поражение заднего полукружного канальца — проба Дикса-Холлпайка
«Золотой стандарт» диагностики ДППГ, вызванного патологией заднего ПКК
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Наблюдают за движением глаз.
- Нистагм и головокружение возникают с задержкой на несколько секунд и продолжаются менее 1 минуты.
- Нистагм имеет типичную траекторию: вначале возникает тоническая фаза, во время которой глазное яблоко отводится кверху, от нижележащего уха, отмечается ротаторный компонент, затем возникают клонические движения глаз в сторону пола/нижележащего уха.
- После прекращения нистагма пациента возвращают в положение сидя и снова наблюдают за движением глаз, нистагм может появиться повторно, но иметь противоположное направление.
- При повторных проведениях пробы с поворотом головы в ту же сторону с каждым разом интенсивность и продолжительность нистагма уменьшаются.
- Процедуру повторяют с поворотом головы в противоположную сторону
Сторону поражения определяют по тому, на какой стороне возникают позиционный нистагм и головокружения.
Поражение переднего полукружного канальца
Поражение переднего ПКК также выявляется в пробе Дикса-Холлпайка, ротаторный нистагм при этом направлен от нижележащего уха. Остальные характеристики сходны.
Поражение латерального полукружного канальца
Поражение латерального ПКК выявляется в положении пациента лёжа при помощи поворота головы в плоскости канала справа налево и наоборот (roll test). Возникает горизонтальный нистагм, с клоническим компонентом, направленным вниз, преимущественно при повороте пораженным ухом вниз, если снизу расположено здоровое ухо, также возникает нистагм, клонический компонент которого направлен вниз, но менее выраженный.
У четверти пациентов каналолитиаз в латеральном ПКК сочетается с каналолиазом заднего ПКК. В противоположность нистагму, направленному вниз, клонический компонент вызванного нистагма направлен к вышележащему уху. Эта форма сочетается с нахождением отолитов в передней части латерального ПКК или фиксированным к купуле отолитом, в то время, как при свободно перемещающихся отолитах возникает нистагм, направленный в сторону нижележащего уха.
На результаты тестов могут оказывать влияние стеноз позвоночного канала шейного отдела, радикулопатия шейных сегментов спинного мозга, выраженный кифоз, ограничения движения в шейном отделе позвоночника: ревматоидный артрит, анкилозирующий спондилит, болезнь Педжета, позвоночно-спинномозговая травма, морбидное ожирение, синдром Дауна. В этом случае возможно использование поворотного кресла Барани.
При отрицательных результатах проб, предварительный диагноз ДППГ выставляется на основании жалоб на позиционное головокружение и подтверждается успешным выполнением вестибулярных маневров.
Если при осмотре выявляется нистагм, отличающийся от описанного выше, а также — другие неврологические симптомы, требуется исключение других поражений нервной системы.
Ряд видов головокружений и нистагма появляются только при изменении положения головы в пространстве — являются позиционными.
Нистагм и головокружение вращательного характера могут вызывать как центральное (например, связанное с поражением ствола головного мозга или мозжечка), так и периферическое (каналолитиаз, вестибулярный нейронит, поражение ушного ганглия, перилимфатическая фистула) поражения вестибулярного анализатора, а также сочетанное поражение центральных и периферических структур — менингит, интоксикация.
Головокружение может быть вызвано нарушениями кровообращения: тромбозом вестибулярных артерий, мигренью, ортостатической гипотензией, пароксизмальными нарушениями сердечного ритма.
Актуальность дифференциальной диагностики этих причин связана с тем, что центральные формы требуют специального вмешательства.
Наиболее часто назначаемым исследованием является МРТ головного мозга. В ряде случаев для диагностики может потребоваться выполнение ортостатической пробы, мониторинга артериального давления и ЭКГ, дуплексного сканирования брахиоцефальных артерий/транскраниальной допплерографии, рентгенографии шейного отдела позвоночника, а также офтальмологического обследования.
Позиционные манёвры используются и для лечения пациента. Лечение проводится с участием врача и учитывает расположение отолита по данным диагностического маневра.
Манёвр Эпли
Наиболее изученным является манёвр Эпли. Он применяется при патологии заднего и латерального ПКК:
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Через 20 секунд, голова поворачивается в здоровую сторону на 90 ˚
- Через 20 секунд, голова поворачивается в том же направлении на 90 ˚ вместе с телом пациента, таким образом, чтобы лицо было обращено вниз.
- Через 20 секунд пациент возвращается в положение сидя.
- Для лечения поражения заднего ПКК также используется маневр Симона:
- В положении сидя поворачивают голову на 45 ˚ в сторону «здорового» уха, например правого
- Пациента быстро укладывают на левый бок (голова лицом вверх), возникает приступ головокружения с ротаторным нистагмом влево, сохраняют положение в течение 3-х минут. За это время отолиты опускаются в самую нижнюю часть ПКК.
- Быстро поворачивают пациента на правый бок (голова лицом вниз). Сохраняют положение также в течение 3-х минут.
- Пациента медленно возвращают в исходное положение.
Получены доказательные данные в пользу эффективности манёвров.
Фиксированный отолит рассасывается в течение нескольких недель. Столько же времени требуется для исчезновения приступов головокружения при естественном течении заболевания. По данным исследования Casani A.Р. с соавт. (2011) средняя продолжительность головокружения при поражении заднего ПКК составила 39 дней, при поражении латерального ПКК — 16 дней.
Манипуляции часто сопровождаются резким временным усилением симптомов заболевания: головокружения, тошноты, вегетативных симптомов.
После проведения маневра требуется наблюдение пациента через 3 суток и 1 месяц, что позволит повторить манёвр в случае его неэффективности или своевременно начать поиск других причин головокружения при появлении новых симптомов.
Рецидивы возникают относительно редко (3,8 — 29% случаев).
Гимнастика Брандта-Дароффа
В случае неэффективности манёвров, выполненных врачом, пациентам с поражением заднего ПКК рекомендуется гимнастика Брандта-Дароффа для самостоятельного выполнения:
- Утром, после сна, сесть на кровать, выпрямив спину (Позиция 1)
- Затем необходимо лечь на левый (правый) [на сторону поражения заднего полукружного канальца, определённую врачом во время проведения манёвра Эпли] бок с повернутой кверху головой на 45° (для сохранения правильного угла удобно представить стоящего рядом с Вами человека на расстоянии 1,5 метров и удержать взгляд на его лице) (Позиция 2)
- Задержаться в таком положении на 30 секунд или пока головокружение не исчезнет
- Вернуться в исходное положение сидя на кровати
- Затем необходимо лечь на другой бок с повернутой кверху головой на 45° (Позиция 2)
- Задержаться в таком положении на 30 секунд
- Вернуться в исходное положение сидя на кровати (Позиция 1)
Гимнастика Брандта-Дароффа
Повторить описанное упражнение 5 раз.
В случае, если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
При поражении латерального ПКК рекомендуются:
- Метод пролонгированного положения Vannucchi – лежание на боку поражённым ухом вверх в течение 12 часов,
Метод барбекю
- Метод «барбекю» — поворот пациента на 360 ˚ — пациента в положении лёжа последовательно поворачивают в направлении к здоровому уху на 90 ˚ до тех пор, пока он не примет исходное положение.
- Метод Lampert и Tiel-Wilck, при котором голова пациента поворачивается на 270 ˚ от больного уха к здоровому.
В специальных исследованиях показана достаточная эффективность упражнений, выполняемых пациентами. Не выявлено различий в эффективности манёвром в специализированных клиниках и в учреждениях, оказывающих первичную помощь.
Медикаментозное лечение
Препаратов, оказывающих прямое воздействие на канало-/купололитиаз не существует.
Медикаментозное лечение целесообразно только при частых приступах или во время проведения маневров.
Используются препараты, снижающие возбудимость вестибулярной системы, как избирательно, так и за счёт общего седативного действия. К первым относятся препараты с вестибулолитическим действием — блокаторы Н1 и Н3 гистаминовых рецепторов, циннаризин, атаракс, антигистаминные препараты первых генераций — димедрол, пипольфен.
Получены доказательные данные в пользу снижения интенсивности головокружения при выполнения манёвра Эпли одновременно с приёмом бетагистина 24мг х 2 раза в день в течение недели.
Седативные препараты, чаще бензодиазепиновые транквилизаторы (диазепам), используются в условиях стационара для симптоматического лечения тяжёлых повторных приступов.
Хирургическое лечение
При отсутствии эффекта от консервативного лечения, пациентам выполняется хирургическое лечение: селективное пересечение заднего ампулярного нерва, частичная лабиринтэктомия с пломбировкой заинтересованного ПКК, селективная лазеродеструкция рецепторов.
Источник


