Реабилитационный маневр при доброкачественном позиционном головокружении
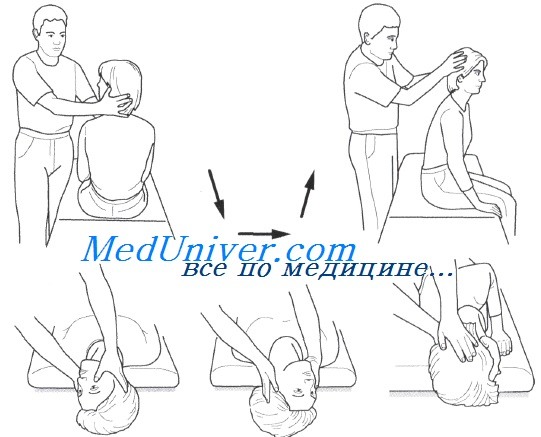
Лечение доброкачественного пароксизмального позиционного головокружения (ДППГ) заднего полукружного каналаВ первую очередь необходимо информировать пациента о механизме возникновения доброкачественного пароксизмального позиционного головокружения (ДППГ) и благоприятном прогнозе. Это уменьшит ненужные страхи и подготовит пациента к лечению. Существуют два консервативных подхода к лечению, которые направлены на перемещение подвижных отолитов из заднего полукружного канала назад в эллиптический мешочек,— маневры Эпли (Epley) и Семонта (Semont). Оба метода весьма эффективны для временного прекращения приступов доброкачественного пароксизмального позиционного головокружения (ДППГ) заднего канала, но не влияют на частоту рецидивов в последующем (у большинства пациентов рецидив заболевания возникает через несколько месяцев или чаще через несколько лет). • Эпли предложил процедуру репозиции отолитов, во время которой задний полукружный канал вращается кзади в плоскости его ориентации. Маневр состоит из серии последовательных изменений положения головы, во время каждой из которых она смещается приблизительно на 90°. Для наблюдения за нистагмом пациент должен держать глаза открытыми.
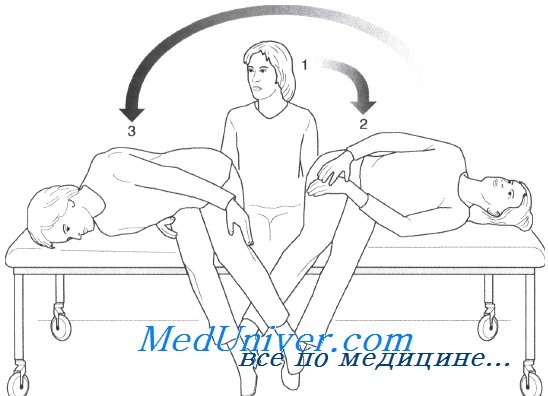
Позиционный нистагм появляется во второй и третьей позициях и направлен в сторону перемещения головы, что свидетельствует о последовательном перемещении частиц по направлению к эллиптическому мешочку и эффективности процедуры. Частая причина неэффективности процедуры — недостаточно быстрое перемещение головы при переходе от одной позиции со свисающей головой к другой, что позволяет частицам смещаться кзади по направлению к купулярному концу полукружного канала. Ранее рекомендовали вибрационное воздействие на сосцевидный отросток во время маневра, а также сохранять вертикальное положение в течение 48 ч после успешной процедуры, однако в настоящее время выяснилось, что эти дополнения не улучшает исхода. • Маневр Семонта заключается в быстром перемещении головы на 180° в плоскости заднего полукружного канала. Врач стоит перед сидящим на кушетке пациентом, голова которого должна быть повернута на 45° в противоположную пораженному лабиринту сторону. Затем пациента быстро переводят в положение на боку в сторону пораженного лабиринта. В этом положении обычно появляется головокружение с ротаторным нистагмом, направленным к пораженному (нижнему) уху.
(2) Укладывают пациента на пораженную сторону, продолжая удерживать голову повернутой на 45°; выжидают 1 мин. После удержания пациента в этом положении в течение 1 мин его быстро перемещают на другой бок, все так же удерживая голову повернутой на 45° в противоположную поражению сторону. Маневр эффективен, если при этом вновь появляются головокружение и нистагм в сторону пораженного (теперь верхнего) уха. Неэффективность лечения может быть обусловлена недостаточным поворотом головы в сторону и слишком медленным перемещением пациента с одного бока на другой. При правильном выполнении маневры Эпли и Семонта очень эффективны. После первой же процедуры полное излечение достигается в 50—70%. Если позиционное головокружение и нистагм все еще сохраняются, маневры следует немедленно повторить, что увеличивает эффективность лечения до 80—90%. Эффективность позиционных маневров подтверждена в контролируемых исследованиях. При неэффективности маневра Эпли можно выполнить маневр Семонта и наоборот.
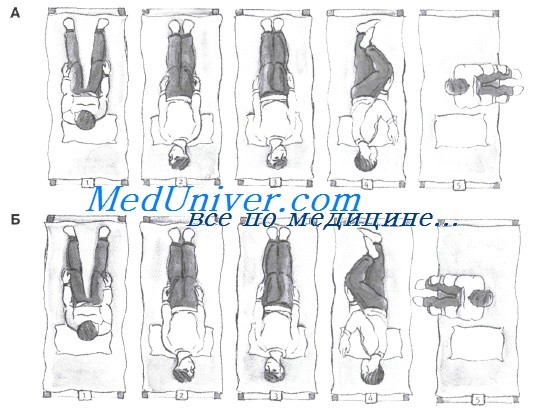
Б. (1) Исходное положение: сидя в кровати с головой, повернутой на 45° вправо. Поместите подушку таким образом, чтобы в положении лежа на спине она оказалась у вас под плечами. (2) Откиньтесь быстро назад так, чтобы плечи оказались на подушке, шея была разогнута, а голова свисала (опиралась) на кровать. В этом положении пораженное (правое) ухо находится внизу. Подождите около 30 с. (3) Поверните голову на 90° влево, не поднимая ее, и подождите еще 30 с. (4) Повернитесь на левый бок (то есть на 90°), поворачивая одновременно и голову, подождите еще 30 с. (5) Сядьте на левый край кровати. Этот маневр следует выполнять 3 раза в день. Повторяйте процедуру ежедневно до исчезновения позиционного головокружения на 24 ч Если во время диагностической позиционной пробы у пациента возникает тошнота, перед проведением лечебного маневра ему следует назначить вестибулолитический препарат. Иногда при удалении отолитов из пораженного заднего полукружного канала они случайно попадают в другой канал, что приводит к появлению соответствующего варианта ДППГ. Поэтому нужно быть готовым к проведению маневра по элиминации отолитов из соответствующего полукружного канала. При недостаточной эффективности маневров Эпли и Семонта либо при частых рецидивах можно использовать модифицированную процедуру Эпли для самолечения в домашних условиях. При адекватном выполнении у большинства пациентов симптомы исчезают в течение нескольких дней. Этот маневр можно использовать с диагностическими целями у пациентов с подозрением на ДППГ, но отрицательными результатами пробы Холлпайка. Пациенты могут идентифицировать пораженный лабиринт во время выполнения первого этапа процедуры, который фактически аналогичен позиционной пробе Холлпайка. Возникновение головокружения при переходе из положения сидя в положение лежа на правом боку свидетельствует о поражении правого лабиринта. При частых рецидивах пациентам рекомендуют избегать положений, при которых голова опускается ниже горизонтальной плоскости, так как это может способствовать повторному попаданию отоконий в задний полукружный канал. Хирургическое вмешательство на заднем полукружном канале показано только при стойком ДППГ и неэффективности повторных позиционных маневров (что наблюдают крайне редко). Эффективно как тампонирование заднего полукружного канала (трансмастоидальный доступ), так и рассечение заднего ампулярного нерва (доступ через среднее ухо), позволяющее полностью избавить пациента от ДППГ заднего канала. — Читайте далее «Доброкачественное пароксизмальное позиционное головокружение (ДППГ) горизонтального полукружного канала, связанное с каналолитиазом» Оглавление темы «Позиционное головокружение»:
|
Источник
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — достаточно распространенная патология. Одним из способов эффективной терапии для уменьшения симптомов заболевания является маневр Эпли.
Симптомы

ДППГ чаще развивается у женщин. Наиболее вероятной причиной возникновения заболевания считается отложение солей кальция (отолитов) в канале внутреннего уха. Движения головы (наклоны, повороты, запрокидывания) провоцируют кратковременные приступы головокружения. Между эпизодами больной может испытывать тошноту, колебания артериального давления, потерю равновесия, нарушение терморегуляции. Регулярные интенсивные приступы могут доставлять настолько большое неудобство, что вопрос, что делать при головокружении, стоит у пациента на первом месте. При своевременно начатом лечении ДППГ не наносит стойкого вреда здоровью, доброкачественность заболевания предполагает уменьшение тяжести эпизодов.
Диагностика

Диагноз «ДППГ» может поставить врач на основании сбора анамнеза обратившегося пациента. Дополнительными неврологическими методами диагностики являются проба Дикса-Холлпайка и вращательный тест.
Лечение
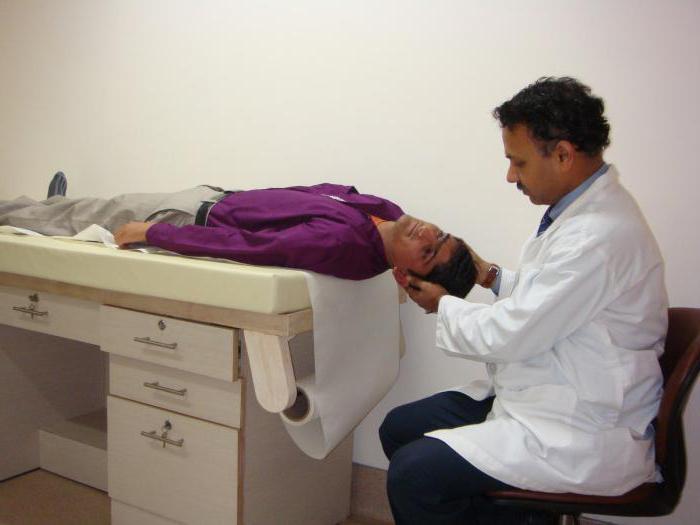
Выбор лечения при этом заболевании зависит от вида поврежденного канала. В современной медицине для устранения симптоматики используются вестибулярная гимнастика и изменение положения отолитов. Облегчить состояние при ДППГ помогут специальные терапевтические методики. Рекомендованная врачом ЛФК при доброкачественном пароксизмальном позиционном головокружении уменьшает тяжесть приступов. Лечение должно учитывать расположение отолитового кристалла в полукружных канальцах внутреннего уха. Позиционный маневр Эпли является наиболее изученным методом и контролирует приступы при задней и латеральной патологии. Суть лечения заключается в изменении положения отолитов. Зафиксированный кристалл растворяется, тем самым способствуя исчезновению симптомов.
Техника выполнения маневра
Еще в 1992 году был предложен маневр Эпли. При его применении кристаллы карбоната кальция под воздействием силы тяжести удаляются из полукружных канальцев. Процедура часто сопровождается усилением вегетативных симптомов, что объясняется вынужденным перемещением фрагментов отолитов. Важно соблюдать точную технику выполнения упражнения Эпли.
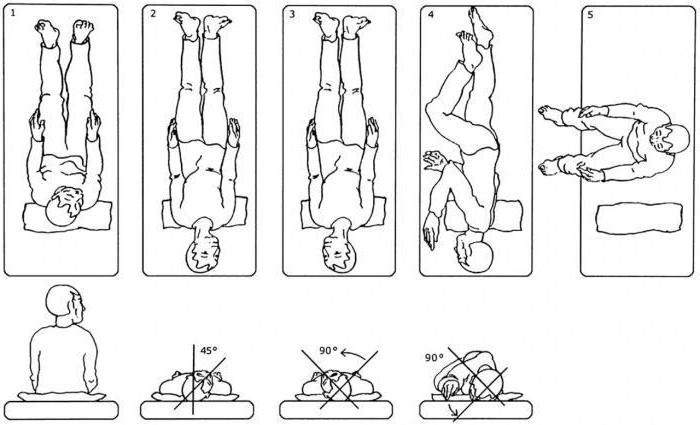
- Больной садится на кушетку прямо, повернув голову в сторону больного уха на 45˚.
- Далее при сохраненном повороте головы больного аккуратно укладывают так, чтобы голова была слегка запрокинута. В таком положении он остается на определенный промежуток времени – 20-60 секунд.
- Затем голову поворачивают на 90˚ на здоровую сторону.
- По истечении промежутка времени тело больного и голову в зафиксированном положении поворачивают в ту же сторону еще на 90˚. Его лицо направлено вниз. В такой позиции он остается на протяжении определенных секунд.
- Больной медленно присаживается в исходное положение.
В процессе выполнения позиционного маневра должно возникнуть головокружение. Предложенные упражнения для достижения полного эффекта должны выполняться в течение процедуры многократно. Число повторений регулируется личными ощущениями: как только прекратится головокружение, сеанс завершается. После того как процедура окончена, следует отдохнуть минут 10. Важно не делать резкие движения головой, чтобы содержимое внутреннего уха не сместилось. Регулярное выполнение ЛФК постепенно поможет растворить соли кальция. Уменьшить проявление симптомов при этом заболевании вполне возможно без применения лекарственных препаратов.
Маневр Эпли также называют процедурой, вправляющей канал. Правильность выполнения на первых порах должна контролироваться врачом. Он должен оценить, сможет ли пациент делать лечебную гимнастику самостоятельно. Риск для здоровья, по мнению специалистов, при неверной технике минимален, но вероятно снижение ожидаемой эффективности для лечения ДППГ.
Если вы не знаете, что делать при головокружении, которое возникает у вас регулярно, следует обратиться к врачу. Если диагноз «доброкачественное пароксизмальное позиционное головокружение» окажется подтвержденным, необходимо придерживаться назначенного лечения. Это заболевание достаточно распространенное и хорошо поддающееся терапии.
Источник
Автор: Яблонский Михаил Андреевич
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) возникает в виде повторных эпизодов, чаще продолжительностью менее одной минуты. Приступы провоцируются изменением положения головы: поворотами, запрокидыванием, а также переменой положения тела, в том числе в положении лёжа, даже во сне. Между приступами могут сохраняться вегетативные нарушения (тошнота, редко рвота, колебания артериального давления, потоотделение) и нарушения равновесия, поэтому пациенты могут описывать постоянное головокружение.
С течением времени тяжесть приступов, как правило, уменьшается.
ДППГ является наиболее частым видом головокружений.
Приступы ДППГ, в большинстве случаев, связаны с отрывом, разрушением или увеличением в размерах отолитов.
Отолиты (отоконии) — это слоистые камешки, состоящие преимущественно из кристаллов карбоната кальция, как перламутр или жемчуг. Они погружены в желеобразный слой, окутывающий волоски чувствительных клеток на поверхности макулы (пятно) сферического и элептического мешочков вестибулярного анализатора. Отолиты, желеобразный слой и волоски чувствительных клеток образуют отолитовую мембрану.
Элиптический мешочек (маточка) соединяется с тремя полукружными канальцами (ПКК), расположенными в трёх перпендиуклярных плоскостях: латеральным, передним и задним. В их расширениях в месте соединения с маточкой, также есть чувствительная область — ампулярный гребешок, покрытый сходной с отолитовой мембраной структурой — купулой. В норме, купула разделяет ПКК и маточку. Отолитов она не содержит. Купула обеспечивает восприятие угловых ускорений головы, реагируя на изменения давления в ампуле, возникающие вследствие инерции эндолимфы (жидкости, заполняющей, ПКК и мешочки вестибулярного анализатора).
Оторвавшиеся отолиты или их фрагменты могут попадать в ампулы ПКК и раздражать области купулы. Такой, более частый, вариант ДППГ называется каналитиазом.
Благодаря балансу между образованием и рассасыванием слоёв, из которых состоят отолиты, обеспечивается их обновление, а также рассасывание оторвавшихся отолитов. При нарушении баланса, один из отолитов приобретает большие размеры (в 2-4 раза больше соседних клеток), большая масса приводит к большей смещаемости по сравнению с соседними фиксированными отолитами, что является источником раздражения вестибулярной системы. Такой вариант ДППГ называется купололитиазом, для него характерно более длительное течение (несколько месяцев), отсутствие эффекта от вестибулярных маневров.
Асимметричное поступление сигнала в головной мозг при одностороннем раздражении вестибулярного аппарата, нарушает иллюзию равновесия, созданную взаимодействием вестибулярной, зрительной и проприоцептивной системы (получающей сигналы с мышц и связок, оценивающей положение сегментов конечностей). Возникает ощущение головокружения.
Чувствительные клетки вестибулярного анализатора подают в головной мозг сигнал максимальной интенсивности в течение первой секунды раздражения, затем сила сигнала экспоненциально снижается, что лежит в основе кратковременности симптомов ДППГ.
Наиболее часто встречается поражение заднего ПКК (90%), реже латерального (8%), остальные случаи вызваны поражением переднего ПКК и сочетанным поражением нескольких канальцев. Классические случаи ДППГ вследствие поражения заднего ПКК являются идиопатическими в 35% случаев, предшествующие черепно-мозговые травмы (иногда незначительные) и хлыстовые травмы шеи отмечаются у 15% пациентов.
В остальных случаях ДППГ вызвано другими нарушениями: чаще всего болезнью Меньера (30%), вестибулярным нейронитом, оперативными вмешательствами на органе слуха, придаточных пазухах носа, герпетическим поражением ушного ганглия и нарушениями кровообращения структур внутреннего уха. В популяционных исследованиях выявлена прямая зависимость вероятности развития ДППГ с возрастом, женским полом, мигренью, гигантоклеточным артериитом, факторами риска сердечно-сосудистых осложнений — артериальной гипертонией и дислипидемией, а также с инсультами в анамнезе, что подтверждает значимость сосудистых причин в отдельных случаях.
Выделен синдром Lindsay-Hemenway — острое головокружение, с последующим развитием приступов ДППГ и уменьшением или полным исчезновением нистагма в калорической пробе вследствие нарушения кровообращения в системе передней вестибулярной артерии.
Диагноз ДППГ выставляется на основании оценки нистагма при проведении специальных маневров — приёмов, вызывающих угловые ускорения головы пациента.
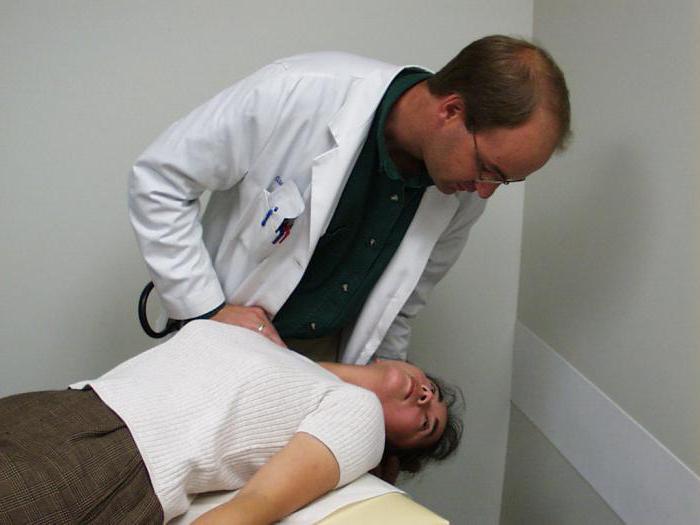
Поражение заднего полукружного канальца — проба Дикса-Холлпайка
«Золотой стандарт» диагностики ДППГ, вызванного патологией заднего ПКК
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Наблюдают за движением глаз.
- Нистагм и головокружение возникают с задержкой на несколько секунд и продолжаются менее 1 минуты.
- Нистагм имеет типичную траекторию: вначале возникает тоническая фаза, во время которой глазное яблоко отводится кверху, от нижележащего уха, отмечается ротаторный компонент, затем возникают клонические движения глаз в сторону пола/нижележащего уха.
- После прекращения нистагма пациента возвращают в положение сидя и снова наблюдают за движением глаз, нистагм может появиться повторно, но иметь противоположное направление.
- При повторных проведениях пробы с поворотом головы в ту же сторону с каждым разом интенсивность и продолжительность нистагма уменьшаются.
- Процедуру повторяют с поворотом головы в противоположную сторону
Сторону поражения определяют по тому, на какой стороне возникают позиционный нистагм и головокружения.
Поражение переднего полукружного канальца
Поражение переднего ПКК также выявляется в пробе Дикса-Холлпайка, ротаторный нистагм при этом направлен от нижележащего уха. Остальные характеристики сходны.
Поражение латерального полукружного канальца
Поражение латерального ПКК выявляется в положении пациента лёжа при помощи поворота головы в плоскости канала справа налево и наоборот (roll test). Возникает горизонтальный нистагм, с клоническим компонентом, направленным вниз, преимущественно при повороте пораженным ухом вниз, если снизу расположено здоровое ухо, также возникает нистагм, клонический компонент которого направлен вниз, но менее выраженный.
У четверти пациентов каналолитиаз в латеральном ПКК сочетается с каналолиазом заднего ПКК. В противоположность нистагму, направленному вниз, клонический компонент вызванного нистагма направлен к вышележащему уху. Эта форма сочетается с нахождением отолитов в передней части латерального ПКК или фиксированным к купуле отолитом, в то время, как при свободно перемещающихся отолитах возникает нистагм, направленный в сторону нижележащего уха.
На результаты тестов могут оказывать влияние стеноз позвоночного канала шейного отдела, радикулопатия шейных сегментов спинного мозга, выраженный кифоз, ограничения движения в шейном отделе позвоночника: ревматоидный артрит, анкилозирующий спондилит, болезнь Педжета, позвоночно-спинномозговая травма, морбидное ожирение, синдром Дауна. В этом случае возможно использование поворотного кресла Барани.
При отрицательных результатах проб, предварительный диагноз ДППГ выставляется на основании жалоб на позиционное головокружение и подтверждается успешным выполнением вестибулярных маневров.
Если при осмотре выявляется нистагм, отличающийся от описанного выше, а также — другие неврологические симптомы, требуется исключение других поражений нервной системы.
Ряд видов головокружений и нистагма появляются только при изменении положения головы в пространстве — являются позиционными.
Нистагм и головокружение вращательного характера могут вызывать как центральное (например, связанное с поражением ствола головного мозга или мозжечка), так и периферическое (каналолитиаз, вестибулярный нейронит, поражение ушного ганглия, перилимфатическая фистула) поражения вестибулярного анализатора, а также сочетанное поражение центральных и периферических структур — менингит, интоксикация.
Головокружение может быть вызвано нарушениями кровообращения: тромбозом вестибулярных артерий, мигренью, ортостатической гипотензией, пароксизмальными нарушениями сердечного ритма.
Актуальность дифференциальной диагностики этих причин связана с тем, что центральные формы требуют специального вмешательства.
Наиболее часто назначаемым исследованием является МРТ головного мозга. В ряде случаев для диагностики может потребоваться выполнение ортостатической пробы, мониторинга артериального давления и ЭКГ, дуплексного сканирования брахиоцефальных артерий/транскраниальной допплерографии, рентгенографии шейного отдела позвоночника, а также офтальмологического обследования.
Позиционные манёвры используются и для лечения пациента. Лечение проводится с участием врача и учитывает расположение отолита по данным диагностического маневра.
Манёвр Эпли
Наиболее изученным является манёвр Эпли. Он применяется при патологии заднего и латерального ПКК:
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Через 20 секунд, голова поворачивается в здоровую сторону на 90 ˚
- Через 20 секунд, голова поворачивается в том же направлении на 90 ˚ вместе с телом пациента, таким образом, чтобы лицо было обращено вниз.
- Через 20 секунд пациент возвращается в положение сидя.
- Для лечения поражения заднего ПКК также используется маневр Симона:
- В положении сидя поворачивают голову на 45 ˚ в сторону «здорового» уха, например правого
- Пациента быстро укладывают на левый бок (голова лицом вверх), возникает приступ головокружения с ротаторным нистагмом влево, сохраняют положение в течение 3-х минут. За это время отолиты опускаются в самую нижнюю часть ПКК.
- Быстро поворачивают пациента на правый бок (голова лицом вниз). Сохраняют положение также в течение 3-х минут.
- Пациента медленно возвращают в исходное положение.
Получены доказательные данные в пользу эффективности манёвров.
Фиксированный отолит рассасывается в течение нескольких недель. Столько же времени требуется для исчезновения приступов головокружения при естественном течении заболевания. По данным исследования Casani A.Р. с соавт. (2011) средняя продолжительность головокружения при поражении заднего ПКК составила 39 дней, при поражении латерального ПКК — 16 дней.
Манипуляции часто сопровождаются резким временным усилением симптомов заболевания: головокружения, тошноты, вегетативных симптомов.
После проведения маневра требуется наблюдение пациента через 3 суток и 1 месяц, что позволит повторить манёвр в случае его неэффективности или своевременно начать поиск других причин головокружения при появлении новых симптомов.
Рецидивы возникают относительно редко (3,8 — 29% случаев).
Гимнастика Брандта-Дароффа
В случае неэффективности манёвров, выполненных врачом, пациентам с поражением заднего ПКК рекомендуется гимнастика Брандта-Дароффа для самостоятельного выполнения:
- Утром, после сна, сесть на кровать, выпрямив спину (Позиция 1)
- Затем необходимо лечь на левый (правый) [на сторону поражения заднего полукружного канальца, определённую врачом во время проведения манёвра Эпли] бок с повернутой кверху головой на 45° (для сохранения правильного угла удобно представить стоящего рядом с Вами человека на расстоянии 1,5 метров и удержать взгляд на его лице) (Позиция 2)
- Задержаться в таком положении на 30 секунд или пока головокружение не исчезнет
- Вернуться в исходное положение сидя на кровати
- Затем необходимо лечь на другой бок с повернутой кверху головой на 45° (Позиция 2)
- Задержаться в таком положении на 30 секунд
- Вернуться в исходное положение сидя на кровати (Позиция 1)
Гимнастика Брандта-Дароффа
Повторить описанное упражнение 5 раз.
В случае, если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
При поражении латерального ПКК рекомендуются:
- Метод пролонгированного положения Vannucchi – лежание на боку поражённым ухом вверх в течение 12 часов,
Метод барбекю
- Метод «барбекю» — поворот пациента на 360 ˚ — пациента в положении лёжа последовательно поворачивают в направлении к здоровому уху на 90 ˚ до тех пор, пока он не примет исходное положение.
- Метод Lampert и Tiel-Wilck, при котором голова пациента поворачивается на 270 ˚ от больного уха к здоровому.
В специальных исследованиях показана достаточная эффективность упражнений, выполняемых пациентами. Не выявлено различий в эффективности манёвром в специализированных клиниках и в учреждениях, оказывающих первичную помощь.
Медикаментозное лечение
Препаратов, оказывающих прямое воздействие на канало-/купололитиаз не существует.
Медикаментозное лечение целесообразно только при частых приступах или во время проведения маневров.
Используются препараты, снижающие возбудимость вестибулярной системы, как избирательно, так и за счёт общего седативного действия. К первым относятся препараты с вестибулолитическим действием — блокаторы Н1 и Н3 гистаминовых рецепторов, циннаризин, атаракс, антигистаминные препараты первых генераций — димедрол, пипольфен.
Получены доказательные данные в пользу снижения интенсивности головокружения при выполнения манёвра Эпли одновременно с приёмом бетагистина 24мг х 2 раза в день в течение недели.
Седативные препараты, чаще бензодиазепиновые транквилизаторы (диазепам), используются в условиях стационара для симптоматического лечения тяжёлых повторных приступов.
Хирургическое лечение
При отсутствии эффекта от консервативного лечения, пациентам выполняется хирургическое лечение: селективное пересечение заднего ампулярного нерва, частичная лабиринтэктомия с пломбировкой заинтересованного ПКК, селективная лазеродеструкция рецепторов.
Источник