Сильные головные боли после кровоизлияния

Цефалгии.net
Головная боль при субарахноидальном кровоизлиянии характеризуется внезапным, острейшим началом, высокой интенсивностью, распространенностью на обе половины головы с частой иррадиацией вдоль позвоночника. Именно внезапно, по типу удара, возникшая сильнейшая головная боль считается характерным признаком субарахноидального кровоизлияния.

Характеристика головной боли при субарахноидальном кровоизлиянии
При головной боли в связи с субарахноидальной геморрагией всегда выявляются менингеальные контрактуры (особенно типична ригидность мышц тыла шеи и достаточно часто — повышение температуры тела).
Несмотря на остро возникшую интенсивную головную боль, она может нарастать еще в течение нескольких часов до нестерпимой. Если начало кровоизлияния сопровождалось развитием комы, то по мере возвращения сознания нарастает и интенсивность головной боли.
Остро возникшей жестокой цефалгии при субарахноидальном кровоизлиянии у части больных предшествуют продромальные явления: мигренозноподобные приступы, шум в ушах, головокружение, чувство дурноты, боли в области глазницы. Они могут наблюдаться в течение ряда лет или нескольких дней.
Примерно у половины больных одновременно с приступом головной боли или вскоре после ее возникновения расстраивается сознание. При этом наблюдается не только его угнетение, но и психомоторное возбуждение, дезориентация.
Появление оболочечных симптомов «отстает» от развития цефалгии от нескольких часов до 1-1.5 суток. Признаками раздражения мозговых оболочек является и сопутствующая головной боли гиперестезия к свету, звукам, дотрагиванию.
Как правило, одновременно с головной болью возникают и другие общемозговые симптомы: тошнота, повторная рвота. Может наблюдаться изменение ритма дыхания, подъем артериального давления, кардиоаритмия.
На этом фоне у части больных могут выявляться и очаговые церебральные симптомы, чаще всего в виде поражения черепных нервов, в первую очередь глазодвигательных, а также гемипарезы, гемианопсия, афазия.
Диагностика
Из дополнительных методов обследования, подтверждающих связь остро возникшей головной боли с субарахноидальным кровоизлиянием, наибольшее значение имеет обнаружение крови в ликворе при спиномозговой пункции и позитивные результаты компьютерной томографии. На глазном дне быстро развиваются застойные явления.
Лечение
Головная боль при субарахноидальном кровоизлиянии характеризуется стойкостью и плохо поддается лечению. Для ее купирования используются анальгетики, индометацин, седативные препараты. Определенную эффективность в отношении облегчения цефалгий имеют блокаторы кальциевых каналов, считающиеся наиболее действенными для снятия ангиоспазма. К этой группе препаратов относятся, в частности, нимодипин (нимотоп); верапамил (изоптин, фенаптин); нифедепин (коринфар, адалат).
Определенные положительные результаты отмечаются при назначении производных раувольфии (рауседала), антисеротониэргических препаратов (пиритола), аскорбиновой кислоты.
Уменьшается головная боль и при назначении адекватной дегидратационной терапии.
Новый взгляд на причины развития мигрени
Исследования, проведенные учеными из России и Норвегии, позволили пролить свет на механизм развития мигрени. В фокусе внимания экспертов оказались сбои в работе капилляров головного мозга.
Мигренозные приступы можно предотвратить с помощью эренумаба
Исследования международной группы ученых из нескольких европейских стран показали: эренумаб помогает предупредить приступы мигрени. Использование препарата с целью лечения пациентов с мигренью уже одобрено со стороны еврочиновников.
Лечение кетамином помогает при тяжелых формах мигрени
Лечение кетамином помогает облегчить течение мигрени, не поддающееся другим видам терапии.
Мигрень может быть обусловлена необходимостью жить в холодном климате
Ученые обнаружили комбинацию генов, которая отвечает за адаптацию организма к холодному климату и одновременно повышает риск развития мигрени. Наибольшее распространение она получила среди населения Северной Европы.
Источник
Однажды (чаще всего – днем) у человека возникает внезапное и резкое ухудшение самочувствия: сильнейшая головная боль, головокружение, онемение конечностей, лица. Окружающие отмечают у больного нарушение или потерю сознания. Так происходит кровоизлияние в мозг – последствия этого опаснейшего состояния могут стать фатальными для человека, навсегда сделав его инвалидом или вызвав смерть.
Механизм возникновения заболевания
Кровь в организме человека движется внутри замкнутой системы сосудов, каждый из которых в норме достаточно эластичен и способен выдерживать значительные нагрузки. Однако постепенно сосуды истончаются, становятся хрупкими, проницаемыми и могут в любую минуту разорваться, вызвав кровотечение.

Основные артерии мозга человека
То же происходит и с сосудами мозга, питающими кислородом этот жизненно важный орган. Высокое давление в какой-то момент разрывает сосуд, из-за чего определенное количество крови вытекает, заполняя пространство между тканями мозга. Образовавшаяся гематома сдавливает окружающие ткани, блокируя тем самым их питание, что влечет за собой отек мозга, грубые двигательные, зрительные и речевые нарушения.
Поскольку разрыв сосудов может произойти в любом отделе мозга, геморрагические инсульты принято классифицировать по месту кровоизлияния.
Они бывают:
- Внутримозговые;
- Субарахноидальные (произошедшие под паутинной оболочкой мозга);
- Субдуральные (произошедшие под наружной оболочкой мозга);
- Внутрижелудочковые.
От локализации кровотечения и его интенсивности зависит симптоматика заболевания, а также последствия и перспективы дальнейшего его развития.
Причины кровоизлияний в мозг
Развившийся геморрагический инсульт (другое название внутримозгового кровоизлияния) – прямое следствие ряда состояний и заболеваний, при которых нагрузка на ткани сосудов многократно превышает их запас прочности.
Сюда относятся:
- Длительно нелеченная или плохо контролируемая артериальная гипертензия разного происхождения;
- Травмы головы;
- Опухоли головного мозга, когда происходит кровоизлияние внутри новообразований;
- Аневризмы сосудов мозга (в том числе и врожденные);
- Заболевания, вызывающие повышенную кровоточивость (гемофилия, цирроз печени);
- Искусственное разжижение крови, вызванное вынужденным приемом антикоагулянтов (препаратов для снижения свертываемости), — особенно если превышается доза лекарства или когда его прием совмещается с алкоголем;
- Чрезмерные физические нагрузки и тяжелые стрессы.
Нельзя не сказать и о вредных привычках – курении, наркомании, пристрастии к выпивке. Они ухудшают состояние сосудов, что в итоге делает кровоизлияние головного мозга одним из самых вероятных исходов.
Симптомы инсульта
Симптомы геморрагического инсульта проявляются настолько ярко, что даже люди, не имеющие медицинского образования, могут правильно оценить тяжесть и неотложность состояния больного.
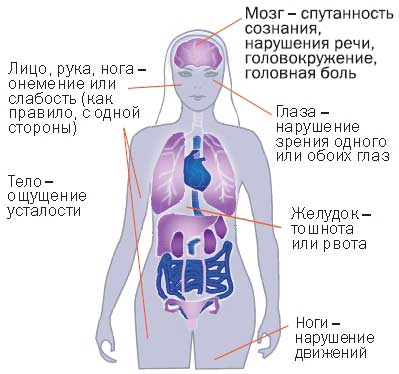
К типичным симптомам кровоизлияния в мозг можно отнести:
- Сильнейшую головную боль;
- Тошноту, рвоту;
- Внезапное головокружение и слабость;
- Видение окружающих людей и обстановки в красном свете;
- Онемение лица, конечностей или половины тела;
- Сильное напряжение (ригидность) шейных мышц.
Это – то, что относится к ощущениям самих больных. Окружающие же могут убедиться в том, что у человека случился инсульт,по ряду внешних признаков:
- Синюшное или багровое лицо;
- Расширенный с пораженной стороны зрачок (как вариант – расхождение глаз);
- «Парусящая» с пораженной стороны щека;
- Паралич конечностей (человек не может поднять руки, а стопа выворачивается наружу);
- Эпилептические приступы, судороги;
- Искривленный или повернутый в сторону язык;
- Непроизвольное мочеиспускание, выход кала.
В состоянии геморрагического инсульта человек не может произнести простейшие фразы, улыбнуться, часто не понимает обращенную к нему речь.
Симптомы геморрагического инсульта
Самый тяжелый симптом кровоизлияния в мозг – кома. По ее продолжительности судят о прогнозе для жизни больного: чем дольше человек находится без сознания, тем хуже последствия и перспективы.
Что делать с больным
Геморрагический инсульт – состояние тяжелейшее, поэтому оно требует безотлагательной медицинской помощи. Вот самые первые обязательные меры:
- Вызвать бригаду «скорой»;
- Уложить больного так, чтобы обеспечить ему приток воздуха и комфортное положение тела;
- При рвоте повернуть голову набок, чтобы избежать заглатывания рвотных масс;
- Положить на голову грелку со льдом или другой холодный предмет;
- Измерить АД;
- Нужно как можно скорее начать лечение кровоизлияния в мозг – последствия в этом случае можно значительно облегчить.
У окружающих есть не более трех часов на то, чтобы обеспечить человеку медицинское вмешательство: по истечении этого периода в мозге начинаются уже необратимые изменения.
Последствия кровоизлияния в мозг
Случившийся геморрагический инсульт тяжел не только своим течением, но и последствиями. Считается, что первый месяц и первый год после начала кровоизлияния головного мозга играют определяющую роль в жизни больного, а также позволяют правильно оценить перспективы реабилитации.
В первые недели умирает от 40 до 60 процентов больных. У выживших наблюдаются стойкие нарушения речи, зрения, двигательных функций. Нередки и психические расстройства.
Очень долго сохраняется нечувствительность мышц лица, конечностей с парализованной стороны или половины тела. Если не удается быстро свести к минимуму все эти нарушения, то уже спустя год и позже реабилитировать больного невозможно – изменения в организме становятся необратимыми.
Геморрагический инсульт – заболевание тяжелое и требующее немедленного лечения: только при условии проведения своевременной и адекватной терапии удается в значительной степени реабилитировать выживших в первый месяц больных.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
Изучение частоты головной боли при остром нарушении мозгового кровообращения встречает ряд трудностей.
Невозможно установить наличие головной боли у больных с нарушением сознания, афатическими расстройствами, с изменением самооценки, при нарушении чувствительности.
В то же время головная боль при остром нарушении мозгового кровообращения часто бывает решающим диагностическим признаком, а ее динамика позволяет судить об эффективности лечения.
Можно считать, что головная боль практически всегда сопровождает субарахноидальное кровоизлияние. Так, при разрыве аневризмы сосудов мозга больные испытывают сильный удар в голову, ощущение разливания в голове горячей жидкости, сильное стягивание, а потом распирание.
Такая боль в первый момент может быть локальной — в половине головы и лица при разрыве аневризмы внутренней сонной артерии, в лобно-глазничной области — при аневризме задней соединительной артерии, в лобной области — при аневризме передней соединительной артерии, в височно-теменной — при аневризме средней мозговой артерии.
Разрыв аневризмы артерий вертебробазилярного бассейна ощущается как удар в шейно-затылочной области с последующим распространением горячей волны вдоль позвоночника [Коновалов А.Н., 1973]. В дальнейшем боль становится диффузной и сочетается с характерными признаками субарахноидального кровоизлияния: повторной рвотой, менингеальным синдромом и у части больных очаговыми неврологическими симптомами. При спинномозговой пункции получают кровянистую жидкость.
При разрыве аневризмы артерий основания мозга резкая распирающая головная боль бывает особенно сильной из-за остро развивающейся гидроцефалии в связи с тампонадой базальных ликворных цистерн кровью с сопутствующей дислокацией. Данные о смещении срединных структур можно получить при исследовании М-эха. Более точную диагностическую информацию о прогрессирующей гидроцефалии можно получить при КТ и МРТ исследованиях.
В генезе головной боли при субарахноидальном кровоизлиянии участвует ряд факторов: раздражение оболочек и чувствительных черепных нервов излившейся кровью, локальный или более распространенный спазм мозговых артерий, повышение внутричерепного давления, сопутствующее нарушение венозного оттока, утрата ауторегуляции с вазопарезом в ограниченном сосудистом бассейне.
Возникновению и поддержанию головной боли способствуют и сопутствующие внутримозговые субдуральные кровоизлияния, которые осложняют субарахноидальное кровоизлияние в 25 — 60% случаев [Коновалов А.Н., 1973; CushingH., 1945; Murphy J.P., 1962].
Кроме того, при смешении крови со спинномозговой жидкостью значительно усиливается синтез кининов, а с их избытком связывают «асептическое воспаление» оболочек, снижение порога боли и облегчение проведения болевых импульсов. В связи с этим головная боль при субарахноидальном кровоизлиянии отличается интенсивностью и может быть разной: распирающей в случае внутричерепной гипертензии, сдавливающей, ломящей, сжимающей — при выраженном артериальном спазме, пульсирующей — при вазопарезе на фоне повышенного системного АД.
Артериальный спазм
Артериальный спазм — частое осложнение субарахноидального кровоизлияния — может стать причиной сильной головной боли.
Мы наблюдали больную, у которой в течение 2 мес. пребывания в стационаре после субарахноидального кровоизлияния было несколько эпизодов ухудшения состояния со значительным усилением головной боли. Несмотря на то что эти ухудшения не сопровождались менингеальным синдромом, больной каждый раз делали диагностическую спинномозговую пункцию, но ни разу не подтвердилось повторное субарахноидальное кровоизлияние. Однако на РЭГ каждый раз находили выраженные признаки вазоспазма, отсутствовавшие при записи, когда пациентка была в удовлетворительном состоянии.
Мы наблюдали больных, у которых после субарахноидального кровоизлияния снижался тонус краниоцеребральных артерий, в подобных случаях головная боль была пульсирующей [ШтокВ.Н., 1971].
Небольшое кровотечение при разрыве аневризмы может сопровождаться умеренной головной болью, что приводит к диагностическим ошибкам.
Мы наблюдали больного, у которого исподволь появились тупая головная боль и субфебрилитет, в течение недели головная боль усиливалась; очаговой неврологической симптоматики и менингеального синдрома не было.
Диагностирован грипп, и больной госпитализирован в изолятор инфекционного отделения. Через 6 ч после госпитализации больной был обнаружен без сознания, в арефлексивной коме. При спинномозговой пункции получена жидкость, интенсивно окрашенная кровью. При патологоанатомическом исследовании обнаружен разрыв аневризмы передней соединительной артерии, субарахноидальное кровоизлияние и гематома в веществе правой лобной доли.
Статистика головной боли при геморрагическом и ишемическом инсульте чрезвычайно противоречива. Так, Н.В. Лебедева (1978) отметила головную боль лишь у 21 % больных с геморрагическим инсультом, что, по-видимому, связано с большой частотой расстройств сознания [88,6%] у этих тяжелобольных.
Подобные данные приводит СМ. Fisher (1968), отмечая, что головная боль редко сопровождала кровоизлияния в мост мозга, отмечалась у 13% больных с кровоизлиянием в область скорлупы, у 32% больных при кровоизлиянии в зрительный бугор и была у 50% больных с кровоизлиянием в мозжечок. Последняя цифра удивляет, поскольку кровоизлияние в мозжечок вызывает окклюзию на уровне задней черепной ямки, нарушение оттока венозной крови и острую гидроцефалию.
Прогноз при кровоизлиянии в мозжечок обычно зависит от ранней диагностики и своевременного оперативного вмешательства [Ложнинова СМ., 1971]. В этих случаях распирающая резкая головная боль приобретает большое диагностическое значение. Острое развитие интенсивной головной боли в сочетании с головокружением, тошнотой, рвотой, атаксией, нистагмом, симптомом Гертвига—Мажанди, дизартрией, снижением мышечного тонуса, менингеальным синдромом (с преобладанием ригидности затылочных мышц над симптомом Кернига) служит основанием для диагностики кровоизлияния в мозжечок. Н.В. Лебедева (1978) подчеркивает диссоциацию между тяжелым субъективным состоянием и отсутствием парезов и параличей в острой стадии кровоизлияния в мозжечок.
Мы наблюдали больного с характерной клинической картиной кровоизлияния в мозжечок, который в состоянии психомоторного возбуждения бегал по палате и, схватившись руками за голову, кричал от головной боли.
Диагноз кровоизлияния в полушарие
Диагноз кровоизлияния в полушарие мозга верифицируется на КТ, а в ствол и мозжечок — при МРТ.
R.K. Portnoy с соавт. (1984), применившие для распознавания характера инсульта компьютерную томографию, радионуклидную сцинтиграфию, ангиографию и спинномозговую пункцию, отметили головную боль у 57% больных с паренхиматозным кровоизлиянием, у 29% больных с инфарктом мозга, у 17% с лакунарным инфарктом и у 36% (!) с преходящим нарушением мозгового кровообращения.
Они указывают, что головная, боль была чаще у женщин, чем у мужчин. У 60% больных она предшествовала инсульту, у 25% появилась в момент инсульта, а у остальных наступила после его возникновения. В 50% случаев головная боль была пульсирующей.
В генезе повышения внутричерепного давления при геморрагическом инсульте большую роль играет отек вещества мозга, нарушение ликвороциркуляции, а также увеличенное внутричерепное кровенаполнение в связи с нарушением венозного оттока по гипотоничным венам и дилатацией артерий на фоне локального или, чаще, генерализованного вазопареза с утратой ауторегуляции и вазогенным отеком мозга.
Реоэнцефалографические исследования при кровоизлияниях в мозг, как правило, подтверждают затруднение венозного оттока [Шток В.Н., 1967, 1969, 1974; Яруллин Х.Х., 1967]. Мы отметили феномен зеркальной симметрии нарушений ауторегуляции при геморрагическом инсульте на стороне здорового полушария.
При массивном полушарном кровоизлиянии мы наблюдали картину вазопареза, грубое снижение тонуса и пульсового кровенаполнения не только в области очага, но и в симметричном участке другого полушария (рис. 5.13). Это, безусловно, можно объяснить только общностью нервной регуляции симметричных сосудистых бассейнов обоих полушарий и ее расстройством при геморрагическом инсульте.

Рис 5.13. Реограммы больного с гипертоническим кровоизлиянием в правое полушарие мозга с прорывом в желудочки:
1 — правое полушарное отведение РЭГ; 2 — левое полушарное отведение РЭГ; 3 — височно-теменное отведение РЭГ справа; 4 — височно-теменное отведение слева; 5 —лобно-лобное отведение справа; 6 — лобно-лобное отведение слева. А — запись через 1 ч; Б — запись через 3 ч 45 мин; В — запись через 5 ч после начала инсульта. Признаки дистонии и затруднения венозного оттока. В динамике по правому височно-теменному отведению — нарастающая дезорганизация регионарного кровообращения. Паретическая гипотония сосудов и снижение пульсового кровенаполнения в «зеркальном» участке — височно-теменном отведении слева.
Калибровочный сигнал 0,05 Ом
Эта общность нервной регуляции симметричных зон кровоснабжения подтверждается тем, что у здоровых одинаковые по форме и амплитуде кривые регионарных РЭГ регистрируются именно в области симметричных сосудистых зон, а кривые, записанные с соседних участков одного полушария, могут существенно отличаться друг от друга.
В той же серии исследований нами было установлено, что генерализованная утрата ауторегуляции (признаки вазопареза на всех регионарных РЭГ) является плохим прогностическим признаком. Все больные геморрагическим инсультом с признаками генерализованной артериальной гипотонии умерли, а среди больных с признаками артериальной гипертонии на РЭГ выжила половина [Шток В.Н., 1967, 1969, 1974].
По данным разных авторов, частота головной боли при ише-мическом инсульте колеблется от 13 до 50% случаев [Fisher СМ., 1951; Loeb С, Priano А., 1974]. СМ . Fisher [1968] отмечал боль в 31% случаев тромбоза внутренней сонной артерии, в 21% — тромбоза и эмболии средней мозговой артерии, в 44% — тромбоза в вертебробазилярной системе, а при тромбозе задней мозговой артерии — в 50% случаев.
Шток В.Н.
Опубликовал Константин Моканов
Источник


