Спазмы шейных мышц и головная боль

Шейный остеохондроз (ШОХ) – заболевание, возникающее в результате малоподвижного образа жизни. Люди, ведущие очень активную жизнедеятельность так же подвержены остеохондрозу. Он наблюдается не только у людей пожилого возраста, но и у молодежи. Распространение заболевания среди молодых людей объясняется внедрением компьютерных технологий и снижением качества продуктов в магазинах.
Сопровождается заболевание болями в области шеи, плеч, рук и в верхней части спины, головными болями. Но самые неприятные ощущения возникают при появлении мышечных спазмов.
Что такое спазм?
 Спазм – непроизвольное сокращение мышц, сжатие мышечных тканей и расположенных рядом сосудов, вызывающие резкую и ноющую боль. Болевые ощущения появляются внезапно и длятся несколько минут. Существуют следующие виды спазмов:
Спазм – непроизвольное сокращение мышц, сжатие мышечных тканей и расположенных рядом сосудов, вызывающие резкую и ноющую боль. Болевые ощущения появляются внезапно и длятся несколько минут. Существуют следующие виды спазмов:
- Ременных мышц головы.
- Глубоких мышц шеи.
- Мышц шейного и плечевого отделов.
- Трапецевидной мышцы.
Механизмы возникновения и причины заболевания
В шейном отделе позвоночника много мышечных волокон. В связи с этим риск непроизвольного сокращения мышц становится выше. При длительном спазме мозгу не хватает кислорода, что приводит к сбою биохимических процессов и гипоксии.
Причины заболевания медицина пока не установила. Врачами выявлены факторы риска, провоцирующие развитие заболевания.
Причинами спазмов являются следующие факторы:
- Резкие движения телом, приводящие к сдавливанию кровеносных сосудов и защемлению нерва.
- В течение нескольких часов тело находится в одном положении, что приводит к статическому напряжению мышц.
- Состояния стресса и нервного потрясения, приводящие к повышению мышечного тонуса.
- Нехватка витаминов D и В12 и минералов: магния и кальция, натрия и калия.
- Заболевания опорно-двигательной системы.
- Миозит.
- Переохлаждение.
- Межпозвоночная грыжа в шейном отделе или протрузия.
- Повышенные физические нагрузки.
- Полученные травмы.
Как отличить от других недугов?
Боль в области шеи, не проходящая в течение трех дней, чувство онемения или покалывания, слабость – причины для обращения к специалистам, которые поставят точный диагноз. Отличить спазм мышц шеи от других заболеваний человек не сможет самостоятельно.
 Узкого врача в данной области нет. Лечением занимаются следующие категории врачей:
Узкого врача в данной области нет. Лечением занимаются следующие категории врачей:
- Терапевт.
- Невролог.
- Ортопед.
- Хирург.
- Флеболог.
- Ревматолог.
- Мануальный терапевт.
- Травматолог.
Для диагностики причины заболевания врачи назначают пациенту пройти следующие виды обследования:
- Лабораторные исследования:
- Общий анализ мочи.
- Общий анализ крови
- Биохимический анализ крови.
- Электромиограмма.
- Микроскопическое исследование – биопсия.
- Инструментальные методы:
- МРТ.
- КТ.
- УЗИ.
- Рентген.
После сбора анамнеза и изучения всех результатов обследования пациента специалист подтверждает заболевание.
Симптомы заболевания делятся на две группы:
- Основные или общие.
- Характерные (свойственны конкретному заболеванию).
Характерные симптомы при ШОХ
Остеохондроз – это дистрофическое изменение структуры хрящевых дисков позвонков и их костной основы.
 Общие симптомы проявляются в виде следующих состояний пациента:
Общие симптомы проявляются в виде следующих состояний пациента:
- Понижение слуха, заложенность в ушах, ощущение звона и шума.
- Головокружение. Выделяют два вида:
- Системное – ощущение кругового движения предметов или тела.
- Несистемное – признаки тошноты, оглушения, неуверенного состояния в вертикальном положении.
- Недостаток воздуха, одышка и удушье.
- Тошнота и рвота.
- Нарушение зрения.
- Боль в затылке и шеи, воротниковой зоне.
- Нестабильность артериального давления.
- Обморочные приступы.
- Чувство сухости и комка в горле, затруднение с глотанием, першения.
- Повышение температуры тела.
Симптомы так же зависят от стадии заболевания. В медицине существует 3 стадии заболевания.
На первой стадии начинаются дегенеративные процессы в хрящах позвоночных дисков и проявляются следующие симптомы:
- Дискомфорт в области шеи и рук, плечах.
- Головные боли.
- Затруднение движения шеей.
- Временные нарушения зрения.
- Онемение кожи в области шеи.
Вторая стадия – начало протрузии позвоночных дисков, сопровождающейся следующими симптомами:
- Появление выраженных болевых ощущений в области шеи и рук, плечах. Сопровождаются хрустом.
- Потеря чувствительности кожи в области шеи и рук.
- Частые затяжные головные боли.
- Нарушение зрения, ощущение визуализации черных маленьких кружков перед глазами.
- Появление ощущения звона и шума в ушах.
- Ощущение слабости в руках.
- Снижение четкости рефлексов сухожилий.
- Ощущение стреляющей боли.
- Появление ощущения комка в горле, затруднения с глотанием.
- Бессонница (нарушение сна).
На третьей стадии – появляется деформация позвоночника, смещение и вывихи позвонков из-за слабой фиксации, что приводит к образованию грыжи. Стадия сопровождается следующими симптомами:
- Сильные и острые боли в области шеи, воротниковой зоне. Появление болей в области сердца.
- Потеря чувствительности кожи головы в области затылка, в плечевой области, в руках.
- Образование грыжи в шейном отделе позвоночника.
- Парезы и параличи верхних конечностей.
Причины
 Мышечные спазмы в области шеи могут возникать по причине следующих заболеваний:
Мышечные спазмы в области шеи могут возникать по причине следующих заболеваний:
- Невроз – напряжение мышц, возникающее под воздействием стрессовых ситуаций, в случаях появления тревожности. Резкие движения создают сильное давление на шейную область позвоночника. В результате нарушается циркуляция крови, начинают сокращаться и болеть шейные мышцы. При неврозах спазмы:
- Сопровождаются острой и ноющей болью.
- Носят постоянный, либо временный характер.
- Появляются и прекращаются внезапно.
- Остеохондроз – постепенные дегенеративно-дистрофические изменения в позвоночнике, сопровождаемые хронической болью в мышцах спины, дискомфортом, состоянием мышечной усталости. Спазмы протекают со следующими симптомами :
- Пульсирующей болью кожи головы.
- Расстройством зрения.
- Головокружением.
- Скованностью движений.
- Предобморочным состоянием.
- Онемением мышц и кожи.
- Спазм глубоких мышц шеи – нарушается кровоснабжение головы, конечностей и шеи,пережимаются артерии. Сопровождается:
- Головными болями.
- Неприятными ощущениями в области шеи и спины.
- Онемением и покалыванием верхних конечностей.
- Спазм шеи и плечевого пояса – пережатие сосудов и нервов, нарушение кровообращения. Сопровождается ноющим, либо простреливающим болевым синдромом.
- Спазм мускулатуры головы и шеи. При резком повороте головой, поднятии тяжестей и перенапряжении шейные мышцы сжимаются. Спазмы сопровождаются:
- Головной болью.
- Болевой отдачей в другие части тела.
- Скованностью мускулатуры горла.
- Перекашиванием шейного отдела.
- Спазм шейных и лицевых мышц – это судорожные сокращения, возникающие в результате поражения определенного участка головного мозга, который отвечает за иннервацию мышц данных областей. Существует два вида:
- Тонические – обычные спазмы мышц, появляющиеся из-за перенапряжения, однообразных движений мышц шеи и лица, переохлаждения.
- Клонические судороги – бессознательные мышечные подергивания. Причина судорги – травма головного мозга, эпилепсия, инфекции.
Как снять спазм и расслабить шею и плечи?
Устранением причин заболевания и снятием симптомов должен заниматься специалист на основании полученных диагностических данных.
Случаются ситуации, когда срочно нужна помощь, а попасть на прием к врачу нет возможности. Помогут знания о том, как и чем можно снять спазм.
Применение медикаментов
 Быстро снять боль помогут средства:
Быстро снять боль помогут средства:
- Гидрокодон.
- Пропоксифен.
Для расслабления мышц и снятия напряжения назначаются миорелаксанты в виде уколов или таблеток. Они так же обладают эффектами уменьшения защемления нервных окончаний и корешков, улучшения кровообращения и метаболизма.
Чтобы полностью устранить причины спазмов и остеохондроза, врачи назначают противовоспалительные средства в комплексе с миорелаксантами.
Миорелаксанты делятся на 2 группы:
- Спазмолитики – снимают мышечные спазмы. Выводят мышцы из гипертонического состояния в нормальный тонус.
- Нервно-мышечные блокаторы – полностью парализуют скелетные мышцы.
Применять препараты нужно только по назначению врача, так как доза рассчитывается под больного индивидуально.
Чтобы снять спазмы рекомендовано так же принимать следующие препараты:
- Обезболивающие – принимают в случаях сильных, глубоких спазмах. Лекарства содержат лидокаин, анальгин.
- Противовоспалительные – нестероидные препараты.
- Витамины – суточная норма предотвращает судорог.
- Мази – снимают напряжение и обладают противовоспалительным, обезболивающим действием.
Лечебная физкультура
-
 Упражнения при ШОХ проводятся под контролем специалиста, так как физическая активность во время спазма приводит к надрывам мышечных волокон. О лучших видах упражнений при шейном остеохондрозе, которые можно делать в домашних условиях, читайте в нашем материале.
Упражнения при ШОХ проводятся под контролем специалиста, так как физическая активность во время спазма приводит к надрывам мышечных волокон. О лучших видах упражнений при шейном остеохондрозе, которые можно делать в домашних условиях, читайте в нашем материале. - Упражнения проводятся по 15-30 минут с применением пяти-семи видов. При появлении боли или дискомфорта занятия нужно прекратить.
- Для здоровья позвоночника, повышения общего мышечного тонуса и общего оздоровления разработана лечебная гимнастика по Норбекову. Перед применением такого метода рекомендовано проконсультироваться с врачом.
Для снятия спазмов и болей, в зависимости от расположения очагов воспаления, специалистами рекомендуются следующие типы упражнений:
- Наклонить голову вниз, затем вверх. Сделать повороты в сторону. Зафиксировать положение на 15 секунд.
- Задержать плечо в напряжении, но в расправленном положении. Затем подвести к нему голову.
- В сидячем положении поднимать плечи как можно выше, к ушам. Задержаться на 10 секунд. После, опустить руки и сделать глубокий вдох-выдох.
Массаж
 Для снятия спазмов врачи советуют пройти курс массажа. Хороший эффект оказвает профессиональный лечебный массаж. Он стимулирует ток крови к поврежденным тканям и запускает восстановительные процессы. Полный курс сеансов массажа укрепит мышечный корсет и позвоночник, поправит осанку и снимет мышечное напряжение и защимление. Регулярные занятия расслабляют психику и нормализуют сон, налаживают питание шейных тканей.
Для снятия спазмов врачи советуют пройти курс массажа. Хороший эффект оказвает профессиональный лечебный массаж. Он стимулирует ток крови к поврежденным тканям и запускает восстановительные процессы. Полный курс сеансов массажа укрепит мышечный корсет и позвоночник, поправит осанку и снимет мышечное напряжение и защимление. Регулярные занятия расслабляют психику и нормализуют сон, налаживают питание шейных тканей.
Так же поможет самомоссаж. Процедуру можно проводить даже на рабочем месте. Регулярное выполнение самомассажа устранит шейные спазмы.
Для правильного выполнения массажа нужно соблюдать следующие правила:
- Шею массируют одновременно с плечами.
- Массирующие движения делаются по направлению сверху вниз, начиная с затылка.
- Движения выполняют двумя руками (если неудобно, можно по очереди).
- Не допускаются надавливающие движения, только легкие и поглаживающие.
Рекомендуются следующие упражнения для самомассажа:
- Погладьте затылочную область легкими движениями ладоней рук -2 минуты.
- Выполнять упражнение нужно круговыми движениями. Аккуратно растягивать шею подушечками пальцев.
- Захватывать и отпускайть кожу.
- Разминать мышцы из стороны в сторону.
- Похлопывайть затылочную область шеи.
Другие методы
 Для быстрого избавления от болевых ощущений и снятия напряжения с мышечной массы специалисты советуют иглоукалывание.
Для быстрого избавления от болевых ощущений и снятия напряжения с мышечной массы специалисты советуют иглоукалывание.
Процесс установления иголок на биологически активные точки расслабляет мышцы, улучшает кровоток и тонус мышц.
Для устранения боли достаточно нескольких сеансов. Для снятия зажимов в мышечной ткани применяют следующие методы.
Физиотерапия
 При физиотерапии под кожу вводятся лекарственные вещества, которые проникают в ткани под воздействием тока. Применяют обезболивающие и противовоспалительные средства. Процедура помогает расслабиться и стимулировать ток крови.
При физиотерапии под кожу вводятся лекарственные вещества, которые проникают в ткани под воздействием тока. Применяют обезболивающие и противовоспалительные средства. Процедура помогает расслабиться и стимулировать ток крови.
В физиотерапии назначают следующий вид процедур:
- Электрофорез.
- Магнитотерапия.
- Микротоковая стимуляция.
- Лазерная терапия.
Горячие ванны и компрессы
 Спазмолитическим эффектом обладают горячие ванные и холодные компрессы. Схема — из холода в тепло способствует быстрому снятию мышечного напряжения и устранению спазмов.
Спазмолитическим эффектом обладают горячие ванные и холодные компрессы. Схема — из холода в тепло способствует быстрому снятию мышечного напряжения и устранению спазмов.
- Для этого нужно взять целофановый пакет, наполнить его льдом и завернуть в материал.
- Затем приложить к больному месту и держать около 20 минут.
- После холодного компресса нужно снять напряжение и разогреть шею методом принятия горячей ванны.
- Чтобы усилить эффект расслабления, в воду можно добавить несколько капель сока хрена, ароматических масел лаванды или хвои, морскую ароматизированную соль.
Холодные компрессы прикладывают в течение 2-х дней и не больше 3-х раз в сутки. Длительное использование больше не принесет результата.
Народная медицина рекомендует сделать обезболивающий компресс из следующих ингредиентов:
- Хрен, душицу и сырой картофель измельчить и сделать отвар.
- Смочить плотную ткань получившимся лекарством и приложить к шее.
Травы
 Лечение травами относится к народным методам, которые советуют большой ассортимент лекарственных трав, помогающих при спазмах в мышцах. Для заваривания рекомендуют травы:
Лечение травами относится к народным методам, которые советуют большой ассортимент лекарственных трав, помогающих при спазмах в мышцах. Для заваривания рекомендуют травы:
- валерианы;
- лаванды;
- ромашки;
- бергамота;
- перечной мяты.
Последствия отсутствия лечения
При отсутствии лечения происходит передавливание нервной ткани, кровеносных сосудов, артерий, что негативно влияет на весь организм. Последствиями могут стать:
- Полная неподвижность одной из верхних конечностей, головы.
- Ухудшение кровообращения мозга.
- Нарушение зрения, умственной деятельности.
Профилактика
Избежать остеохондроза практически невозможно, но каждый способен отдалить сроки его появления и замедлить развитие патологических изменений в межпозвонковых суставах и дисках. Профилактика не требует специальных знаний, навыков и доступна всем.
По мнению специалистов – профилактические мероприятия должны быть направлены против следующих причин, вызывающих развитие заболевания:
- Малоподвижный образ жизни.
- Лишний вес.
- Нарушение осанки.
- Травмы позвоночника.
- Хронические инфекции в дыхательных путях.
- Постоянная работа в позе с опущенной головой.
Мерой профилактики шейного остеохондроза является:
- Борьба с малоподвижным образом жизни.
- Стабилизация веса.
- Удерживание туловища в правильном физиологическом положении и своевременное прохождение профилактических осмотров у ортопеда.
- Правильное поднятие и перенос тяжестей.
- Устранение очагов хронической инфекции.
- Смена позы во время работы через каждые 20-30 минут. Рекомендуется потратить это время на разминание мышц шеи и плечевого пояса. Для этого нужно делать повороты и наклоны головы, легкий массаж шеи, вращение плечами.
Ваше здоровье – это соблюдение здрового образа жизни. Восьмичасовой сон в правильном положении, длительные прогулки на свежем воздухе, здоровое питание, утренняя зарядка и активный образ жизни помогут вам предотвратить не только остеохондроз, но и другие заболевания. При возникновении болевых ощущений или дискомфорта, нужно обращаться за помощью к специалистам. Самолечение иногда приводит к ухудшению состояния здоровья.
Источник
Шейный остеохондроз у большинства пациентов сопровождается возникновением головной боли. Она имеет различную интенсивность и локализацию, но развивается в результате сдавления сосудистых или нервных структур. В диагностике используют инструментальные методы: рентгенографию, компьютерную или магнитно-резонансную терапию. Комплексная терапия включает в себя различные группы лекарственных препаратов, физиолечение, лечебную гимнастику и др.
Общая информация
При остеохондрозе возникают дегенеративные изменения в межпозвоночных дисках. Они встречаются у большинства людей в возрасте от 20 до 30 лет, так как связаны с длительным вертикальным положением тела в течение дня. Однако, клинические симптомы патологии выявляются у небольшой части населения, которая имеет предрасполагающие факторы риска:
- интенсивные занятия спортом или работа, при которых наблюдается высокая нагрузка на позвоночник;
- слабый мышечный корсет спины;
- наличие сколиоза, лордоза и других искривлений позвоночника;
- наследственные заболевания с дефектами развития соединительной ткани.
На фоне указанных факторов у человека наблюдается ускоренная дегенерация хрящевой ткани, приводящая к появлению грыжевых выпячиваний межпозвоночных дисков. Образующаяся грыжа сдавливает нервные и сосудистые структуры, приводя к болевым ощущениям и другой симптоматике.
Причины появления боли
Головные боли от шейного остеохондроза могут быть связаны с различными изменениями в позвоночнике. Наиболее часто, причины следующие:
- Появление остеофитов. Остеофит — это небольшое разрастание костной ткани, повреждающее расположенные рядом ткани и анатомические образования. Усиленный рост кости наблюдается из-за повышенной нагрузки на тело позвонков и носит прогрессирующий характер.
- Механическое сдавление нервных волокон и кровеносных сосудов. Это приводит к выраженному болевому синдрому, который часто сопровождается сопутствующей неврологической симптоматикой: нарушение чувствительности в руках и шее, слабость мышц и др.
- Спазм мышечных групп на задней поверхности шеи и затылке. Повышение нагрузки на шейный отдел позвоночника и повреждение мягких тканей приводит к рефлекторному сокращению мышц, переходящих в стойкий спазм.
- Синдром позвоночной артерии, возникающий в результате сдавления одноименного сосуда. Помимо постоянной головной боли у пациента возникают головокружения, повышение артериального давления и нарушения зрения.
- Нарушение кровоснабжения головного мозга может привести к повышению внутричерепного давления.
Помимо непосредственных причин появления симптомов головной боли, связанной с шейным остеохондрозом, специалисты выделяют провоцирующие факторы. Они приводят к возникновению болевых ощущений у людей с поражением межпозвоночных дисков:
- интенсивная физическая нагрузка в виде подъема тяжестей, резких поворотов головой и телом, и т. п.;
- неудобное положение головы и шеи во время сна;
- неправильно проведенный массаж или занятия лечебной физкультурой;
- хронический или острый стресс;
- гиподинамия;
- тяжелое течение соматических или инфекционных болезней.
Эффективно лечить головную боль при шейном остеохондрозе возможно только при устранении причин ее возникновения.
Особенности болевых ощущений
Головные боли от шейного остеохондроза протекают хронически. Эффективность обезболивающих средств, в том числе нестероидных противовоспалительных препаратов, низкая. Часто боль сопровождается головокружениями, возникающими при физической нагрузке, резких движениях в шеи и неудобной позе во время сна.
Основные особенности хронической головной боли при шейном остеохондрозе:
- болевые ощущения «давящие» и «ноющие»;
- продолжительность от нескольких часов до нескольких дней;
- боль имеет среднюю интенсивность, при этом обезболивающие таблетки не помогают ее уменьшить;
- движения головой сопровождаются усилением симптомов и могут сопровождаться хрустом;
- наличие сопутствующих неврологических расстройств при прогрессировании остеохондроза (у больных могут отмечаться нарушения кожной чувствительности, мышечная слабость, изменение рефлексов и др.);
- головная боль возникает при неудобном положении головы и шеи в ночное время, или использовании мягкой подушки.

Виды боли
Характер головных болей, вызванных остеохондрозом шейного отдела, зависит от причины их возникновения. Специалисты выделяют пять типов боли:
- В виде классической мигрени без предшествующей ауры. Возникает при сдавлении нервных волокон, иннервирующих мягкие ткани и сосуды черепа. Неприятные ощущения односторонней локализации, сопровождаются повышенной чувствительностью к громким звукам и свету.
- Ноющая с преимущественной локализацией в области затылка. При этом боль может переходить на всю голову. Любые движения в шеи усиливают ее. Основная причина возникновения — сдавление затылочного нерва и позвоночных артерий.
- Пульсирующая и жгущая, продолжающаяся несколько дней. Прием обезболивающих лекарств не приводит к улучшению состояния. Подобные ощущения возникают при появлении межпозвоночной грыжи, а также смещении в позвоночных суставах.
- Кратковременная и ноющая – характерна для сдавления кровеносных сосудов в области шеи. Она сопровождается бледностью пациента, появлением холодного пота и приступами паники. Продолжается около получаса, после чего самостоятельно проходит.
- Пульсирующая приступообразная с локализацией в затылочно-височной области. Возникает неожиданно и проходит без какого-либо лечения. Часто хроническая. Возможны неврологические симптомы в виде онемения кожи на лице и шеи.
В некоторых случаях характер боли меняется. Это связано с изменениями, происходящими в межпозвоночных дисках и окружающих их структурах. Как правило, на начальных этапах болезни неприятные ощущения возникают после тяжелых нагрузок или резких движений головой. Однако в отсутствии терапии, патология прогрессирует, приводя к хроническому болевому синдрому.
Диагностические мероприятия
Для того, чтобы убрать головную боль при шейном остеохондрозе необходимо лечить основное заболевание. С этой целью больному следует обратиться к врачу-неврологу.
Обследование начинается с беседы с врачом, в ходе которой выясняются имеющиеся жалобы, а также анамнез заболевания: давность их появления, характер боли, причины, вызывающие ее и др. Это позволяет распознать симптоматику остеохондроза. Лабораторные методы используются редко, так как не выявляют изменения в позвоночнике.
Рентгенография позвоночника назначается для первичной оценки состояния позвоночного столба. Врач отмечает его искривления, изменения размеров тел позвонков и межпозвоночных дисков. «Золотой стандарт» диагностики — компьютерная или магнитно-резонансная томография. Оба метода позволяют получить трехмерное изображение шейного отдела позвоночника с высокой детализацией его структур. В ходе исследования может выявиться уменьшение высоты межпозвоночных дисков, их выход за тела позвонков, а также сдавление расположенных рядом анатомических структур.
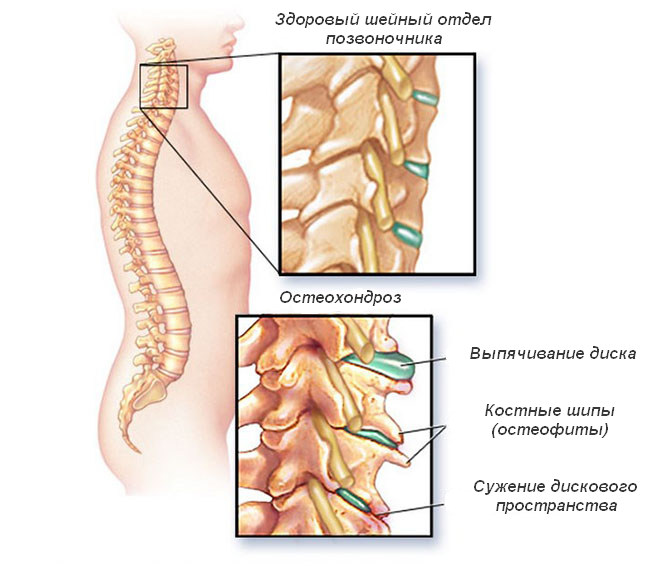
При подозрениях на сдавление кровеносных сосудов проводят УЗИ с допплерографией. Специалист оценивает кровоток по артериям и может выявить участки их сужения, обусловленные остеохондрозом.
Дифференциальная диагностика
Головная боль при шейном остеохондрозе может быть сходна с болевыми ощущениями при других заболеваниях: хронической мигрени и головной болью напряжения. В случае мигренозных приступов характерно наличие предшествующей ауры в виде вспышек света или головокружения. Кроме того, при мигрени часто выявляют наследственный анамнез и типичные провоцирующие факторы: яркий свет, громкие звуки и др.
В случае головной боли напряжения, неприятные ощущения возникают после длительной умственной или физической работы. Для них характерна высокая эффективность обезболивающих средств, в отличие от шейного остеохондроза.
Подходы к терапии
Лечение направлено на устранение первопричины и уменьшение симптоматики. С этой целью используются лекарственные средства, физиотерапия, лечебная гимнастика и массаж. В некоторых случаях больным показано проведение хирургических вмешательств.
Медикаментозная терапия
Больным важно знать, чем снять головную боль при остеохондрозе шейного отдела. Медикаментозные препараты — основные средства для устранения болевых ощущений, улучшения циркуляции крови и предупреждения разрушения межпозвоночных дисков. С этой целью используется несколько групп лекарств:
- Нестероидные противовоспалительные медикаменты (Нимесулид, Мовалис, Индометацин и др.). Оказывают выраженное обезболивающее действие, однако их эффективность при боли, связанной с остеохондрозом, ограничена. Дополнительно уменьшают интенсивность воспаления в области измененных межпозвоночных дисков. Обезболивающие препараты используются в различных лекарственных формах — таблетки, гели и мази.
- Спазмолитики — Баралгин, Спазган и пр. Устраняют спазм гладкой мускулатуры и болевые ощущения.
- Миорелаксанты (Тизанидин, Сирдалуд, Баклофен), используются для уменьшения мышечного напряжения в области затылка, позволяют уменьшить боль и предупредить ее усиление при физической активности.
- Хондропротективные средства: Хондроксид, Хондроитин сульфат, Артра и их аналоги. Улучшают состояние хрящевой ткани в области суставов позвоночника, предупреждая прогрессирование болезни.
- Препараты, улучшающие мозговое кровообращение (Циннаризин, Актовегин). Увеличивают кровоток по сосудам, питающим головной мозг, что положительно влияет на сопутствующие неврологические симптомы.
- Ноотропы (Пирацетам, Фенотропил), витамины группы В и другие лекарственные средства.

Важно отметить, что медикаменты подбирает только специалист. Они имеют ряд противопоказаний, несоблюдение которых может стать причиной прогрессирования болезни или развития побочных эффектов.
Массаж и физиолечение
Физиотерапевтические методы и лечебный массаж относятся к дополнительным методам лечения. Профессиональный массаж на воротниковую зону уменьшает спазм мышц затылка и шеи, снимает болевые ощущения. При этом отмечается улучшение кровотока и снижение выраженности неврологических симптомов.
Среди методов физиолечения применяют лазерное воздействие, магнитотерапию, УВЧ, УФО и лекарственный электрофорез. Последний проводится с обезболивающими и противовоспалительными препаратами. Необходимо помнить, что массаж и физиотерапия проводятся вне острого периода остеохондроза.
ЛФК: основные подходы
Лечебная гимнастика укрепляет мышечный корсет в области шеи, предупреждая прогрессирование болезни и ее обострения. Выполнять упражнения следует под контролем специалиста. Врач по лечебной физкультуре покажет правильную технику выполнения и проконтролирует больного во время ЛФК. Тренировочные комплексы подбираются для каждого пациента индивидуально. Основные упражнения следующие:
- ИП (исходное положение): лежа на спине. Дыхание ровное, тело расслаблено. Во время выдоха голову повернуть в сторону, фиксируя взгляд на ноге. В этом положении необходимо задержаться на 5-10 секунд. После, голову аккуратно поворачивают в противоположную сторону. Упражнение повторяют 5-6 раз.
- ИП: сидя на стуле, плечевой пояс расслаблен. Голову наклоняют в левую сторону, пытаясь дотянуться ухом до ключицы. После этого медленно тянуться в противоположную сторону. Не следует стараться выполнить упражнение в полную амплитуду, если во время движений боль усиливается.
- Наклон головы вперед, прижимая подбородок к груди. Ладони прикладывает к затылку и немного надавливает на него. При этом стараются разогнуть шею, преодолевая давление рук. Следует помнить, что сопротивление не должно быть чрезмерным, так как это может привести к спазму шейных и затылочных мышц и др.
Интенсивность физических нагрузок, длительность комплекса упражнений и их вид зависит от состояния пациента. После того, как он осваивает правильную технику выполнения, ЛФК проводится в домашних условиях.
Когда показано оперативное вмешательство
Основное показание к операции — неэффективность проводимой консервативной терапии с постоянным прогрессированием симптоматики. Кроме того, оперативные вмешательства проводят в следующих случаях:
- частые транзиторные ишемические атаки;
- развитие инсульта в результате резкого снижения кровотока по позвоночным артериям;
- интенсивные головные боли, приводящие к существенному снижению качества жизни пациента;
- артериальная гипертензия, возникшая в результате сдавления сосудов.
Операции направлены на декомпрессию артерий и нервов, а также пластику пораженных межпозвоночных дисков.
Самолечение при болях, связанных с остеохондрозом, противопоказано. Неправильное назначение лекарственных средств, использование гомеопатии и методов народной медицины приводит к усилению дегенерации в тканях позвоночника. Это может стать причиной быстрого развития патологических изменений в межпозвоночных дисках со следующими неврологическими симптомами: нарушение чувствительности, парезы и паралич. В результате уровень качества жизни снижается, что приводит к развитию депрессии, социальной и трудовой дезадаптации.
Профилактика заболевания
Лечение при остеохондрозе имеет ограниченную эффективность, что связано с постоянным усилением патологических процессов в межпозвоночных дисках. Поэтому рекомендуют заниматься профилактикой заболевания. Она включает в себя следующие пункты:
- Если работа сидячая, необходимо подобрать удобное кресло, позволяющее распределить нагрузку на спину.
- Матрас на кровати должен быть жестким и ровным, но не вызывать дискомфорта и нарушений сна. Размеры подушки подбираются индивидуально. Лучше всего купить специальные ортопедические принадлежности для сна.
- При регулярных занятиях спортом следует регулировать нагрузку и не перегружать мышцы спины и шеи.
- При длительной работе сидя, каждые 25-30 минут следует делать гимнастику в виде наклонов туловища в стороны, вращения руками и т. п.
- Специалисты не рекомендуют носить обувь на высоком каблуке. Она приводит к неправильному распределению нагрузки на опорно-двигательный аппарат.
- Использовать удобный рюкзак с двумя лямками, что уменьшает напряжение мышц спины и предупреждает сколиоз. Ношение сумок на одном плече негативно сказывается на позвоночнике.
- При наличии лишнего веса следует проконсультироваться с врачом и диетологом по подбору мероприятий и диеты для его снижения.
- Нормализация сна, продолжительность которого не должна быть меньше 7-8 часов в сутки.
- Рациональное питание, богатое белком, витаминами и микроэлементами. Для этого в меню увеличивают количество нежирных сортов мяса, овощей, фруктов, ягод, орехов и кисломолочной продукции.
При появлении боли и дискомфорта в области шеи и затылка следует сразу обратиться за медицинской помощью.
Читайте также: Головная боль в затылке
Источник


