Транзиторное головокружение что это
Головокружение при транзиторной ишемической атаке (ТИА): клиника, диагностика, лечение
Характерные особенности ТИА в вертебробазилярном бассейне:
1. Анамнез ТИА в вертебробазилярном бассейне:
— Спонтанные остро возникающие приступы головокружения продолжительностью несколько минут, часто сопровождаются другими симптомами нарушения кровообращения в вертебробазилярном бассейне (нарушение чувствительности на лице, диплопия).
— Наблюдают преимущественно у пожилых пациентов с факторами риска цереброваскулярной патологии
2. Клинические проявления ТИА в вертебробазилярном бассейне: признаки атеросклероза и предшествующих нарушений кровообращения в головном мозге или внутреннем ухе (шум над сонной артерией, гемипарез или снижение слуха)
3. Патогенез ТИА в вертебробазилярном бассейне: транзиторная гипоперфузия лабиринта, реже — вестибулярных ядер или мозжечка
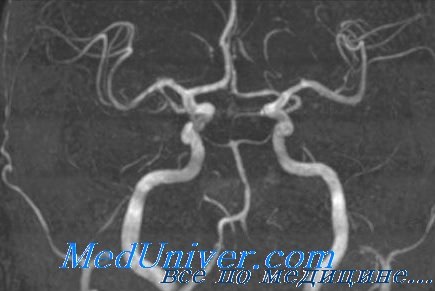
4. Исследования ТИА в вертебробазилярном бассейне: аудиометрия и калорические пробы для подтверждения поражения лабиринта; исследование сосудов: ультразвуковое исследование сосудов шеи, магнитно-резонансная ангиография; ангиография церебральных сосудов у отдельных пациентов
5. Лечение ТИА в вертебробазилярном бассейне: устранение факторов риска; антитромбоцитарные средства; иногда антикоагулянты
Головокружение, связанное с ТИА в вертебробазилярном бассейне, следует заподозрить у пациентов старше 55 лет с факторами риска цереброваскулярной патологии, такими как курение, артериальная гипертензия, сахарный диабет или гиперлипи-демия. Патологию сердца не относят к типичных факторам риска в данном случае, поскольку повторная эмболия в сосуды, кровоснабжающие лабиринт или вестибулярные ядра, весьма маловероятна.
Транзиторные ишемические атаки (ТИА) могут проявляться изолированным системным головокружением либо его сочетанием с другими признаками нарушения кровообращения в вертебробазиляр-ном бассейне. У большинства пациентов с изолированным системным головокружением как проявлением ТИА во время других эпизодов присутствуют прочие симптомы дисциркуляции в вертебробазилярной системе.
Таким образом, если у пациента в течение длительного времени (более 6 мес) клиническая картина исчерпывается рецидивирующим системным головокружением, диагноз ТИА в вертебробазилярном бассейне очень маловероятен. Системное головокружение при ТИА в вертебробазилярном бассейне возникает остро, обычно без видимых причин. Максимальная продолжительность ТИА произвольно ограничена 24 ч, однако в большинстве случаев симптоматика сохраняется от нескольких минут до 1—2 ч. Повороты или другие движения в шейном отделе позвоночника очень редко провоцируют ишемическое головокружение.
В подавляющем большинстве случаев головокружение, возникающее при движениях шеи, в действительности связано с движениями головы и отражает вестибулярные расстройства, такие как ДППГ или недостаточная компенсация односторонней вестибулярной недостаточности.
При клиническом обследовании можно выявить признаки атеросклероза сосудов, такие как снижение пульсации или шум над крупными артериями. Возможны признаки ранее перенесенных инсультов, такие как когнитивные нарушения, асимметрия рефлексов, рефлекс Бабинского, дефекты поля зрения, глазодвигательные расстройства или одностороннее снижение слуха.
ТИА в вертебробазилярном бассейне могут сочетаться с другими сосудистыми нарушениями, вызывающими системное головокружение или нарушения равновесия, такими как перенесенные стволовые инсульты или поражение мелких сосудов головного мозга.
Дополнительные исследования при головокружении из-за транзиторной ишемической атаки
Для подтверждения стойкого поражения лабиринта или иногда центральных проводящих путей используют аудиометрию и вестибулярные пробы. С помощью ультразвуковых методов можно выявить стеноз или окклюзию крупных экстра- и интракраниальных сосудов, магнитно-резонансная ангиография также позволяет визуализировать патологию сосудов среднего калибра. Показание для проведения ангиографии — подозрение на расслоение артерии, которое недостаточно хорошо визуализируется при магнитно-резонансной ангиографии.
Чреспищеводная эхокардиография позволяет идентифицировать атеросклеротические бляшки и атеротромбоз в дуге аорты — частые причины эмболии в вертебробазилярном бассейне.
Патогенез головокружения при транзиторной ишемической атаке
Кровоснабжение как периферического, так и центрального отделов вестибулярной системы осуществляется из вертебробазилярного бассейна. Задняя нижняя мозжечковая артерия отходит от позвоночных артерий и снабжает кровью каудальные отделы мозжечка и латеральную часть продолговатого мозга, включая каудальную часть вестибулярных ядер. Передняя нижняя мозжечковая артерия отходит от основной артерии и снабжает кровью средний отдел мозжечка, латеральные отделы моста мозга с ростральной частью вестибулярных ядер, вестибулярный нерв и лабиринт.
Следовательно, головокружение при ТИА в вертебробазилярном бассейне может возникать вследствие ишемии как лабиринта, так и ствола мозга. Основной причиной считают ишемию лабиринта, аргументируя это положение малым калибром артерии лабиринта, частым сочетанием головокружения с односторонним парезом полукружного канала и снижением слуха по кохлеарному типу.
К транзиторной ишемии вестибулярных структур могут приводить различные механизмы: окклюзия мелких сосудов, артерио-артериальная эмболия, стеноз крупных сосудов с дополнительным развитием атеротромбоза или без такового, расслоение артерии. Напротив, при кардиальной эмболии обычно поражаются различные сосудистые области, поэтому она маловероятна у пациентов с рецидивирующим головокружением.
Компрессия позвоночной артерии при шейном спондилезе может приводить к гипоперфузии в вертебробазилярном бассейне при чрезмерных поворотах головы, но данный синдром (синдром ротационной окклюзии позвоночной артерии) наблюдают крайне редко.
Дифференциальная диагностика головокружения при транзиторной ишемической атаке
При возникновении у пациента пожилого возраста с факторами риска цереброваскулярной патологии спонтанных приступов системного головокружения, продолжающихся несколько минут и сопровождающихся признаками нарушения кровообращения в вертебробазилярном бассейне, диагноз очевиден. Фактически единственная альтернатива — базилярная мигрень, также проявляющаяся стволовыми симптомами и иногда начинающаяся в пожилом возрасте.
Следовательно, необходимо уточнить наличие мигрени в анамнезе и мигренозных симптомов во время приступа головокружения. Если головокружение сочетается только лишь со слуховыми симптомами, следует исключить другие поражения лабиринта.
При изолированном спонтанном рецидивирующем головокружении в течение более 6 мес диагноз транзиторной ишемической атаки (ТИА) очень маловероятен, большинство таких случаев связаны с мигренью.
Лечение головокружения при транзиторной ишемической атаке (ТИА)
И врач, и пациент должны ответственно отнестись к устранению факторов риска цереброваскулярной патологии. Риск развития инсульта в течение года у пациентов с ТИА в вертебробазилярном бассейне составляет приблизительно 4%, его можно снизить приемом антитробоцитарных средств, таких как аспирин или клопидогрел. Пероральные антикоагулянты при связанных с атеросклерозом ТИА в вертебробазилярном бассейне обычно не применяют, но они могут быть показаны при частых ТИА на фоне выраженного стеноза позвоночной или основной артерии (в таких случаях высок риск стволового инсульта, в случае эффективности терапии ТИА исчезают).
Все большую распространенность приобретает ангиопластика позвоночных и основной артерий, однако ее долгосрочная эффективность пока еще должным образом не изучена.
Учебное видео анатомии сосудов Виллизиева круга, кровоснабжающих головной мозг
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Читайте далее «Причины кратковременных приступов головокружения. Диагностика пароксизмальных рецидивирующих головокружений»
Оглавление темы «Причины головокружения»:
- Головокружение при транзиторной ишемической атаке (ТИА): клиника, диагностика, лечение
- Причины кратковременных приступов головокружения. Диагностика пароксизмальных рецидивирующих головокружений
- Головокружение при перилимфатической фистуле. Диагностика дефекта полукружного канала лабиринта
- Головокружение при аутоиммунном поражении внутреннего уха
- Головокружение при сифилисе внутреннего уха. Диагностика сифилиса внутреннего уха
- Головокружение при шванноме VIII пары черепных нервов — невриноме слухового нерва
- Редкие причины рецидивирующих кратковременных головокружений
- Тактика при трудностях диагностики причин рецидивирующих головокружений. Рекомендации
- Заболеваний проявляющихся повторными эпизодами несистемного головокружения
- Головокружение при ортостатической гипотензии. Клиника, диагностика, лечение ортосатической гипотензии
Источник

Пароксизмальное позиционное головокружение — повторные преходящие краткосрочные приступы системного головокружения, провоцируемые изменением положения головы. Связаны с наличием плавающих в эндолимфе или фиксированных на купуле отолитов. Кроме тошноты и иногда рвоты, приступы пароксизмального головокружения не сопровождаются какой-либо другой симптоматикой. Диагноз базируется на жалобах пациента, положительной пробе Дикса–Холлпайка, результатах вращательного теста. Лечение состоит в проведении специальных лечебных методик Эпли или Семонта, выполнении вестибулярной гимнастики.
Общие сведения
Пароксизмальное позиционное головокружение (ППГ) представляет собой доброкачественное приступообразное системное головокружение, продолжительностью от нескольких секунд до 0,5 мин, возникающее при движениях головы, чаще в горизонтальном положении тела. Описано в 1921 г. Робертом Барани. В 1952 г. Дикс и Холлпайк предположили связь заболевания в нарушениями в органе равновесия и предложили к клиническому использованию провокационную диагностическую пробу, которой до сих пор пользуются специалисты в области неврологии и вестибулологии. Поскольку пароксизмальное позиционное головокружение не связано с органическим поражением внутреннего уха, а обусловлено лишь механическим фактором, к его названию зачастую прибавляют «доброкачественное». ППГ чаще встречается у женщин. Заболеваемость составляет около 0,6% населения в год. Люди старше 60-летнего возраста заболевают в 7 раз чаще, чем более молодые. Наиболее подверженный ППГ возрастной период — от 70 до 78 лет.
Причины пароксизмального позиционного головокружения
Вестибулярный аппарат образован 3-мя полукружными каналами и 2-мя мешочками. Каналы наполнены эндолимфой и высланы волосковыми клетками — вестибулярными рецепторами, воспринимающими угловые ускорения. Сверху волосковые клетки покрывает отолитова мембрана, на поверхности которой образуются отолиты (отоконии) — кристаллы бикарбоната кальция. В процессе жизнедеятельности организма отработавшие отолиты разрушаются и утилизируются.
При нарушении метаболизма (гиперпродукции или ослабленной утилизации) отоконий, их части свободно плавают в эндолимфе полукружных каналов, наиболее часто скапливаясь в заднем канале. В других случаях отолиты попадают в ампулы (расширения) каналов и прилипают там к купуле, покрывающей рецепторные клетки. Во время движений головы, отоконии перемещаются в эндолимфе каналов или смещают купулу, тем самым раздражающим образом воздействуя на волосковые клетки и вызывая головокружение. После окончания движения отолиты оседают на дно канала (или перестают смещать купулу) и головокружение прекращается. Если отоконии располагаются в просвете каналов, то говорят о каналолитиазе, если они осаждаются на купуле — то о купулолитиазе.
Не смотря на подробно изученный механизм возникновения ППГ, причины образования свободных отоконий в большинстве случаев остаются не ясны. Известно, что у ряда пациентов отолиты образуются вследствие травматического повреждения отолитовой мембраны при черепно-мозговой травме. К этиофакторам, обуславливающим пароксизмальное позиционное головокружение, относят также перенесенный ранее лабиринтит вирусной этиологии, болезнь Меньера, спазм кровоснабжающей лабиринт артерии (при мигрени), хирургические манипуляции на внутреннем ухе, прием ототоксических фармпрепаратов (в первую очередь, антибиотиков гентамицинового ряда). Кроме того, ППГ может выступать в качестве сопутствующей патологии при других заболеваниях.
Симптомы пароксизмального позиционного головокружения
Основу клинической картины составляет транзиторное системное головокружение — ощущение движения предметов в горизонтальной или вертикальной плоскости, как бы вращающихся вокруг тела пациента. Подобный пароксизм головокружения провоцируется движениями головой (поворотами, запрокидыванием). Наиболее часто возникает в положении лежа, при переворачивании в кровати. Поэтому большинство атак ППГ приходится на утреннее время, когда пациенты лежат в кровати после просыпания. Иногда пароксизмы головокружения возникают во сне и приводят к пробуждению больного.
В среднем атака ППГ длится не более 0,5 мин, хотя пациентам этот период представляется более длительным, в своих жалобах они зачастую указывают, что головокружение продолжается несколько минут. Характерно, что приступ не сопровождается шумом в ушах, головной болью, падением слуха (тугоухостью). Возможна тошнота, в отдельных случаях — рвота. В течении нескольких часов после приступа или периодически в промежутках между ними некоторые пациенты отмечают наличие несистемного головокружения — чувства покачивания, неустойчивости, «дурноты». Иногда атаки ППГ имеют единичный характер, но в большинстве случаев в период обострения они возникают несколько раз в неделю или в сутки. Затем следует период ремиссии, при котором пароксизмы головокружения отсутствуют. Он может продолжаться до нескольких лет.
Приступы позиционного головокружения не представляют собой опасности для жизни или здоровья пациента. Исключение составляют случаи, когда пароксизм случается при нахождении человека на большой высоте, подводном погружении или вождении транспортного средства. Кроме того, повторяющиеся атаки могут негативно влиять на психо-эмоциональное состоянии пациента, провоцируя развитие ипохондрии, депрессивного невроза, неврастении.
Диагностика пароксизмального позиционного головокружения
Диагноз ППГ базируется преимущественно на клинических данных. С целью его подтверждения невролог или вестибулолог проводят пробу Дикса–Холлпайка. Изначально пациент сидит, повернув голову на 45 градусов в пораженную сторону и фиксируя взгляд на переносице врача. Затем пациента резко переводят в положение лежа, запрокидывая при этом его голову на 30 градусов. По прошествии латентного периода (1-5 секунд) возникает системное головокружение, сопровождающееся ротаторным нистагмом. Для регистрации последнего необходима видеоокулография или электронистагмография, поскольку периферический нистагм подавляется при фиксации взора и визуально может быть не зафиксирован. После исчезновения нистагма пациента возвращают в положение сидя, что сопровождается легким головокружением и ротаторным нистагмом, направленным в обратную сторону по отношению к ранее вызванному.
Провокационную пробу выполняют с 2-х сторон. Двусторонняя положительная проба Дикса–Холлпайка, как правило, встречается при ППГ травматического генеза. Если в ходе пробы отсутствовало как головокружение, так и нистагм, она считается отрицательной. Если отмечалось головокружение без нистагма, то проба считается положительной, диагностируется т. н. «субъективное ППГ». После неоднократного повторения пробы нистагм истощается, головокружение не возникает, поскольку в результате повторных движений отолиты рассеиваются по полукружному каналу и не формируют скопление, способное воздействовать на рецепторный аппарат.
Дополнительной диагностической пробой выступает вращательный тест, который проводится в положении лежа с запрокинутой на 30 градусов головой. При положительной пробе после резкого поворота головы спустя латентный интервал возникает горизонтальный нистагм, который хорошо регистрируется при визуальном наблюдении. По направлению нистагма можно отличить каналолитиаз от купулолитиаза и диагностировать какой именно полукружный канал поражен.
Дифференциальную диагностику ППГ необходимо проводить с позиционным головокружением при артериальной гипотонии, синдроме позвоночной артерии, синдроме Барре–Льеу, болезни Меньера, вестибулярном нейроните, фистуле лабиринта, заболеваниях ЦНС (рассеянном склерозе, новообразованиях задней черепной ямки). Основу дифдиагноза составляет отсутствие наряду с позиционным головокружением других, характерных для этих заболеваний, симптомов (тугоухости, «потемнения» в глазах, болей в шее, головных болей, ушного шума, неврологических нарушений и т. п.).
Лечение пароксизмального позиционного головокружения
Большинству пациентов рекомендована консервативная терапия, которая зависит от вида ППГ. Так, при купулолитиазе применяют вестибулярную гимнастику Семонта, а при каналолитиазе — специальные лечебные методики, направленные на изменение расположения отоконий. При остаточной и легкой симптоматике рекомендованы упражнения для тренировки вестибулярного аппарата. Фармакотерапия может иметь смысл в периоды обострения. Ее основу составляют такие препараты как циннаризин, гинкго билоба, бетагистин, флунаризин. Однако медикаментозная терапия может служить лишь дополнением к лечению специальными методиками. Следует сказать, что некоторые авторы высказывают большие сомнения в отношении ее целесообразности.
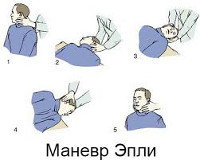
К наиболее распространенным лечебным методикам относится прием Эпли, заключающийся в последовательной фиксации головы в 5-ти различных положениях. Прием позволяет переместить отолиты из канала в овальный мешочек лабиринта, что приводит к купированию симптомов ППГ у 85-95% пациентов. При приеме Семонта пациента из положения сидя с повернутой в здоровую сторону головой переводят в положения лежа на пораженной стороне, а затем, не изменяя поворота головы, через положение сидя в положение лежа на здоровой стороне. Такая быстрая смена положения головы позволяет освободить купулу от осевших на нее отолитов.
В тяжелых случаях с частыми атаками позиционного головокружения, не купирующегося применением методик Эпли и Семонта, рассматривается вопрос хирургического лечения. Операционное вмешательство может состоять в пломбировании пораженного полукружного канала, избирательном пересечении отдельных вестибулярных волокон, лазеродеструкции лабиринта.
Источник

