Упражнения для лечения доброкачественного позиционного головокружения
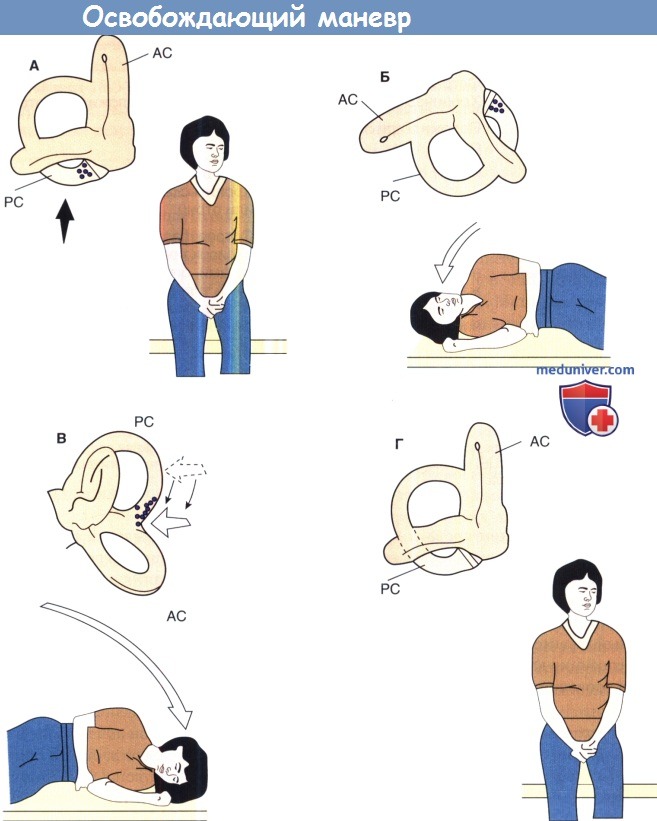
Лечебные упражнения при вестибулярном головокруженииК понятию вестибулярной реабилитации относятся такие вмешательства, как методики репозиции, упражнения, направленные на вестибулярную адаптацию, формирование привыкания, а также общеукрепляющие упражнения для улучшения мышечной силы, походки и равновесия. Позитивное влияние вестибулярной реабилитации на нарушения походки и равновесия, вызванные вестибулярной гипофункцией, показано во многих исследованиях. Вдобавок, контролируемые исследования продемонстрировали улучшение динамической остроты зрения и уменьшение осциллопсии вместе со снижением асимметрии вестибулоокулярного рефлекса. а) Упражнения при доброкачественном пароксизмальном позиционном головокружении. Нистагм возникает в случаях, когда полукружные каналы со смещенными отокониями попадают в зависимые от гравитации положения, как при пробе Dix-Hallpike. Каждый полукружный канал вызывает определенное движение глазных яблок, что помогает клиницисту выбрать правильный подход к лечению. В настоящее время разработано три подхода к лечению, каждый из которых основан на патофизиологических теориях расстройства. Эти методики включают в себя репозицию каналолита, освобождающий маневр (по Semont) и упражнения по Brandt-Daroff. Методика репозиции каналолита основана на теории каналолитиаза, согласно которой в полукружном канале имеются свободно плавающие частицы. Выполняется последовательное изменение положения головы пациента в пространстве таким образом, чтобы переместить частицы из пораженного полукружного канала в преддверие. Как только частицы оказываются в преддверии, симптомы должны купироваться. Движения, используемые для лечения каналолитиаза заднего и переднего полукружных каналов, одинаковы. На рисунке ниже показана методика, применяемая при поражении правого заднего или переднего полукружного канала. После лечения пациента предупреждают о необходимости избегать вертикальных движений головы, которые опять могут привести к смещению отоконий. Важно проинструктировать пациента, что для предотвращения ригидности шейных мышц необходимо выполнять горизонтальные движения головой. Методика репозиции каналолита была также адаптирована к применению при поражении горизонтального полукружного канальца. Доброкачественное пароксизмальное позиционное головокружение значительно реже встречается в горизонтальном и переднем канальцах, частота рецидивов головокружения невысока. Освобождающий маневр (по Semont) был впервые предложен для лечения заднего полукружного канальца и базируется на теории купололитиаза при доброкачественном пароксизмальном позиционном головокружении. Он включает серию резких движений, направленных на удаление частиц с купулы. Освобождающий маневр эффективен в качестве альтернативного метода лечения каналолитиаза, хотя он может хуже переноситься пациентами. Упражнения по Brandt-Daroff изначально разрабатывались с целью развития привыкания ЦНС к провоцирующему положению. Они могут влиять и на удаление частиц с купулы или из канала. Эти упражнения представлены на рисунке ниже. Необходимо выполнять 5-10 упражнений три раза в день до тех пор, пока у пациента не будет достигнут двухдневный перерыв в головокружении. В случае появления у пациента сильного головокружения или тошноты, сокращение количества повторений упражнения до трех может улучшить переносимость. Важно объяснить пациенту, что движения туловища в направлении кровати должны выполняться быстро, и это может провоцировать головокружение. Пациенту также следует знать, что по окончании выполнения упражнений часто могут оставаться некоторые нарушения равновесия и тошнота. Остаточные симптомы обычно носят временный характер. Цель выполнения репозиции каналолита и освобождающего маневра — вернуть отоконии в преддверие. Упражнения Brandt-Daroff, хотя и были изначально направлены на формирование привыкания к периферическому вестибулярному ответу, также приводят к полной ремиссии, иногда уже после первой серии упражнений. Лечебная физкультура должна также включать обучение пациента применению этих методик в домашних условиях при возникновении рецидива. В таблице ниже приводятся рекомендации по применению перечисленных выше методик.
б) Упражнения при односторонней вестибулярной гипофункции. Пациенты с односторонней вестибулярной гипофункцией (ОВГ) должны быть проинформированы о том, что период восстановления в среднем занимает 6-8 недель с момента начала вестибулярной реабилитации. Для того, чтобы повысить приверженность лечению и выполнению упражнений, пациентов нужно регулярно поддерживать и информировать о результатах и целях. При этом типе реабилитации основное внимание должно уделяться упражнениям, направленным на стабилизацию походки и взгляда. Упражнения на вестибулярную адаптацию являются вариантом упражнений на стабильность взгляда, заключающихся в постоянном сдвиге изображения на сетчатке пациента. Сдвиг возникает, когда изображение объекта смещается с центральной ямки сетчатки, приводя к затуманиванию зрения. Сдвиг изображения на сетчатке необходим, так как этот сигнал используется для улучшения ответа оставшейся части вестибулярной системы. Однако головной мозг способен адаптироваться к небольшому смещению изображения на сетчатке и воспринимать объект отчетливо. Пациент должен сохранять взгляд сфокусированным на объекте. В противном случае слишком быстрые движения головы приведут к избыточному смещению изображения на сетчатке. Цель этих упражнений — улучшить вестибуло-окуломоторный рефлекс и задействовать другие глазодвигательные механизмы, способные поддерживать стабильность взгляда при движении головы. Основу вестибулярной адаптации составляют упражнения X1 и Х2. При упражнении X1 пациента просят выполнять максимально быстрые движения головой в горизонтальной плоскости (при необходимости, и в вертикальной), при этом сохраняя фокусировку на неподвижном объекте. Пациента необходимо обучить замедлять движения головы, если изображение объекта начинает расплываться. Хорошим объектом может служить визитная карточка, если попросить пациента сфокусироваться на слове или на отдельной букве в слове. Начальное расстояние до объекта должно составлять длину вытянутой руки. При упражнении Х2 от пациента требуется смещать голову и объект в противоположных направлениях. По мере улучшения состояния пациента, оба упражнения должны усложняться. Увеличение сложности может заключаться в использовании отвлекающего фона (жалюзи, шахматная доска), в то время как пациент пытается прочитать букву или слово; изменении расстояния до объекта, увеличении скорости движения головы, выполнении упражнений стоя или во время ходьбы. Упражнения на устойчивость положения тела в пространстве были разработаны для улучшения равновесия за счет развития механизмов поддержания равновесия с учетом ограниченных возможностей пациента, какими бы они ни были: соматосенсорными, зрительными или вестибулярными. Важно включать движения головы в эти упражнения, так как пациенты с вестибулярной недостаточностью имеют склонность ограничивать движения головой. Ощущение движения — распространенная среди пациентов с вестибулярной гипофункцией жалоба. Упражнения, направленные на развитие привыкания, оправданы у пациентов с односторонней вестибулярной гипофункцией, длительно страдающих от несистемного головокружения и ощущения движения. Привыкание — это уменьшение реакции на многократно повторяемое движение. Эти упражнения были первыми эффективными методиками, использованными при лечении пациентов с вестибулярными расстройствами. Для назначения упражнения на привыкание специалист по лечебной физкультуре должен определить провоцирующие положения. Когда положение вызывает минимальное или умеренное головокружение, пациент должен оставаться в провоцирующем положении в течение 30 секунд или до ослабления симптома (что наступит раньше). Пациенту выдается индивидуальная домашняя программа упражнений, основанная на результатах позиционной оценки. Каждое из провоцирующих упражнений должно повторяться 3-5 раз, 2-3 раза в день.
в) Упражнения при двусторонней вестибулярной гипофункции. Лечение пациентов с двусторонней вестибулярной гипофункцией (ДВГ) направлено на купирование основных жалоб — нестабильности взгляда при движении головы, нарушения равновесия и атаксии при ходьбе. Восстановление после двустороннего повреждения вестибулярной системы занимает значительно больше времени, чем после одностороннего повреждения. По этой причине обучение пациентов с акцентом на повседневной активности является приоритетом. Упражнения на устойчивость взора могут быть схожи с упражнением X1, описанным в лечении односторонней вестибулярной гипофункции. Упражнение Х2 может не подойти из-за избыточного смещения изображения на сетчатке. Вместо этого, улучшить устойчивость взора, за счет улучшения предварительной подготовки движения глаз центральной нервной системой, могут упражнения, включающие последовательные движения глаз и головы, а также использование воображаемых объектов. Пациенты с двусторонней вестибулярной гипофункцией зависят от соматических ощущений и/или зрения для поддержания равновесия тела. Упражнения на равновесие должны улучшить использование этих сигналов. Необходимо позаботиться о безопасности выполняемых упражнений, так как пациенты с двусторонней гипофункцией лабиринта более склонны к падениям. Крайне важная задача — начать программу лечебной ходьбы и, по возможности, выполнять ее ежедневно. В дальнейшем можно перейти к ходьбе по различным поверхностям (трава, гравий, песок) и в различной обстановке (бакалейная лавка, торговый комплекс). Ежедневная активность должна быть продолжена и после окончания курса вестибулярной реабилитации. К другим рекомендованным занятиям можно отнести упражнения в бассейне и ушу. Преимущество бассейна заключается в возможности держаться на воде, уменьшая страх перед силой тяжести, что позволяет пациенту двигаться безопасно, без риска падения на землю. Ушу включает медленные контролируемые движения, которые могут использоваться для улучшения равновесия, гибкости и увеличения силы. В большинстве случаев человек с двусторонней вестибулярной недостаточностью будет постоянно испытывать функциональные ограничения. Такие виды активности, как ходьба в темноте, ночное вождение, виды спорта, требующие быстрых движений головы, могут быть навсегда ограничены. Пациентам старшего возраста может потребоваться трость для безопасной ходьбы в темноте или по неровной поверхности. Упражнения, направленные на привыкание, у пациентов с двусторонней утратой вестибулярной функции не эффективны.
г) Упражнения центрального поражения вестибулярной системы. При точно установленном диагнозе центрального вестибулярного поражения (ЦВП) физиотерапевт должен аккуратно подходить к выбору стратегии реабилитации. Прежде всего необходимо сообщить пациенту о вероятности восстановления. Обычно для восстановления требуется не менее шести месяцев, и оно может быть неполным. Многие из адаптивных механизмов, задействованных в восстановлении вестибулярной системы, являются центральными и могут быть также повреждены исходным заболеванием. Занимаясь реабилитацией пациентов с черепно-мозговой травмой, врач лечебной физкультуры не должен использовать слишком интенсивную тактику, усугубляя симптомы, от которых страдает пациент. И хотя вестибулярная реабилитация может иметь перспективы в лечении пациентов с черепно-мозговой травмой, она не всегда может быть терапией выбора в силу своей раздражающей природы. Лечебная физкультура при поражении вестибулярной системы на уровне ствола мозга (вестибулярных ядер) скорее всего будет походить на лечение односторонней вестибулярной гипофункции и иметь аналогичный прогноз. При корковых поражениях вестибулярной системы восстановление также возможно, аналогично процессу восстановления после инсульта. Кроме того, упражнения на равновесие и ходьбу, которые задействуют соматосенсорный, зрительный и вестибулярный компоненты, также являются эффективными средствами у этой категории больных. д) Упражнения невестибулярного головокружения. Многие пациенты с жалобами на головокружение и нарушение равновесия, несмотря на нормальную функцию вестибулярного аппарата по клиническим данным (отрицательные результаты тестов на ДППГ, индуцированный движениями головы нистагм, теста с импульсными движениями головы), все равно будут страдать от нарушенного равновесия и чувствительности к движению. Эти пациенты могут быть успешно вылечены с использованием методов вестибулярной реабилитации, применяемых у больных с истинной вестибулярной патологией. При большинстве вариантов патологии вестибулярной системы для реабилитации необходимо движение. Восстановление вестибулярной системы будет неполным без движения головы. Этот основополагающий принцип необходимо подробно объяснить пациенту в беседе о возвращении к повседневной активности и выполняемых в домашних условиях упражнениях. Определение такого уровня нагрузки, которая приведет к эффективной вестибулярной реабилитации, не вызывая при этом негативных эффектов, является непростой задачей. — Также рекомендуем «Уильям Уайльд, Йоханнес Кессель, Карл Олаф Нюлен в истории хирургии уха» Оглавление темы «Лечение вестибулярного головокружения.»:
|
Источник
Определение
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) возникает в виде повторных эпизодов, чаще продолжительностью менее одной минуты. Приступы провоцируются изменением положения головы: поворотами, запрокидыванием, а также переменой положения тела, в том числе в положении лёжа, даже во сне. Между приступами могут сохраняться вегетативные нарушения (тошнота, редко рвота, колебания артериального давления, потоотделение) и нарушения равновесия, поэтому пациенты могут описывать постоянное головокружение.
С течением времени тяжесть приступов, как правило, уменьшается. Слово «доброкачественное» — означает, что заболевание проходит само, без лечения, не нанося пациенту стойкого вреда.
ДППГ является наиболее частым видом головокружений. Приступы чаще всего развиваются у женщин пожилого возраста. Однако, заболевание может возникать в любом возрасте.
Приступы ДППГ, в большинстве случаев, связаны с отрывом, разрушением или увеличением в размерах отолитов.
Отолиты (отоконии) — это слоистые камешки, состоящие преимущественно из кристаллов карбоната кальция, как перламутр или жемчуг. Они погружены в желеобразный слой, окутывающий волоски чувствительных клеток на поверхности макулы (пятно) сферического и элептического мешочков вестибулярного анализатора. Отолиты, желеобразный слой и волоски чувствительных клеток образуют отолитовую мембрану.
Элиптический мешочек (маточка) соединяется с тремя полукружными канальцами (ПКК), расположенными в трёх перпендиуклярных плоскостях: латеральным, передним и задним. В их расширениях в месте соединения с маточкой, также есть чувствительная область — ампулярный гребешок, покрытый сходной с отолитовой мембраной структурой — купулой. В норме, купула разделяет ПКК и маточку. Отолитов она не содержит. Купула обеспечивает восприятие угловых ускорений головы, реагируя на изменения давления в ампуле, возникающие вследствие инерции эндолимфы (жидкости, заполняющей, ПКК и мешочки вестибулярного анализатора).
Оторвавшиеся отолиты или их фрагменты могут попадать в ампулы ПКК и раздражать области купулы. Такой, более частый, вариант ДППГ называется каналитиазом.
Благодаря балансу между образованием и рассасыванием слоёв, из которых состоят отолиты, обеспечивается их обновление, а также рассасывание оторвавшихся отолитов. При нарушении баланса, один из отолитов приобретает большие размеры (в 2-4 раза больше соседних клеток), большая масса приводит к большей смещаемости по сравнению с соседними фиксированными отолитами, что является источником раздражения вестибулярной системы. Такой вариант ДППГ называется купололитиазом, для него характерно более длительное течение (несколько месяцев), отсутствие эффекта от вестибулярных маневров.
Асимметричное поступление сигнала в головной мозг при одностороннем раздражении вестибулярного аппарата, нарушает иллюзию равновесия, созданную взаимодействием вестибулярной, зрительной и проприоцептивной системы (получающей сигналы с мышц и связок, оценивающей положение сегментов конечностей). Возникает ощущение головокружения.
Чувствительные клетки вестибулярного анализатора подают в головной мозг сигнал максимальной интенсивности в течение первой секунды раздражения, затем сила сигнала экспоненциально снижается, что лежит в основе кратковременности симптомов ДППГ.
Наиболее часто встречается поражение заднего ПКК (90%), реже латерального (8%), остальные случаи вызваны поражением переднего ПКК и сочетанным поражением нескольких канальцев. Классические случаи ДППГ вследствие поражения заднего ПКК являются идиопатическими в 35% случаев, предшествующие черепно-мозговые травмы (иногда незначительные) и хлыстовые травмы шеи отмечаются у 15% пациентов.
В остальных случаях ДППГ вызвано другими нарушениями: чаще всего болезнью Меньера (30%), вестибулярным нейронитом, оперативными вмешательствами на органе слуха, придаточных пазухах носа, герпетическим поражением ушного ганглия и нарушениями кровообращения структур внутреннего уха. В популяционных исследованиях выявлена прямая зависимость вероятности развития ДППГ с возрастом, женским полом, мигренью, гигантоклеточным артериитом, факторами риска сердечно-сосудистых осложнений — артериальной гипертонией и дислипидемией, а также с инсультами в анамнезе, что подтверждает значимость сосудистых причин в отдельных случаях.
Выделен синдром Lindsay-Hemenway — острое головокружение, с последующим развитием приступов ДППГ и уменьшением или полным исчезновением нистагма в калорической пробе вследствие нарушения кровообращения в системе передней вестибулярной артерии.
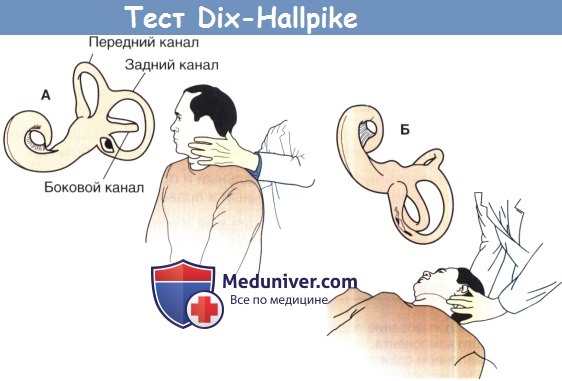
Диагноз ДППГ выставляется на основании оценки нистагма при проведении специальных маневров — приёмов, вызывающих угловые ускорения головы пациента.
Поражение заднего полукружного канальца
Проба Дикса-Холлпайка — «Золотой стандарт» диагностики ДППГ, вызванного патологией заднего ПКК:
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова запрокидывается назад с углом в 30 ˚ по отношению к оси тела, свешивается с края кушетки.
- Наблюдают за движением глаз. Нистагм и головокружение возникают с задержкой на несколько секунд и продолжаются менее 1 минуты.Нистагм имеет типичную траекторию: вначале возникает тоническая фаза, во время которой глазное яблоко отводится кверху, от нижележащего уха, отмечается ротаторный компонент, затем возникают клонические движения глаз в сторону пола/нижележащего уха.
- После прекращения нистагма пациента возвращают в положение сидя и снова наблюдают за движением глаз, нистагм может появиться повторно, но иметь противоположное направление.
При повторных проведениях пробы с поворотом головы в ту же сторону с каждым разом интенсивность и продолжительность нистагма уменьшаются.
Процедуру повторяют с поворотом головы в противоположную сторону
Сторону поражения определяют по тому, на какой стороне возникают позиционный нистагм и головокружения.
Поражение переднего полукружного канальца
Поражение переднего ПКК также выявляется в пробе Дикса-Холлпайка, ротаторный нистагм при этом направлен от нижележащего уха. Остальные характеристики сходны.
Поражение латерального полукружного канальца
Поражение латерального ПКК выявляется в положении пациента лёжа при помощи поворота головы в плоскости канала справа налево и наоборот (roll test). Возникает горизонтальный нистагм, с клоническим компонентом, направленным вниз, преимущественно при повороте пораженным ухом вниз, если снизу расположено здоровое ухо, также возникает нистагм, клонический компонент которого направлен вниз, но менее выраженный.
У четверти пациентов каналолитиаз в латеральном ПКК сочетается с каналолиазом заднего ПКК. В противоположность нистагму, направленному вниз, клонический компонент вызванного нистагма направлен к вышележащему уху. Эта форма сочетается с нахождением отолитов в передней части латерального ПКК или фиксированным к купуле отолитом, в то время, как при свободно перемещающихся отолитах возникает нистагм, направленный в сторону нижележащего уха.
На результаты тестов могут оказывать влияние стеноз позвоночного канала шейного отдела, радикулопатия шейных сегментов спинного мозга, выраженный кифоз, ограничения движения в шейном отделе позвоночника: ревматоидный артрит, анкилозирующий спондилит, болезнь Педжета, позвоночно-спинномозговая травма, морбидное ожирение, синдром Дауна. В этом случае возможно использование поворотного кресла Барани.
При отрицательных результатах проб, предварительный диагноз ДППГ выставляется на основании жалоб на позиционное головокружение и подтверждается успешным выполнением вестибулярных маневров.
Если при осмотре выявляется нистагм, отличающийся от описанного выше, а также — другие неврологические симптомы, требуется исключение других поражений нервной системы.
Ряд видов головокружений и нистагма появляются только при изменении положения головы в пространстве — являются позиционными.
Нистагм и головокружение вращательного характера могут вызывать как центральное (например, связанное с поражением ствола головного мозга или мозжечка), так и периферическое (каналолитиаз, вестибулярный нейронит, поражение ушного ганглия, перилимфатическая фистула) поражения вестибулярного анализатора, а также сочетанное поражение центральных и периферических структур — менингит, интоксикация.
Головокружение может быть вызвано нарушениями кровообращения: тромбозом вестибулярных артерий, мигренью, ортостатической гипотензией, пароксизмальными нарушениями сердечного ритма.
Актуальность дифференциальной диагностики этих причин связана с тем, что центральные формы требуют специального вмешательства.
Наиболее часто назначаемым исследованием является МРТ головного мозга. В ряде случаев для диагностики может потребоваться выполнение ортостатической пробы, мониторинга артериального давления и ЭКГ, дуплексного сканирования брахиоцефальных артерий/транскраниальной допплерографии, рентгенографии шейного отдела позвоночника, а также офтальмологического обследования.
Позиционные манёвры используются и для лечения пациента. Лечение проводится с участием врача и учитывает расположение отолита по данным диагностического маневра.
Поражение заднего полукружного канальца
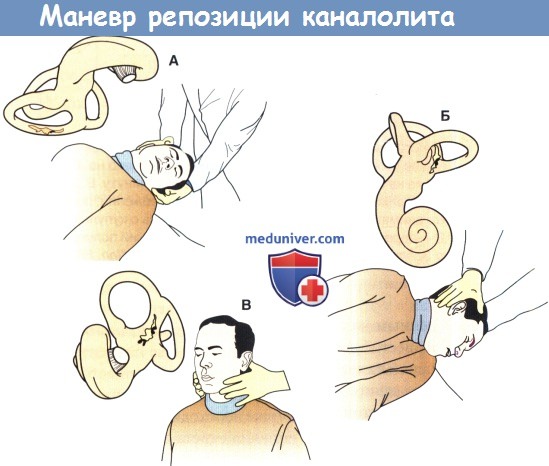
Манёвр Эпли
Наиболее изученным является манёвр Эпли. Он применяется при патологии заднего и латерального ПКК:
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Через 20 секунд, голова поворачивается в здоровую сторону на 90 ˚
- Через 20 секунд, голова поворачивается в том же направлении на 90 ˚ вместе с телом пациента, таким образом, чтобы лицо было обращено вниз.
- Через 20 секунд пациент возвращается в положение сидя.
- Для лечения поражения заднего ПКК также используется маневр Симона:
- В положении сидя поворачивают голову на 45 ˚ в сторону «здорового» уха, например правого
- Пациента быстро укладывают на левый бок (голова лицом вверх), возникает приступ головокружения с ротаторным нистагмом влево, сохраняют положение в течение 3-х минут. За это время отолиты опускаются в самую нижнюю часть ПКК.
- Быстро поворачивают пациента на правый бок (голова лицом вниз). Сохраняют положение также в течение 3-х минут.
- Пациента медленно возвращают в исходное положение.
Фиксированный отолит рассасывается в течение нескольких недель. Столько же времени требуется для исчезновения приступов головокружения при естественном течении заболевания.
По данным исследования Casani A.Р. с соавт. (2011) средняя продолжительность головокружения при поражении заднего ПКК составила 39 дней, при поражении латерального ПКК — 16 дней.
Манипуляции часто сопровождаются резким временным усилением симптомов заболевания: головокружения, тошноты, вегетативных симптомов.
После проведения маневра требуется наблюдение пациента через 3 суток и 1 месяц, что позволит повторить манёвр в случае его неэффективности или своевременно начать поиск других причин головокружения при появлении новых симптомов.
Рецидивы возникают относительно редко (3,8 — 29% случаев).
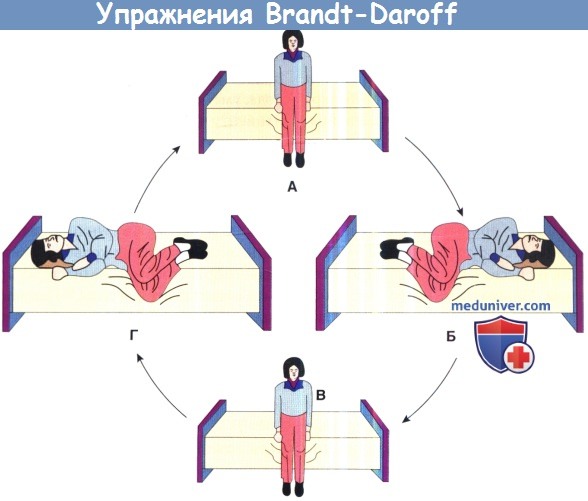
Гимнастика Брандта-Дароффа
В случае неэффективности манёвров, выполненных врачом, пациентам с поражением заднего ПКК рекомендуется гимнастика Брандта-Дароффа для самостоятельного выполнения:
- Утром, после сна, сесть на кровать, выпрямив спину (Позиция 1)
- Затем необходимо лечь на левый (правый) бок с повернутой кверху головой на 45° (для сохранения правильного угла удобно представить стоящего рядом с Вами человека на расстоянии 1,5 метров и удержать взгляд на его лице) (Позиция 2)
- Задержаться в таком положении на 30 секунд или пока головокружение не исчезнет
- Вернуться в исходное положение сидя на кровати
- Затем необходимо лечь на другой бок с повернутой кверху головой на 45° (Позиция 2)
- Задержаться в таком положении на 30 секунд
- Вернуться в исходное положение сидя на кровати (Позиция 1)
Повторить описанное упражнение 5 раз.
В случае, если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
Упражнения при поражении латерального ПКК
Метод пролонгированного положения Vannucchi
Лежание на боку поражённым ухом вверх в течение 12 часов,
Метод «барбекю»
Метод «барбекю» — поворот пациента на 360 ˚ — пациента в положении лёжа последовательно поворачивают в направлении к здоровому уху на 90 ˚ до тех пор, пока он не примет исходное положение.
Метод Lampert и Tiel-Wilck (на видео выше — манёвр при поражении правого уха)
Голова пациента поворачивается на 270 ˚ от больного уха к здоровому.
В специальных исследованиях показана достаточная эффективность упражнений, выполняемых пациентами. Не выявлено различий в эффективности манёвром в специализированных клиниках и в учреждениях, оказывающих первичную помощь.
Медикаментозное лечение
Препаратов, оказывающих прямое воздействие на канало-/купололитиаз не существует.
Медикаментозное лечение целесообразно только при частых приступах или во время проведения маневров.
Используются препараты, снижающие возбудимость вестибулярной системы, как избирательно, так и за счёт общего седативного действия. К первым относятся препараты с вестибулолитическим действием — блокаторы Н1 и Н3 гистаминовых рецепторов, циннаризин, атаракс, антигистаминные препараты первых генераций — димедрол, пипольфен.
Получены доказательные данные в пользу снижения интенсивности головокружения при выполнения манёвра Эпли одновременно с приёмом бетагистина 24мг х 2 раза в день в течение недели.
Седативные препараты, чаще бензодиазепиновые транквилизаторы (диазепам), используются в условиях стационара для симптоматического лечения тяжёлых повторных приступов.
Хирургическое лечение
При отсутствии эффекта от консервативного лечения, пациентам выполняется хирургическое лечение: селективное пересечение заднего ампулярного нерва, частичная лабиринтэктомия с пломбировкой заинтересованного ПКК, селективная лазеродеструкция рецепторов.
Источник