Асимметрия рефлексов головная боль
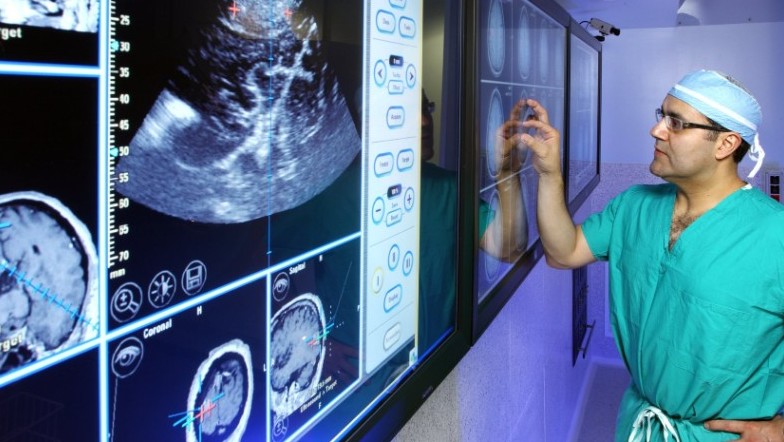

У каждого человека есть ряд физиологических особенностей.
Неправильное расположение (ассиметрия) желудочков может быть врожденным, но чаще всего оно говорит о некоем отклонении. Часто ассиметрию находят у новорожденных.
Причины
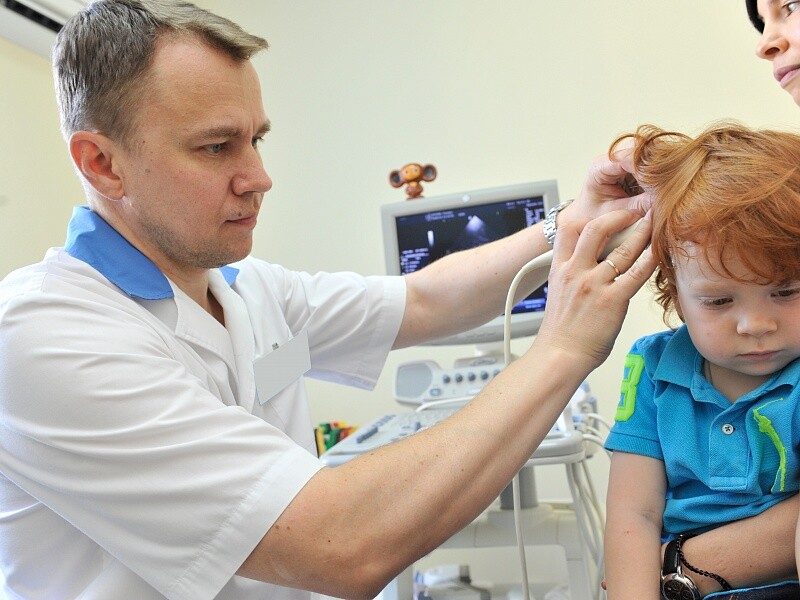
УЗИ тоже может выявить ассиметрию
Ассиметрию желудочков мозга не относят к самостоятельной болезни, это симптом другого процесса. Под асимметрией понимают расширение латеральных вентрикулярных полостей мозга.
Если один желудочек больше другого, это говорит о патологии, потому что в норме они должны быть одинаковыми.
Чаще всего это отклонение находят у детей в возрасте до года. Тогда асимметрия признается перинатальным состоянием, на которое повлияли факторы внешней среды. Редко такое отклонение наблюдают у взрослых.
Желудочки мозга – это полости, где сообщаются жидкости из подпаутинного пространства и спинномозгового канала. Внутри них есть эпендима, где находятся сосуды, в которых появляется цереброспинальное вещество.
Располагаются они вдоль срединной линии, с разных сторон от нее. Если они увеличены или расположены ассиметрично, это признак нарушения производства ликвора, а это сигнализирует о:
- увеличении количества спинномозговой жидкости;
- нарушении обмена веществ в цереброспинальном секрете;
- нарушении оттока ликвора.
Изменяется процесс функционирования ликвора в организме, если из-за патологии появляется раздражение вентрикулярных хориодальных сплетений. Обычно это говорит о нейроинфекции.
Также нарушение потока движения жидкостей может быть вызвано появлением опухоли или кисты. Также увеличиваются желудочки после травм, гидроцефалии, налисия гематомы в месте удара. Такое же расширение характерно для инсульта и тромбоза.
Симптомы
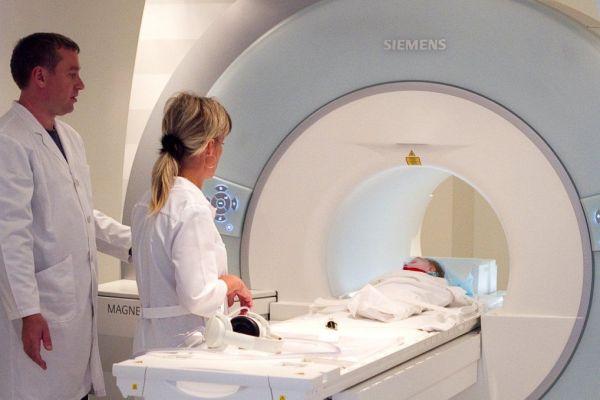
Самый достоверный способ диагностики ассиметрии желудочков мозга — МРТ
К внешним проявлением ассиметрии желудочков мозга относится множество вариантов, которые отличаются из-за уровня давления внутри черепа.
Прежде всего, это боль, которая может говорить и о других заболеваниях.
Среди характерных симптомов ассиметрии выделяют:
- головную боль;
- тошноту и рвоту;
- большой череп;
- позотонические рефлексы в обостренной форме;
- тревогу;
- плаксивость и беспокойство;
- слабые рефлексы новорожденных;
- расхождение сагиттального шва;
- большой родничок и напряжение в нем;
- гипотонус;
- тремор рук;
- отеки зрительного диска;
- бессоница;
- плохой аппетит;
- анемия;
- галлюцинации;
- пелена или точки перед глазами.
Эти проявления чаще всего есть у детей грудного возраста и дошкольников.
У взрослых эта патология часто не имеет симптомов и обнаруживается в том случае, если ищут другое заболевание мозга с помощью УЗИ.
Дети с асимметрией желудочков мозга часто плохо едят, часто плачут и очень беспокойны.
Диагностика
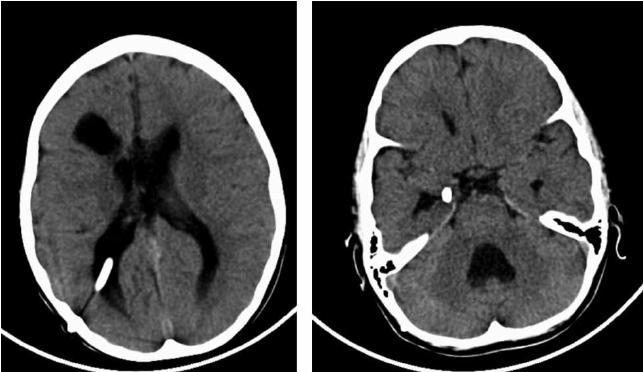
МРТ на котором видна ассиметрия желудочков мозга
Отличия в размере желудочков мозга и их ассиметрия хорошо заметны при УЗИ. Внешние признаки есть только у детей, у взрослых часто нет никаких проявлений.
Также асимметрия хорошо заметая на МРТ, КТ, нейросонограмме, при обследовании дна глаза, пункции ликвора.
Если они немного больше нормы, то повторный осмотр надо провести через пару месяцев после установки патологии. Это позволяет отследить динамику и степень ассиметрии и заняться лечением при необходимости.
Поэтому детям постоянно измеряют окружность головы и другие ее размеры, чтобы видеть динамику развития.
Лечение

Перед лечением ассиметрии требуется тщательная диагностика
Если диагноз ассиметрии подтвержден, лечение выбирается неврологом и нейрохирургом в комплексе. Если случай тяжелый, чтобы избежать последствий, ребенок или взрослый помещаются в больницу, где постоянно мониторят их состояние.
Чаще всего такую аномалию можно исправить с помощью препаратов. Для этого используют мочегонные, которые уменьшают выработку секрета спинномозгового отдела.
Иногда применяют ноотропы, чтобы кровь лучше поступала к мозгу. Для улучшения эмоционального состояние назначают седативное. Прийти в тонус помогает массаж и занятия спортом.
Обычно такое лечение длительное, оно помогает убрать причины появления асимметрии, так что излечение происходит полное.
Если заболевание вызвано инфекцией, придется принимать курс антибиотиков. Если найдено новообразование, вызывающее ассимтерию придется пережить операцию.
Возможные осложнения

Если у ребенка после рождения нашли небольшое увеличение размера желудочков или их ассиметрию, это состояние можно оставить под наблюдение врача, потому что чаще всего все нормализуется в течение года.
Невролог будет назначать периодическое УЗИ, чтобы отмечать динамику.
Если же отклонения большие, то могут пострадать церебральные части мозга. А это приведет к печальным последствиям:
- развитие ДЦП;
- синдром Тернера;
- отклонение в умственном или физическом развитии;
- нарушение зрения;
- деформация черепа;
- эпилепсия;
- галлюцинации.
У взрослых без лечения асимметрия может привести к появлению психических расстройств, комы и даже смерти.
Чтобы избежать этих осложнений, надо обратиться вовремя за помощью к неврологу. После диагностики и уточнения диагноза будут предложены варианты лечения.
Источник
Наиболее важными принципами в диагностике головной боли (цефалгии) является:
(1) определение первичности или вторичности цефалгии, так как вторичная головная боль не может быть излечена без воздействия на вызывающий ее патологический фактор;
(2) выявление механизма головной боли, так как только адекватное воздействие на него может привести к положительному результату, в противном случае применение даже самых эффективных препаратов даст обратный эффект.
Для правильной квалификации любого цефалгического синдрома и его грамотного описания необходимо обратить внимание на три существенных момента:
(1) временной профиль головной боли; он включает: (а) характер начала — внезапное (за секунду), быстрое (за минуты), медленное (часы и дни); (б) продолжительность боли (секунды, минуты, часы, дни); (в) особенности течения (периодические, постоянные, постепенно нарастающие в интенсивности);
(2) провоцирующие факторы: например, ортостаз, сон, изменения положения головы, кашель, коитус, алкоголь, стресс, инфекция, травма, интоксикация, менструация, метеофакторы и т. д.;
(3) сопровождающие проявления: например, рвота, спутанность сознания, эпилептический припадок, острое появление очаговой неврологической симптоматики).
Современная международная классификация головной боли предусматривает специальный раздел, куда включены все формы головной боли, связанные с внутричерепными заболеваниями и повреждениями несосудистого характера. Независимо от характера этих заболеваний, предлагается три обязательных критерия для диагностики таких цефалгий:
(1) в клинической картине болезни должны иметь место симптомы и знаки внутричерепной патологии;
(2) параклинические методы обследования обнаруживают отклонения, подтверждающие эту патологию;
(3) головные боли оцениваются больным и врачом как новый симптом (не свойственный данному пациенту раньше) или как новый тип головной боли (больной говорит, что голова стала болеть «по-другому», а врач констатирует изменение характера цефалгий).
На сегодняшний день выделяют пять механизмов головной боли: сосудистый, ликворо-динамический, мышечного напряжения, невралгический, психалгический.
Сосудистые цефалгии, в свою очередь, могут быть вазомоторными при функциональном нарушении сосудистого тонуса, венозными и ишемически-гипоксическими (при органических изменениях сосудистой стенки у больных с атеросклерозом, артериальной гипертензией или васкулитом), причем у одного и того же пациента возможно сочетание нескольких механизмов, в определенной степени связанных с ее этиологией и часто совпадающих при разных причинных факторах.
Важными в диагностическом плане являются жалобы пациента, позволяющие заподозрить у него механизм головной боли. Так, пульсирующий характер цефалгии указывает на сосудистый механизм. Если пульсирующая головная боль односторонняя (гемикрания), она может свидетельствовать в пользу мигрени. При двусторонней пульсации можно думать о вегетативной дистонии или цереброваскулярных заболеваниях (дисциркуляторная энцефалопатия). Утренние головные боли, а также развивающиеся или усиливающиеся после пребывания в горизонтальном положении, сопровождающиеся отечностью век, характерны для венозных цефалгий. Сжимающий характер головной боли говорит о головной боли мышечного напряжения, которая уменьшается при движении мышц плечевого пояса, массаже воротниковой зоны и т.п. Распирающий характер цефалгии – признак внутричерепной гипертензии, при этом головная боль усиливается в горизонтальном положении, при кашле, натуживании и может сопровождаться головокружением, рвотой, то есть общемозговыми симптомами.
(!) Следует отметить, что практические врачи часто переоценивают роль внутричерепной гипертензии как механизма головной боли. Более того, иногда у больного, наоборот, развивается внутричерепная гипотензия, при этом усиливается головная боль при ходьбе, в вертикальном положении и уменьшается в горизонтальном. Больному рекомендуют спать без подушки, его состояние облегчается при опускании головы книзу.
Для диагностики головной боли важен анамнез. Возникновение впервые пароксизмальных головных болей в молодом возрасте, усиление их при физической нагрузке свидетельствуют, скорее, в пользу мигрени или вазомоторных головных болей на фоне вегетативной дистонии. Хронический характер боли неинтенсивного характера, усиление ее при эмоциональном или умственном напряжении говорят о тензионной боли (головная боль напряжения).
Важное значение придают клиническому или объективному исследованию, которое часто позволяет заподозрить причину цефалгии (при ее вторичном происхождении) и определить механизм. При обследовании пациента необходимо проводить следующие мероприятия:
(1) осмотр и пальпация головы с целью определения признаков травмы, мышечно-сухожильных уплотнений и пульсации височной артерии;
(2) исследование черепных нервов, в том числе глазного дна, при болезненности глаза необходимо исключить острую закрытоугольную глаукому;
(3) исследование полости рта, языка и неба для исключения стоматологической патологии;
(4) исследование височно-нижнечелюстных суставов на симметричность и объем движений, прикус, пощелкивание (для исключения дисфункции височно-нижнечелюстного сустава);
(5) исследование возможных триггерных точек в субокципитальной области и грудино-ключично-сосцевидной мышце, что указывает на отраженную боль мышечного напряжения;
(6) исследование нарушений осанки, скелетной асимметрии, возможных триггерных точек в плечах и спине, что также приводит к тензионным головынм болям;
(7) исследование движений в шее, менингеальных симптомов (менингит, субарахноидальное кровоизлияние);
(8) исследование мышечной силы верхних и нижних конечностей (для выявления парезов, параличей);
(9) исследование болевой чувствительности лица, рук и ног;
(10) пальпация шейных лимфоузлов, щитовидной железы, прослушивание сонных артерий, исследование ушей, глотки, легких, сердца, брюшной полости для исключения соматической патологии.
Сигналы, указывающие на развитие вторичных головных болей, сопутствующих опасным для жизни заболеваниям:
(1) появление головной боли в возрасте старше 50 лет;
(2) возникновение головной боли, отличающейся от обычной, или значительное усиление привычной головной боли (нарастающая интенсивность головной боли);
(3) головная боль – причина ночных пробуждений;
(4) возникновение головной боли при физическом усилии, кашле, чихании, натуживании свидетельствует о повышении внутричерепного давления;
(5) сочетание головной боли с неврологическими нарушениями: спутанность или расстройства сознания, нарушения памяти, атаксия и нарушения координации, парезы и параличи, асимметрия зрачков, сухожильные рефлексы, менингеальные симптомы, зрительные расстройства, постоянный звон в ушах, потеря вкуса или обоняния и другие;
(6) тошнота, рвота, головокружение по утрам (возможен объемный процесс);
(7) наличие повторяющейся пульсирующей боли с одной стороны (подозрение на сосудистую аневризму);
(8) наличие патологических симптомов лихорадки, артериальной гипертензии; потеря веса, длительный кашель, лимфоаденопатия, насморк или затрудненное носовое дыхание и др.;
(9) появление таких симптомов, как отек сосков зрительного нерва, либо напряженных и болезненных сосудов скальпа или других очевидных знаков внутричерепного или соматического заболевания;
(10) стойкое неремиттирующее течение, неоткликаемость на традиционные средства терапии.
Дополнительные исследования. Несмотря на то что такие диагностические тесты, как компьютерная рентгеновская (КТ) и магнитно-резонансная (МРТ) томография предоставляют немного полезной информации для диагностики первичных головных болей, их использование в общей медицинской практике становится все более привычным. В большинстве случаев эти исследования не гарантируют диагноза первичной головной боли, зато нейровизуализация в определенной степени позволяет исключить или подтвердить вторичный характер головной боли. При наличии очевидных настораживающих симптомов назначают диагностическое исследование – КТ или МРТ головного мозга, которое позволяет выявить объемные процессы полушарной или стволовой локализации.
Показания для нейровизуализационного обследования при головной боли:
(1) нарушения поведения и сознания;
(2) появление головной боли во время физического усилия, полового акта, при кашле и чихании;
(3) ухудшение состояния пациента во время наблюдения врачом;
(4) ригидность затылочных мышц;
(5) очаговая неврологическая симптоматика;
(6) первое появление головной боли в возрасте старше 50 лет;
(7) возникновение головных болей более сильных, чем обычно;
(8) изменение привычного характера головной боли.
При наличии односторонней пульсирующей головной боли проводят ангиографию или МРТ в сосудистом режиме.
Нейровизуальное обследование не показано при следующих условиях:
(1) наличии в анамнезе подобных головных болей;
(2) отсутствии нарушений поведения и сознания, ригидности и напряжения мышц шеи, органических неврологических симптомов;
(3) уменьшение головной боли без применения аналгетиков или других абортивных медикаментов.
В заключение рассмотрим упрощенную, но в практическом отношении удобную схему диагностического поиска и тактики обследования больного с наличием головной боли в качестве ведущего клинического синдрома.
В зависимости от характера головной боли возможны три варианта такого диагностического скрининга:
(1) внезапное начало постоянной головной боли:
(А) исключить травму. Если есть менингеальные знаки, следует подозревать субарахноидальное кровоизлияние, менингит, внутримозговое кровоизлияние; такого больного следует госпитализировать, сделать КТ или МРТ и, если нет опухоли, гематомы или гидроцефалии, люмбальную пункцию;
(Б) если нет менингеальных знаков, исключить опухоль (КТ, МРТ, консультация нейрохирурга);
(2) нарастающий характер головной боли (при относительно коротком анамнезе болезни):
(А) исключить глаукому, синусит, стоматологические заболевания;
(Б) искать знаки повышенного внутричерепного давления, подозревать опухоль или гидроцефалию (люмбальная пункция, КТ либо МРТ);
(3) хроническая или интермиттирующая (периодическая) головная боль (без сопутствующих неврологических знаков):
(А) исключить глаукому, синусит, стоматологические заболевания;
(Б) если боль почти постоянная, следует предполагать ГБН, если пароксизмальная — мигрень с аурой или без ауры; искать симптомы пучковой головной боли, других цефалгических синдромов.
По материалам статей: 1. «Головные боли в общеврачебной практике» О.Г. Морозова, д.м.н., заведующая кафедрой рефлексотерапии Харьковской медицинской академии последипломного образования; 2. «Головная боль. Как защититься от ее многообразных форм и проявлений» В.Л. Голубев, д.м.н., профессор, кафедра нервных болезней ФППО Московская медицинская Академия им. И. М. Сеченова. 3. «Головные боли в общеврачебной практике (лекция)» С.С. Павленко (Сибирский межрегиональный противоболевой фонд, г. Новосибирск).
Источник
ГОЛОВНАЯ БОЛЬ
— одна из самых распространенных и
универсальных жалоб во врачебной практике, часто отражающая не столько
неблагополучие в самой голове, сколько в организме и целом. Головную боль можно
разделить на две основные категории: первичную и вторичную. При первичной
головной боли самое тщательное обследование не выявляет каких-либо органических причин. Вторичная, или
симптоматическая, головная боль, бывает следствием разнообразных
неврологических и соматических заболеваний, травм, метаболических расстройств,
и интоксикации или приема лекарственных средств. Вещество головного мозга не
обладает болевой чувствительностью, поэтому головная боль может быть вызвана
лишь раздражением болевых рецепторов твердой мозговой оболочки, артерий
основания мозга и их крупных ветвей, вен и венозных синусов, ветвей наружной
сонной артерии, черепных нервов, верхних шейных корешков, мышц основания черепа
и шейных мышц. При первичных формах головной боли, помимо указанных
периферических механизмов, важное значение имеет дисфункция центральных (в
частности серотонинергических) систем, влияющих на восприятие боли.
Хотя серьезные органические заболевания выявляются не
более чем у 5% больных, обращающихся по поводу головных болей, именно на их выявление должно быть обращено первоочередное
внимание.
1.
Одной из наиболее
распространенных причин симптоматических головных болей являются
цереброваскулярные заболевания. Внезапная интенсивная диффузная или затылочная
головная боль характерна для субарахноидального кровоизлияния, обычно
вызываемого разрывом аневризмы церебральной артерии. Больные часто называют эту
боль самой сильной из всех, которые они когда-либо испытывали в жизни.
Появление боли нередко сопровождается рвотой и иногда утратой сознания. Спустя короткое время присоединяются менингиальные
симтомы.
2.
Диффузная или локальная
интенсивная головная боль, сочетающаяся с угнетением сознании и очаговой
неврологической симптоматикой (слабостью или
онемением в конечностях, нарушением речи и координации) может быть признаком
внутримозгового кровоизлияния, ишемического инсульта, тромбоза церебральных вен
и венозных синусов. При расслоении внутренней сонной артерии возникает стойкая
интенсивная боль в глазу, периорбитальной области; и, шее (каротидиния), сочетающаяся с синдромом Горнера и
нарастающей очаговой симптоматикой.
3.
У больных артериальной
гипертензией боль обычно локализуется в затылке и часто возникает ранним утром.
Bonpi 1,11 распространенному мнению, четкой связи между
появлением головной боли и легким или умеренным повышением АД o6ычно не выявляется (боль закономерно
возникает лишь при быстром подъеме АД выше
200/120 мм рт. ст.),
однако стабилизация АД нередко сопровождается уменьшеним головных болей.
4.
Упорные головные боли в височной
и лобной областях у больных старше 60
.лет, возникающие на фоне общей слабости, субфебрилитета, снижения массы тела,
увеличения СОЭ, могут быть обусловлены височным артериитом., В этом случае
выявляются уплотнение, болезненность и снижение пульсации височных артерий.
Боль часто усиливается ночью, особенно если больной, проводя головой по
подушке, затронет болезненную область. Следует, однако, заметить, что
болезненность височных артерий возможна и при мигрени. Больные с постоянной
доброкачественной головной болью часто отмечают отсутствие боли в первые
несколько минут после пробуждения, но этот феномен не наблюдается при височном
артериите или менингите.
5.
Головная боль, связанная с
повышением внутричерепного давления, может быть ранним признаком опухоли и
абсцесса мозга, внутричерепной гематомы и других объемных образований, а также
гидроцефалии. Боль чаще бывает диффузной, но иногда может соответствовать
локализации объемного поражения. Поначалу головная боль носит эпизодический
характер и возникает по утрам, но постепенно нарастает и становится постоянной.
Иногда она зависит от положения тела. Боль нередко сопровождается рвотой
(которая может возникать без предшествующей тошноты), усиливается при кашле,
чиханье, наклонах головы, может будить человека ночью и не облегчается сном.
При опухоли задней черепной ямки рвота может опережать появление головной боли
на несколько недель. По мере нарастания боли появляются асимметрия рефлексов,
глазодвигательные нарушения (двоение), снижение памяти, интеллекта, изменение
поведения. При осмотре глазного дна могут выявляться застойные диски зрительных нервов. Причиной
гипертензионных головных болей может быть и доброкачественная внутричерепная
гипертензия.
6.
Реже встречается боль, вызванная
спонтанным снижением внутричерепного давления вследствие просачивания
спино-мозговой жидкости через дефект в мозговых оболочках. Боль усиливается при вставании и сопровождается
тошнотой, рвотой, головокружением, шумом в ушах. Диагноз можно подтвердить при ликворной пункции
(давление спино-мозговой жидкости < 60
мм вод. ст.), магнитно-резонансной томографии (выявляет усиление сигнала от
мозговых оболочек, вызванное их натяжением), КТ миелографии (выявляет дефект в
оболочке).
7.
Боль, возникающая при физическом
напряжении, натуживании, кашле, наклонах головы, нередко бывает вызвана
объемным поражением, прежде всего опухолями задней черепной ямки или
краниовертебральными аномалиями. Однако у
части больных, преимущественно мужчин, кратковременная (длящаяся несколько
минут) интенсивная головная боль появляется в отсутствие какой-либо
внутричерепной патологии и имеет доброкачественный характер. К этой же боли
близка пароксизмальная пульсирующая головная боль, возникающая у мужчин во время полового акта и обычно
продолжающаяся несколько минут (оргазмическая, или коитальная, головная боль). Но если интенсивная боль, впервые возникшая во
время полового акта, сохраняется несколько часов, необходимо исключить субарахноидальное
кровоизлияние.
8.
Головная боль может быть вызвана
гипоксией, возникающей при заболеваниях легких (особенна характерна утренняя
боль) или в условиях высокогорья. С гипоксией бывает также связана головная
боль при анемии, часто усиливающаяся при резком
снижении уровня гемоглобина.
9.
Боль, связанная с воспалительным
или дегенеративным поражением шейного отдела позвоночника (цервикогенная
головная боль, или цервикокраниалгия), обычно локализуется в шейно- затылочной
области, но часто распространяется в лобно-височную область, плечо и руку. Боль
часто бывает односторонней, при этом сторона боли обычно не меняется. Боль
обычно умеренной интенсивности и усиливается при движении головой, длительном
пребывании в неудобной позе, пальпации шейно-затылочных мышц. Часто выявляется
ограничение подвижности шейного отдела. Поражение шейного отдела позвоночника
должно быть подтверждено рентгенологически. У небольшой ста больных выявляется
задний шейный симпатический синдром, характеризующийся сочетанием
мигренеподобной головной ли с вегетативными расстройствами (расширением зрачка,
пергидрозом лица, реже сужением зрачка и птозом), головокружением, нечеткостью
зрения. Боль в шейно-затылочной области может быть также проявлением невралгии
затылочных нервов, спондилогенной шейной миелопатии, краниовертебральных
аномалий или oпyxoлей. В последнем случае боли нередко усиливаются в
горизонтальном и ослабевают в вертикальном положении.
10.
Головная боль часто возникает при
острых синуситах,локализуясь в периорбитальной и лобной областях или области
щеки. В случае стойкой интенсивной двусторонней головной боли необходимо
исключать воспаление решетчатой или основной пазухи. Боль при синусите обычно
сопровождается лихорадкой, заложенностью носа, гиперемией кожи и болезненностью
при перкуссии в области пораженной пазухи и почти всегда — гнойными выделениями из носа. Иногда боль пульсирует и
уменьшается при надавливании на сонную артерию. Боль ослабляется при частичном
опорожнении пазухи, но усиливается при ее переполнении. Поэтому при фронтите и
этмоидите боль усиливается после сна, но уменьшается при стоянии, a при гайморите и сфеноидите — усиливается после нескольких часов
пребывания в вертикальном положении. При хронических синуситах боли обычно
бывают менее интенсивными, и их связь с синуситом менее определенна. Нередко
такие больные страдают головными болями напряжения, и лечение сииусита не
улучшает их состояния. Головная боль регулярно возникает при рините и синусите
аллергической природы.
11.
Боль при синдроме височно-челюстного сустава провоцируется жеванием,
зевотой, широким открыванием или сжиманием рта.
12.
При сочетании пульсирующей
периорбитальной головной боли с болью в глазу, гиперемией и болезненностью
глазного яблока, расстройством
зрения, тошнотой, рвотой необходимо исключить острую закрытоуголъную глаукому.
Для этого необходимо измерить внутриглазное давление. Инъекция склер — почти облигатный признак головной боли,
связанной с потологией глаза. Хроническая головная боль нередко бывает
следствием неправильного подбора очков при аномалии рефракции или длительного
напряжения глаз, при этом она возникает во второй половине дня и сопровождается
чувством напря|жения мышц шеи и стягивания покровов головы.
13.
Кратковременная интенсивная боль
в периорбитальной области, в
области спинки носа и горле может возникать при периохлаждении головы или
глотании холодной пищи. Подобная боль чаще появляется у больных мигренью и
связана с раздражением холодовых рецепторов (в частности, задней стенки
глотки).
14.
Посттравматическая головная боль
может сохраняться на протяжении несколько месяцев или лет после черепно-мозговой
травмы. Боль чаще развивается после легкой, нежели после тяжелой, травмы и
обычно сопровождается другими проявлениниями посткоммоционного синдрома:
снижением внимания, памяти, психоэмоциональными расстройствами,
головокружением, тошнотой, повышенной утомляемостью, нарушением сна. Боль часто
бывает диффузной, тупой и усиливается при физической нагрузке. В одних случаях боль напоминает
головную боль напряжения , в других —
мигрень. У части больных боль бывает связана
с повреждением шейного отдела в результате хлыстовой травмы. Если боль
нарастает и появляются спутанность, сонливость, анизокория, асимметрия
рефлексов или другие очаговые симтосы, необходимо исключить хроническую
субдуральную гематому.
15.
Головная боль — неизбежный спутник любых инфекций,
протекающих с лихорадкой. Однако появление менингеальных симтомов повторной
рвоты, угнетения сознания или очаговых неврологических расстройств требуют
исключения менингита, энцефалита или абсцесса мозга. Головная боль на фоне
менингиального синдрома и поражения черепных нервов у больного со
злокачественным новообразованием может указывать на развитие канцероматоза
мозговых оболочек. Головная боль может быть доминирующим проявлений синдрома
хронической усталости, сочетаясь в этом случае со стойким субфебрилитетом,
миалгией, артралгией, депрессией.
16.
Головная боль — почти постоянный симптом интоксикаций и
метаболических расстройств. Диффузная ломящая или пульсирующая боль часто
возникает при абстинентном синдроме у алкоголиков или лиц с кофеиновой
зависимостью. Обычно абстинентная боль усиливается при изменении положения
тела, сопровождается тошнотой, профузным потоотделением и другими вегетативными
симптомами. Головная боль может быть также вызвана сосудорасширяющими
средствами (нитратами, курантилом, антагонистами кальция), НПВС
(индометацином), антигистаминными средствами, барбитуратами и другими АЭС,
препаратами спорыньи, кортикостероидами, оральными контрацептивами,
гиполипидемическими и антибактериальными средствами (например, тетрациклином).
17.
Головная боль часто появляется на
фоне гипогликемиче-ских состояний, а также у лиц, подвергающихся диализу
(диа-лизная головная боль). Она нередко возникает при эндокринных
расстройствах, особенно часто при тиреоидите Хашимото, тиреотоксикозе,
гиперпаратиреозе.
18.
Часто головная боль сопутствует
системной красной волчанке, антифосфолипидному синдрому, воспалительным
заболеваниям толстой кишки.
19.
Первичные формы головной боли
встречаются в клинической практике значительно чаще, чем вторичные. К ним
прежде всего относятся головная боль напряжения, мигрень (см. III), а также несколько более редких форм,
включая пароксизмаль-ную гемикранию и кластерную головную боль.
Головная боль
напряжения (ГБН) — самый частый
вариант головной боли, который отмечается более чем у 90% населения. Боль может впервые появляться в любом возрасте, но
чаще начинается в 25—30 лет. ГБН чаще
подвержены женщины. Обычно боль легкая или умеренная, продолжается от
нескольких десятков минут до нескольких суток и не усиливается при физической
активности. Боль почти всегда двусторонняя, локализована в затылочной, височной
или лобной областях, имеет давящий или сжимающий характер и не сопровождается
рвотой, но иногда она может сочетаться с анорексией, тошнотой, светотобоязныо или звукобоязнью. Нередко
больные с трудом описывают свои ощущения и часто жалуются не на боль, а на
чувство тяжести или давления, ощущение каски, стягивающей голову. ГБН часто
связана с длительным напряжением мышц скпльпа и основания черепа, и у
большинства больных можно выявить болезненность перикраниальных мышц, особенно
мышц затылка. Головная боль может возникать время от времени (эпизодическая
форма ГБН) либо каждый день или почти каждый день на протяжении многих месяцев
или лет (хроническая форма ГБН).
Хронизации головной боли способствуют психические расстройства, такие, как
тревога и депрессия, патология шейного отдела позвоночника и височно-челюстного
сустава, злоупотребление анальгетиками, кофеином, бензодиазепинами,
барбитуратами.
В нашей клинике/REVIMED/, для лечения головной боли
используется следующие методики:
-подбирается адекватная лекарственная
терапия,
—
Electropunctura,Darsanval,Magnetoterapia,Ozonterapia,AVS-terapia,JAD-massaj,KDJ-massaj, Electrosomn,Lazer_terapia.Aromaterapia,FRT/Radamir/-terapia.
CENTRUL MEDICAL REVIMED
Medicina cibernetica va ofera noi tehnologii si metode diagnostico-curative
RM. Chisinau str.Lapusnei 20. Rutierele 180.,186.
Telefoane de contact 28-72-44. Mob. 079422908.
/Skype- revimed 1/
Источник

