Клинические проявления при синдроме головной боли

Также их называют цефалгиями
Это острая или хроническая боль в области головы с очаговой симптоматикой или без таковой, в результате раздражения мозговых оболочек, мозговых артерий, языкоглоточного и блуждающего нервов, шейных корешков или в результате напряжения тканей, покрывающих череп. 
Частота головных болей составляет примерно женщины 78% и мужчины 64% минимум раз в год страдают головной болью. 60% больных страдающих головной болью — лица трудоспособного возраста.
Все больные с хронической головной болью в той или иной степени страдают депрессией
Только 0,004% острых головных болей это признак опасного для жизни заболевания, причем это бывает почти всегда у лиц старше 50 лет.
Этиология
1. Внутренние заболевания, особенно характеризующиеся повышением артериального давления (симптоматическая и эссенциальная гипертония)
2. Инфекции (за счет токсического действия на головной мозг)
3. Гинекологические заболевания: беременность, патологический климакс
4. Онкологические процессы или метастазы в головном мозге, опухоли головного мозга, опухоли с распадом и раковыми интоксикациями
5. Эндо и экзогенные интоксикации
6. Глазные болезни (глаукома, миопия)
7. Лор болезни: синуситы
8. Заболевания нервной системы: менингоэнцефалиты, арахноидиты, атеросклероз мозговых сосудов, ОНМК, ВСД, абсцессы мозга, мигрень, гипоталамический синдром, невралгия тройничного и затылочных нервов, объемные процессы головного мозга и травмы головного мозга
9. Психические заболевания
Патогенез
Основными патогенетическими механизмами являются: спазм сосудов, длительный спазм сосудов с ишемией головного мозга, вазодилатация, атеросклероз с ишемией головного мозга, нарушение вязкости крови, длительное напряжение и сдавление мышц головы, формирование очага возбуждения в коре головного мозга, напряжение оболочек головного мозга, раздражение и отек тройничного и затылочных нервов.
Методы диагностики синдрома головной боли
А. Сбор анамнеза. Необходимо спрашивать:
1. Возраст, когда впервые появились головные боли
2. Течение заболевания
3. Характер головных болей (режущие, колющие, сверлящие, распирающие и т.д.)
4 Время начала приступа
5. Сопутствующие симптомы: фонофобия, фотофобия, головокружения, нарушения со стороны желудочно-кишечного тракта, тошнота, рвота
6. Провоцирующие факторы (кашель, низкое положение головы)
7. Нарушения сна
8. Локализация: диффузная или локальная
Б. Объективные данные
1. Критичен ли больной к своему состоянию
2. Наличие вегетативных расстройств: тахикардия, бледность, влажность кожи, особенно ладоней
5. Изменение АД
4. Есть ли изменение в рефлексах, мышечной силе или болезненность при пальпации точек выхода тройничного нерва
5. Есть ли изменения в функции черепно-мозговых нервов: голос и речь отчетливые, язык при высовывании на средней линии, легкое покалывание иглой ощущается на обеих половинах лица
6. Менингеальные знаки
7. Состояние глазного дна
В. Специальные методы исследования (по показаниям)
1. ОАК: лейкоциты, СОЭ для исключения инфекционного процесса
2. Люмбальная пункция (информативно при менингитах, субарахноидальных кровоизлияниях, хроническом церебральном арахноидите)
3. Реоэнцефалография — для уточнения состояния сосудов, степени атеросклероза, нарушения венозного оттока
4. Эхо ЭГ — смещение срединных структур мозга при гематомах, опухоли головного мозга
5. ЭЭГ — не информативно
6. Рентген шейного отдела позвоночника признаки остеохондроза
7. Рентген черепа и КТ-графия черепа. При подозрении на гидроцефалию, опухоль головного мозга эпи и субдуральную гематому
8. Радиоизотопное сканирование — внутривенно вводят радиоизотопы, которые аккумулируются в опухоли и гематомах.
Классификация головной боли по механизму возникновения
1. Сосудистая: мигрень, гипертония, ВСД
2. Ликвородинамические (арахноидит, опухоли головного мозга, мигрень)
3. Невралгия тройничного нерва
4. Боли мышечного напряжения: шейный остеохондроз
5. Смешанная (мигрень — см. 3 первых пункта)
6. Психологические: неврозы, неврастении.
Головная боль напряжения
Это наиболее частая головная боль, связанная с физической усталостью, стрессами.
Составляет 90% всех причин головных болей. 75% больных — женщины.
Клиника:
1. Изменение интенсивности боли в течение дня
2. Частое ощущение сдавления обруча вокруг головы
3. Длительность от 30 минут до 7 дней. Если появляются меньше 15 раз в месяц, то это называется эпизодической головной болью, если больше 15 приступов в месяц, то это…
4. Имеется повышение тонуса мышц головы и лица
Лечение:
1. При головной боли напряжения эффективны анальгетики: анальгин и парацетамол
2. Седативные и антидепрессанты (элениум, реланиум)
3. При хронической головной боли психотерапия, акупунктура, массаж
Мигрень
Страдают 12% населения ж: м 3:1, у 90% населения до 40 лет.
Бывает аура – предвестник (в 20% случаев) и без ауры.
1 фаза – [продромальный период] длится 20-24 часа
-усиление или притупление восприятия
-раздражительность или стремление уединится
-зевота
-жажда или желание пищи (особенно сладкого)
2 фаза [аура] 2-6 минуты
-расстройство зрения
-онемение рук, ног слабость в конечностях
3 фаза [головной боли] длительность от 12 до 72 часов
-интенсивная
-пульсирующая
-резкое увеличение при любом движении
-фотофобия
-фонофобия
-головокружение, тошнота, рвота
-анорексия
-повышение чувствительности к запахам стремление уединится в темной комнате
4 фаза [постдромальный период] длительность около 24 часов
-упадок сил
-психическая астенизация
-миалгии
Частота приступов 1-3 раза в месяц, могут предшествовать или совпадать с менструациями
Если у пациента головная боль возникает ежедневно, то это не является мигренью.
Патогенез
Имеется генетическая предрасположенность с расстройствами тонуса сосудов мозга (вначале в ауре вазоконстрикция, затем вазодилатация), может быть локальная ишемия мозга. Имеются нарушения обмена эстрогенов, серотонина и других…
Лечение.
-Анальгетики (НПВП)
-Противорвотные
-для купирования приступов — имигран — устраняет вазодилатацию сосудов твердой мозговой оболочки
-если приступы редкие — то лечение ограничивается купированием каждого эпизода
Если частота приступов более 2р в месяц, то делают профилактику приступов.
Профилактика приступа — бэта-блокаторы, цинаризин, антитромботические препараты, алкалоиды спорыньи, антидепрессанты (амитриптилин), эуфиллин, спазмалгон.
Прогноз. Обычно удается добиться лишь временного ослабления и урежения приступов.
Кластерная головная боль
Наиболее тяжелая форма головной боли. Может иметь экстремальную интенсивность, Сопровождается прогрессирующей эмоциональной и физической декомпенсацией.
Частота 0,5% мужчин и 0,1% женщин, начинается обычно в возрасте около 20 лет.
Клиника:
-течение пароксизмальное
-длительность приступа 15-90 минут
-локализуется позади или вокруг глаз
-иррадирует в висок, челюсти, нос, зубы
-характер боли — сверлящий
-сопутствующие симптомы: слезотечение, заложенность носа на той же стороне где и боль
-симптом Горнера — онемение века
-никогда нет ауры, визуальных или сенсорных расстройств
-больной беспокоен, мечется
-учащается часто весной и осенью
-может быть провоцировано приемом алкоголя, замерзанием, перегреванием, стрессом
Патогенез. Нарушение регулирующих влияний гипоталамуса, проявляющиеся в острой дистрофии интракавернозной части внутренней сонной артерии
Лечение:
-для купирования приступов — эрготамин
-для профилактики: препараты лития, глюкокортикостероиды, антагонисты кальция, антисеротониновые препараты (метилсергит)
Головная боль, связанная с приёмом/отменой препарата
Возникает у больных, которые жалуются на хронические головные боли и ежедневно принимают анальгетики, эрготамин.
Это головная боль сохраняется в течение всего дня, средней интенсивности, боли локальные, могут быть и диффузными. После приёма лекарств на короткое время ослабевает, а затем усиливается.
Патогенез: связана с дистонией церебральных сосудов в результате прямого влияния на их тонус лекарственных веществ или их метаболитов
Лечение: единственным эффективным способом лечение является отмена препарата, с которым ассоциируется головная боль. Дозу и прием препарата надо обрывать сразу.
Первые 10-14 дней больной нуждается в психоэмоциональной поддержке.
Невралгия тройничного нерва
Также причиной головной боли может быть невралгия тройничного нерва
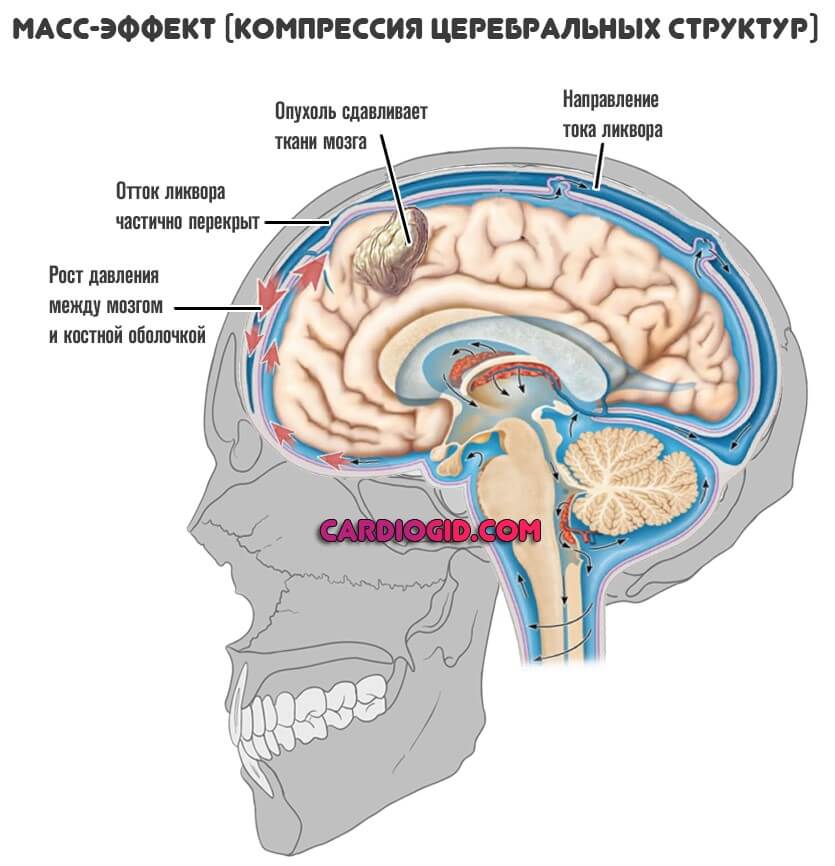
Повышение внутричерепного давления
Нормальное внутричерепное давление обеспечивается равновесием между циркуляцией крови и ликвора в условиях замкнутого пространства, ограниченного полостью черепа.
Повышение внутричерепного давления одно из самых частых и тяжело протекающих осложнений поражения мозга.
Этиология:
-опухоль мозга
-абсцесс мозга
-внутримозговые кровоизлияния
-тромбофлебит мозговых вен и синусов
-воспалительные процессы в мозге и мозговых оболочках (менингоэнцефалит)
Патогенез:
Происходит сдавление желудочковой системы мозга, нарушение циркуляции ликвора — резкое ограничение венозного оттока из полости черепа. Развивается отек мозга.
Резкое повышение внутричерепного давления может, закончится вклинением в затылочное отверстие ствола мозга.
Клиника:
-очаговые неврологические нарушения
-атрофия зрительного нерва на пораженной стороне, отек диска зрительного нерва
-головные боли вначале эпизодические (утром при пробуждении), далее становится постоянной
-у 30% больных эпилептические припадки, прогрессирует неврологическая симптоматика
Диагноз ставится на основании:
1. КТГ головного мозга
2. Церебральная ангиография
3. Люмбальная пункция (используется в диагностических и лечебных целях)
Идиопатическая внутричерепная гипертензия
Это повышение внутричерепного давления в отсутствие признаков объемного образования или гидроцефалии. Ее еще называют доброкачественной.
Симптомы: 90% больных это женщины с ожирением. Головная боль и отек дисков зрительных нервов. Отсутствует очаговая неврологическая симптоматика.
Диагноз верифицируется КТГ головного мозга.
Лечение: повторные люмбальные пункции. У 1/3 больных уже первая люмбальная пункция приводит к спонтанной ремиссии. При неэффективности люмбальной пункции назначают глюкокортикостероиды.
Лечение повышенного внутричерепного давления:
— нормализация вязкости крови: антиагреганты
— глюкокортикостероиды
— диуретики, глицерин
Субарахноидальное кровоизлияние
Возникает в результате разрыва артерий, расположенные в субарахноидальном пространстве.
В подавляющем большинстве случаев разрыв происходит в области аневризм, являющийся частым врожденным дефектом формирования артериальной системы мозга.
Клиника
1. Продромальных симптомов нет. Часто во время физической нагрузки
2. Возникает резкая головная боль, иногда иррадирует в шею и спину
3. Тошнота, рвота, тахикардия, субфебрильная температура, двигательное возбуждение
В тяжелых случаях угнетение сознания
4. Ригидность мышц затылка, положительный симптом Кернига, Брудзинского
Люмбальная пункция с обнаружением в спинномозговой жидкости крови.
Глаукома
Это повышение внутриглазного давления до 35 и более мм. рт. ст. Боль в газу и головная боль, ощущение тумана и радужных кругов. Пилокарпин…
Менингоэнцефалит
Головная боль сопровождается лихорадкой и ригидностью. затылочных мышц. Имеется повышение внутричерепного давления.
Производят диагностическую люмбальную пункцию.
Шейный остеохондроз
Головная боль преимущественно в затылочной области, головокружение. Наиболее эффективен массаж шейного отдела позвоночника.
Неврозы
1. Головная боль сжимающего характера или боль на ограниченном участке головы с ощущением вбитого гвоздя.
2. Раздражительность, плаксивость, повышенная утомляемость.
3. Головная боль резко усиливается при отрицательных эмоциях, нервном напряжении, длительной умственной нагрузке
4. Тремор пальцев рук
5. Вегетативные нарушения (гипергидроз, акроцианоз, тахикардия и так далее)
Лечение: анальгетики, транквилизаторы, психотерапия, госпитализация не требуется
Источник

Клинические проявления цервикогенной головной боли
Клинические проявления цервикогенной головной боли (ЦГБ) позволяют отличить ее от первичных головных болей (мигрень, головные боли напряжения и др.). Клиническими маркерами этого синдрома являются:
· для дебюта страдания — строгая односторонняя локализация боли без смены сторон (в отличие от мигрени). Такая односторонность ранее считалась обязательной, однако в настоящее время принято считать, что выявляющаяся в некоторых случаях двусторонность болей не противоречит диагнозу. Тем не менее, даже в случаях, когда на высоте приступа головная боль распространяется на другую сторону, она доминирует на стороне возникновения;
· в отличие от кластерной головной боли интенсивность ЦГБ низкая, не мучительная. Чаще всего она начинается в области шеи, затем переходит на затылок и далее — на глазнично-лобно-височную область;
· продолжительность приступов боли может быть различной, нередко она становится постоянной, монотонной или флюктуирующей;
· в большинстве случаев ЦГБ продолжительное, чем приступы мигрени и быстро трансформируются в хроническую головную боль, характерную для этой формы;
· важнейшее значение имеют триггеры болевого приступа, располагающиеся в шее;
· появление ЦГБ может быть обусловлено неловким движением в шейном отделе позвоночника или длительным нахождением в неудобной позе;
· в анамнез больных нередки указания на травму шейного отдела позвоночника, особенно «хлыстовую».
Пациенты жалуются на «окостенелость», «захваты в шее». Может отмечаться ограничение объема движений в шейном отделе позвоночника. Усиливает головную боль на ипсилатеральной стороне внешнее давление. Кроме того, пациенты испытывают боли в области шеи, плеча и руки на той же стороне. В этих случаях основные патологические изменения отмечаются в сегментах шейного отдела позвоночника СI–СVII. При этом боли в плече и/или руке могут не совпадать по времени с приступом головной боли.
Не являются характерными для ЦГБ, в отличие от мигрени, сопутствующие симптомы: фото- и фонофобия, периокулярный отек, хотя возможно ощущение дискомфорта, вызванного светом и звуком, что также часто встречается при головных болях напряжения. В то же время типичны для ЦГБ сопутствующие головокружения.
Среди клинических проявлений шейного остеохондроза преобладает ретикулярный синдром. Поражение корешков СI–СIV проявляется болями в затылочной области и в области сосцевидного отростка. Боли усиливаются при поворотах головы и реже — при ее запрокидывании назад.
При поражении корешка СV появляются боли в шее, надплечье, наружной поверхности плеча. В этой области отмечаются гипестезия, слабость и гипотрофия дельтовидной мышцы. Снижен плечелопаточный рефлекс. При поражении корешка СVI беспокоят боли в шее и лопатке с распространением их по наружной поверхности плеча, радиальному краю предплечья и большому пальцу. Отмечаются парестезии в этих же областях, а также слабость и гипотрофия двуглавой мышцы плеча и гипестезия большого пальца.
При поражении корешка CIII боли локализуются по внутренней поверхности плеча, предплечья, кисти с иррадиацией в IV и V пальцы с парестезиями и расстройством чувствительности в этой зоне. Снижается или отсутствует надкостничный рефлекс.
При поражении корешка тройничного нерва боль локализуются по внутренней поверхности плеча и отчасти предплечья. Боли усиливаются при наклонах головы в сторону и особенно назад, чаще наблюдаются при остеохондрозе CVI–CVII. Боли могут появляться и усиливаются при движениях в шейном отделе позвоночника, подъеме и ношении тяжестей, после охлаждения. По ночам может возникать чувство онемения, чаще в кисти и пальцах одной руки. Болезненна пальпация остистых отростков позвонков и паравертебральной области. Боли усиливаются при нагрузке на голову (симптом Спурлинга) и ее наклонах (симптом Лермитта). В процесс вовлекаются различные вегетативные образования шеи с развитием симпаторадикулярного синдрома, наблюдается отечность кисти, изменяются ее температура, ослабевает пульсация периферических сосудов, отмечается диффузное расстройство чувствительности.
Реже встречается сочетание корешкового синдрома с миелопатическим, задним шейным симпатическим синдромом и синдромом позвоночной артерии, развивается радикуломиелопатия, для которой характерны парез и атрофия пояса верхних конечностей (синдром Персонейджа—Тернера).
Дифференциальная диагностика предусматривает разграничение поражений спинномозговых корешков при опухолях, сирингомиелии, туберкулезе позвоночника и других заболеваниях.
Источник
Автор Профессор Кузнецов Г.Э. На чтение 5 мин. Просмотров 43 Опубликовано 18.07.2019
Так или иначе, с головными болями (г.б.) знакома большая часть населения планеты. Подобные жалобы нередко являются причиной обращения за медицинской помощью.
Цефалгия является основным проявлением более пятидесяти заболеваний.
По статистике, ее испытывают почти 90 % человечества, а каждый пятый отмечает на ее фоне снижение трудоспособности.
Головной мозг к боли не чувствителен. Синдром головной боли (цефалгии, краниалгии) формируют чувствительные окончания черепных артерий и нервов (V, IX-XII), твердой мозговой оболочки, синусов черепа, внечерепных артерий, мышечно-сухожильного шлема, надкостницы костей черепа, CI-CII спинномозговых корешков, придаточных пазух, зубов, мышечных образований носа и среднего уха. Г.б. возникает при раздражении этих структур вследствие воспаления, травмы, смещения, спазма или дилатации артерий, мышечного спазма, повышения внутричерепного давления.
Классификация головной боли
I. Международная классификация (2004г)
- Мигрень
- Г.б. напряжения
- Пучковая, или кластерная
- Другая первичная г.б.
- Вызванная травмой головы и (или) шеи
- При поражении сосудов головного мозга и (или) шеи
- Интракраниально расположенная опухоль
- Вызванная прямым действием различных химических веществ, а также на фоне синдрома «отмены»
- Инфекция
- Связанная с нарушением гомеостаза при артериальной гипертензии, ИБС, гипотиреозе и др.
- Патология структур черепа и шеи (цервикогенные, глазные, при дисфункции нижнечелюстного сустава)
- Головная боль на фоне психических заболеваний (сенесто- и психопатии)
- Центральные лицевые боли и краниальные невралгии
- Другие головные и лицевые боли
II. Классификация по МКБ-10
√ G43.0 Мигрень без ауры (простая мигрень)
√ G43.1 Мигрень с аурой (классическая мигрень)
√ G43.2 Мигренозный статус
√ G43.3 Осложненная мигрень
√ G43.8 Другая мигрень
√ G43.9 Мигрень неуточненная
- √ G44 Другие синдромы головной боли
√ G44.0 Синдром «гистаминовой» г.б.
√ G44.1 Сосудистая г.б., не классифицированная в других рубриках
√ G44.2 Головная боль напряженного типа
√ G44.3 Хроническая посттравматическая головная боль
√ G44.4 Г.б., вызванная применением лекарственных средств, не классифицированная в других рубриках
√ G44.8 Другой уточненный синдром головной боли
III. По происхождению
- Первичная. Краниалгия – основной признак заболевания, составляет ядро клинической картины. К первичным головным болям относятся мигрень; головная боль напряжения; кластерная; г.б. не связанная со структурным поражением головного мозга (при внешней компрессии головы, холодовая, кашлевая и т.п.)
- Вторичная. Является проявлением другого заболевания: травма головы и шеи; сосудистые заболевания; внутричерепные несосудистые заболевания; вследствие приема некоторых веществ, в т.ч. при синдроме «отмены»; инфекции; метаболические нарушения; патология черепа, шеи, лицевых структур
IV. По продолжительности и характеру течения (Багдалян Л.О., 1991г)
- Острая – возникает у больного, ранее не страдавшим головными болями. По характеру это однократная, интенсивная, но непродолжительная боль.
- Острая повторяющаяся – характерна для мигрени. Характеризуется появлением периодически повторяющихся, продолжительных приступов.
- Хроническая прогрессирующая – постепенное нарастание интенсивности болевого синдрома с течением времени. Этот тип встречается при объемных образованиях, гидроцефалии. Может сопровождаться появлением очаговой и общемозговой симптоматики, симптомов внутричерепной гипертензии.
- Хроническая непрогрессирующая – от нескольких раз в неделю до ежедневных приступов одинаковой интенсивности. Часто имеет психогенную природу. Неврологическая симптоматика и признаки повышения внутричерепного давления отсутствуют.
Диагностика головной боли
- Важное место в диагностике причин отводится подробному сбору жалоб и анамнезу. Выясняют длительность заболевания, продолжительность приступов, их частоту, характер, локализацию, иррадиацию. Обращают внимание на провоцирующие и облегчающие состояние факторы, сопутствующую симптоматику, при каких условиях отмечается купирование г.б. или момент ее значительного уменьшения. Собирают данные о перенесенных инфекционных заболеваниях, травмах, оперативных вмешательствах, приеме лекарственных препаратов, хронических заболеваниях. При головных болях у маленьких пациентов, узнают у матери о течении беременности и родов.
При возникновении подобной симптоматики у детей дошкольного возраста необходимо отнестись к подобной жалобе со всей серьезностью и вниманием. В этой возрастной группе г.б. редко возникает без серьезной причины. В более старшем возрасте часто встречаются г.б. напряжения, связанные с физическим и умственным перенапряжением.
Экстренной ситуацией, при которой требуется проведение немедленной диагностики и лечебных мероприятий, является:
1) внезапное изменение характера, интенсивности и частоты приступов при хронической форме синдрома головной боли;
2) появления очаговой неврологической симптоматики или (и) менингеальных знаков, нарушение уровня сознания, а в некоторых случаях выраженной общемозговой симптоматики;
3) интенсивная, нарастающая г.б. спустя сутки и более после травмы головы.
- При объективном осмотре обращают внимание уровень сознания, интеллекта, состояние памяти, эмоциональный настрой. Измеряют артериальное давление,

 температуру тела, частоту пульса. Осматривают на предмет обнаружения травм, отека мягких тканей, цианоза или гиперемии кожи и слизистых. Пальпируют мышцы головы. шеи, верхнего плечевого пояса. Проверяют наличие очаговой неврологической симптоматики и менингеальных знаков, расстройства чувствительности, двигательной функции, координации.
температуру тела, частоту пульса. Осматривают на предмет обнаружения травм, отека мягких тканей, цианоза или гиперемии кожи и слизистых. Пальпируют мышцы головы. шеи, верхнего плечевого пояса. Проверяют наличие очаговой неврологической симптоматики и менингеальных знаков, расстройства чувствительности, двигательной функции, координации.
- По показаниям проводят лабораторные (общий и биохимический анализ крови, уровень гормонов, анализ ликвора) и инструментальные исследования (рентгенографию черепа, придаточных пазух, шейного отдела позвоночника; КТ и МРТ головного мозга; ЭЭГ; ЭХО-ЭГ, УЗИ сосудов шеи). При необходимости – осмотр окулиста, эндокринолога. Для подтверждения внутричерепного кровоизлияния или нейроинфекции показано выполнение спинно-мозговой пункции.
Источник