Мигрень и несвязная речь

 Мигрень, или гемикрания, является древним и довольно распространенным заболеванием, от которого страдали многие великие люди, такие как Карл Маркс, Исаак Ньютон, Чарльз Дарвин, Наполеон Бонапарт, Льюис Кэрролл.
Мигрень, или гемикрания, является древним и довольно распространенным заболеванием, от которого страдали многие великие люди, такие как Карл Маркс, Исаак Ньютон, Чарльз Дарвин, Наполеон Бонапарт, Льюис Кэрролл.
По мнению ученых, исследовавших это заболевание, мигрени зачастую подвержены люди со следующими качествами характера: целеустремленность, активная жизненная позиция, ответственность, а также склонность к депрессиям, ранимость, тревожность, раздражительность и агрессия.
Особенности мигрени с аурой
Как утверждает статистика, мигрени зачастую больше подвержены женщины.
К тому же, именно по женской линии обычно передается заболевание детям. Известно, что если оба родителя страдают этим заболеванием, то ребенок имеет 90% шансов перенять его. Очень часто мигрень начинает проявляться еще в 16 лет, прекращаясь в 45-55 лет.
Частота приступов индивидуальна: кто страдает от них несколько раз в год, а кто – каждый день. Но обычно это происходит от 2 до 8 раз в месяц.
Классической формой мигрени является мигрень с аурой, симптомы которой встречается в 1/4 части случаев.
Ее характерная особенность: за 10 минут или за час до приступа появляются зрительные, обонятельные, неврологические и слуховые нарушения. Больной может видеть ауру в виде вспышек света, цветных пятен, может значительно повышаться чувствительность к запахам и звукам.
Также часто возникает ощущение того, что смотришь в разбитое зеркало.
Мигрень со зрительной аурой является самой частой. При этом пациенты часто отмечают у себя «синдром Алисы», когда предметы начинают меняться в размерах, происходит искажение их контуров и цвета, возникают слепые пятна.
Это длится от 5 минут до одного часа, после чего зрение восстанавливается.
Причины заболевания
Приступ мигрени происходит от кратковременного недостатка кислорода в тканях мозга, возникающего в результате спазма сосудов, которые их питают.
Предрасположенность к мигрени с аурой передается зачастую по наследству, а спровоцировать очередной приступ могут такие причины и факторы:
- стресс и перенапряжение;
- менструации, гормональные контрацептивы;

- изменение давления в атмосфере;
- продукты питания: орехи, сыр, шоколад, рыба, помидоры, цитрусовые, бананы;
- препараты для расширения кровеносных сосудов;
- яркий свет, мерцание монитора или шум;
- нарушения режима сна;
- алкоголь, и в особенности красное вино.
Для того, чтобы установить причины именно вашей мигрени, вам стоит вести дневник головной боли, что также очень поможет вашему врачу при диагностике.
При этом рекомендуется подробно описать события именно того дня, когда у вас был очередной приступ – от того, сколько вы спали, погоды, и до количества приемов пищи, вплоть до того, что именно вы ели.
Диагностические критерии и симптомы
Чтобы диагностировать именно мигрень с аурой, нужно выявить как минимум несколько из следующих симптомов мигрени с аурой.
Нарушения, исчезающие после ауры:
- Зрительные – точки, линии, вспышки, круги перед глазами.
- Тактильные — покалывания, возникающие в пальцах рук, и распространяющиеся по всей руке. Они также охватывают половину лица, язык, а после и всю половину тела. Потом покалывания могут смениться онемением.
- Дисфазия, то есть сложности с подбором слов. Больной либо не в состоянии что-то сказать, либо речь его несвязная.
Характерно, что перед аурой зрительные и тактильные нарушения у больного всегда одинаковы. Все симптомы ауры развиваются постепенно и длительность их составляет от 5 до 60 минут.
После этой фазы или, накладываясь на нее, возникает головная боль, отвечающая критериям мигрени:
- Без приема лекарств она может длиться от 4 часов до трех суток.
- Ее локализация происходит в одной половине головы. Лишь в 30% случаев боль охватывает всю голову. Она обычно занимает лобно-височную область, иногда локализуясь на затылке.
- Боль пульсирующая и интенсивная.
- Резко усиливается при ходьбе, а также от других раздражителей.
- Возникает тошнота, рвота, повышенная чувствительность к звукам и свету.
При этом симптомы не связаны с другими болезнями.
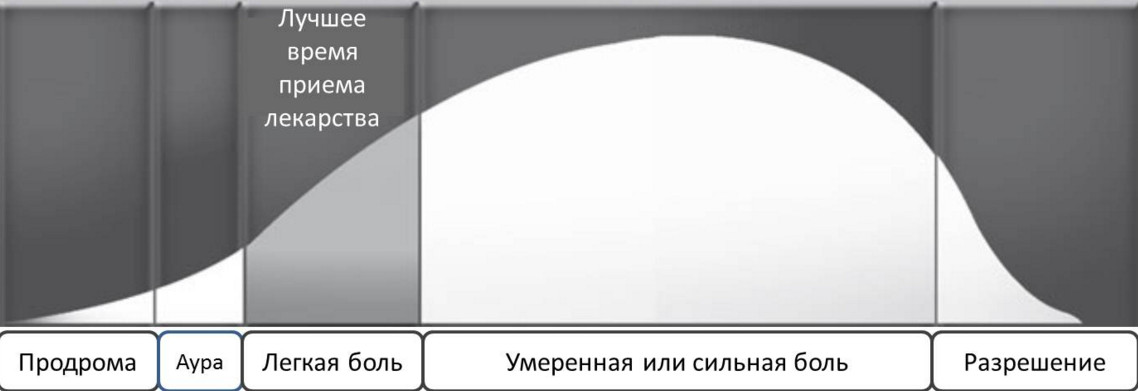
 Иногда мигрени может предшествовать фаза продрома, при которой у больного возникает недомогание, раздражительность, сонливость. Такое состояние может длиться как несколько часов, так и пару дней. Но чаще первой стадией мигрени является именно аура.
Иногда мигрени может предшествовать фаза продрома, при которой у больного возникает недомогание, раздражительность, сонливость. Такое состояние может длиться как несколько часов, так и пару дней. Но чаще первой стадией мигрени является именно аура.
Мигрень при беременности с аурой усиливаются в первом-втором триместре.
Для диагностики мигрени в больнице пациенту могут назначить такие процедуры:
- магнитно-резонансная терапия и компьютерная томография головного мозга;
- рентген мозга;
- анализы на кровь и мочу;
- электроэнцефалограмма;
- допплерография;
- неврологическое исследование.
Эти методы помогают исключить у больного такие заболевания, как опухоли мозга, аномалии сосудов и прочие, которые также могут сопровождаться приступами головной боли.
Лечебные процедуры
Мигрень с аурой довольно сложно поддается лечению, поскольку ее причиной является ослабление тонуса сосудов головы, что является наследственным фактором.
В основном можно только предотвратить ее приступы или смягчить их проявление. Для этого используют такие таблетки от мигрени:
- анальгетики;
- триптаны;
- антидепрессанты;
- агонисты серотонина;
- противосудорожные препараты;
- блокаторы кальциевых каналов и пр.
Эти лекарства полезно сочетать с препаратами магния, витаминами и целебными растениями.
Иногда купировать мигренозные атаки помогают обычные таблетки от головы (аспирин, цитрамон), принятые в начале фазы ауры.
Не рекомендуется часто принимать препараты, содержащие кофеин или кодеин, так как мозг, привыкая к ним, может сыграть с вами злую шутку: помня их стимулирующий эффект, он может воссоздать ситуацию, в которой вы обычно принимаете такие лекарства.
Как еще можно лечить мигрень с аурой?
Многие мигреники за время болезни успели выработать для себя определенную схему действий, которая препятствует развитию очередного приступа еще в фазе ауры. Это может быть что угодно: горячий или холодный душ, прием какого-нибудь препарата и прочие действия.
От мигрени также хорошо помогает массаж. Его можно проводить как в период отсутствия симптомов болезни, так и во время приступа. Положительное действие оказывает втирание при этом в кожу бальзама «Звездочка».
Не доверяйте делать массаж неспециалисту, потому как это может усугубить болезнь.
Последствия запущенной мигрени
Мигрень сама по себе является очень неприятной болезнью, способной ухудшить жизнь своему обладателю. Но, кроме того, она может привести к таким осложнениям состояния больного:
- Мигренозный инсульт – поражается отдельный участок мозга и возникают неврологические симптомы. Последствия такого состояния, даже после проведенного лечения, остаются на всю жизнь.
- Мигренозный статус – состояние, при котором приступ головной боли может длиться трое суток и даже больше, распространяясь на всю голову. При этом наблюдается тошнота и рвота, приводящие к обезвоживанию организма, а также общая слабость, в результате которой могут начаться судороги. При этом необходима госпитализация больного.
К тому же, болезнь становится результатом того, что:
- пациент становится уязвим для многих хронических заболеваний;
- у него наблюдается депрессия и тревожные состояния;
- из-за болезни он не в состоянии работать полный день и вести полноценную жизнь.
Профилактические меры
Для того, чтобы приступы мигрени наступали как можно реже, нужно кардинально поменять свой образ жизни, направив все усилия на восстановление работы вашего мозга.
При этом нужно следовать таким правилам:
- Исключить стимуляцию организма с целью повышения своей активности. Прием алкоголя, кофе, курение, поездки в экзотические страны, соблюдение жестких диет и прочие действия, направленные на то, чтобы взбодриться, дают недолгий эффект. А в результате организм еще больше истощается.
- Нормализовать режим сна. В первой его фазе, то есть до полуночи, происходит образование энергии, а с 3 часов ночи запускается процесс ее расходования.
 Поэтому рекомендуется готовиться ко сну примерно в половине десятого вечера, даже если вы «сова».
Поэтому рекомендуется готовиться ко сну примерно в половине десятого вечера, даже если вы «сова». - Наладить питание. Необходимо прекратить соблюдение различных диет и начать питаться полноценно. Мясо, рыба, кисломолочные продукты, овощи и фрукты – это основные источники энергии, витаминов и полезных микроэлементов. А вот употребление специй, фабричного майонеза и полуфабрикатов нужно свести к минимуму.
- Регулярно заниматься физическими упражнениями. Стоит учесть, что до 30 лет нагрузки могут быть настолько интенсивные, насколько это вам позволит самочувствие. А после достижения этого возраста больше полезна пешая ходьба до 4 км в час, спокойной плавание, гимнастика.
- Очень полезно закаливать свой организм, но перепады температуры не должны превышать 5 градусов от температуры тела.
- Нужно наладить свое эмоциональное состояние. Для этого больше общайтесь с приятными людьми, относитесь ко всем с пониманием. Проявляйте терпение к близким. Поставьте для себя достижимые цели, станьте профессионалом в своем деле.
- Не занимайтесь самолечением – всегда консультируйтесь с врачом. Даже если какое-то лекарство помогает вам справиться с приступом, это не значит, что оно безвредно. Многие популярные обезболивающие средства вызывают зависимость при регулярном их приеме, а это может причинить вред вашему здоровью.
Итак, мы рассмотрели причины, по которым возникает мигрень с аурой, а также методы ее лечения.
Как можно было понять, возникновение данной болезни мало зависит от ее носителя, но ее приступы можно довольно успешно купировать, если придерживаться определенных правил.
Поэтому, если вы страдаете от мигрени, рекомендуется пересмотреть свой образ жизни и поменять то, что вы до сих пор делали неправильно. Так вы значительно облегчите себе жизнь и воспрепятствуете возникновению у вас инвалидности вследствие очередного приступа.
Видео: Как распознать мигрень
Мигрень — очень сильная головная боль пульсирующего характера. Какие проявления болезни указывают на прогресс приступа мигрени. О факторах, которые провоцируют болезнь.
Источник
Мигрень (или гемикрания, что переводится с греческого как половина головы) – хроническое, неврологическое заболевание, которое проявляется приступами сильной боли в одной половине головы, в глазнично-лобно-височной области. Данные приступы имеют эпизодичность, вызывают тошноту и рвоту у больного. Так же имеет неофициальное название ‘’болезнь аристократов’’, многие великие люди давности страдали от подобного недуга, особенно занимавшиеся умственной деятельностью: Юлий Цезарь, Альфред Нобель, Вирджиния Вульф, Исаак Ньютон, Мария Тюдор и другие.
Патология считается наследственной, генетически передаются нарушения в сосудистой, нервной и эндокринной системах. Если в семье имеются больные мигренью по женской линии, тогда есть большая вероятность наличия ее и у следующего поколения. Вероятность передачи по мужской линии всего лишь 30%. По данным ВОЗ приступами мигрени страдают 19% жителей планеты и взрослые и дети. Чаще она поражает женщин, мужчины жалуются в 2 раза реже, всё дело в гормональном фоне женщины, перед месячными у них увеличивается количество гормона простагландина в крови, и каждая вторая страдает от приступа мигрени в первые 2 дня менструации. В период беременности, более 60% женщин, так же отмечают наличие мигрени в первом триместре. Приступы могут проявляться в любом возрасте: у детей, подростков, взрослых, но у малышей она протекает немного мягче. Принято считать, что мигрень устанавливается у подростков, в период 15-20 лет. У взрослых мужчин и женщин, кому за 40, приступов почти не наблюдается, многие пациенты говорят, что с годами они слабеют или вовсе перестают беспокоить.
Самые ярко выраженные признаки в виде болей, тошноты, боязни света и звука затрагивают взрослых женщин в полной мере, у мужчин они легче. Дети и подростки ощущают сильную сонливость, и после недлительного сна, данный контингент больных вовсе не ощущают никакого беспокойства.
Существуют две формы мигрени: с аурой и без нее. Аурой называется симптомокомплекс: зрительный, речевой или чувствительный, который предвещает приближение приступа. Ее длительность около часа. Расстройства наблюдаются с пораженной стороны, где будет локализирована боль. После ее окончания, симптомы исчезают. Мигрень с периодами ауры довольно редкая, примерно 20-30% от всех случаев, чаще присутствует у женщин.
Периодичность приступов, так же не имеет четких рамок, они могут рецидивировать от одного раза в году, до нескольких приступов в неделю. Такое проявление болезни вынуждает больных устанавливать себе инвалидность, так как частые и сильные приступы мешают им выполнять свою роботу. Подростки не могут нормально учится, особенно женского пола, что полностью влияет на успеваемость в школе или институте.
История развития болезни
Первые упоминания симптомов указывающим на мигрень встречались ещё в письмах Древних Шумеров, о них писал Гиппократ, Авиценна, Цельс. Мигренью страдали люди любой части мира, до нас дошли папирусы с описаниями и лечением головных болей от целителей Древнего Египта. Довольно странно то, что раньше данной проблемой страдали в основном мужчины, хотя в наше время процент жалоб намного больше поступает от женщин. Первым описать болезнь с сильной головной болью схожей на мигренозную, попытался врач из Древней Греции, Арретей Кападойский. Он дал название этой болезни Гетерокрания, что переводится дословно как чужая голова. Однако одно из ее названий которым мы иногда пользуемся дал Древне Римский врач Клавдий Гален, а именно Гемикрания. Уже намного позже французы исковеркали гемикранию в разговорном стиле на слово migraine, от чего и пошло ее русское название Мигрень.
Существует ряд гипотез этиологии Мигрени:
- Нарушение обмена серотонина, считается основной причиной ее возникновения;
- Нарушение кровообращения головного мозга, в связи с сужением просвета артериол;
- Нарушение метаболических регуляций организма, связанной с изменениями в сосудистой системе организма.
Эти теории считаются основными, но достоверность их не полностью доказана.
Симптомы
Развитие приступа разделяют на периоды:
- Начальная стадия(продромальная) – начинается за несколько дней до фазы боли. Имеет длительность от двух часов до нескольких дней. У больного отмечается смена настроения, быстрая утомляемость, повышение чувствительности организма к внешним раздражителям, снижение внимания, рассеянность, плохой аппетит.
- Аура – присутствует не всегда, но если есть, то незадолго до начала боли, длится до часа, вызывает зрительные симптомы (туман, мушки, мерцание перед глазами), расстройства речи, покалывания и онемение части головы, в которой будет болеть. После ауры, зачастую бывают свободные периоды, не более 1 часа голова не болит.
- Боль – период после продромы и ауры(если она была), длятся до 3 дней максимум, если ее наличие наблюдается более 3 дней, это усложнение в виде мигренозного статуса. Во время этого периода, больной лежит в полном покое, в темной и тихой комнате.
- Постдромальный – после окончания боли, человек ещё примерно сутки, чувствует себя уставшим, разбитым, не имеет аппетита, чувствует себя не комфортно.
Провоцирующими факторы приступа
Всё что связано с возникновением боли называется Триггер мигрени.
- Стрессы, недосыпание или наоборот слишком продолжительный сон, перенапряженная деятельность мозга, физические нагрузки;
- Продукты питания: орехи, сыр, шоколад, рыба, цитрусовые являются причиной возникновения боли;
- Алкогольные напитки: пиво, вино и особенно шампанское;
- Метеозависимость организма;
- Летучие вещества: выхлопные газы автомобиля, женские духи, сигаретный дым, жженная листва и т.д.
- Гормональные: ПМС, беременность, прием гормональных препаратов становится причиной сбоя нормального гормонального фона, патологии эндокринной системы, особенно характерны подросткам и женщинам, у мужчин гормональный фон не поддается сильным изменениям;
Таким образом, характер боли при приступе имеет следующую картину:
- Ее локализация находится в одной стороне головы;
- Сила боли настолько высока, что приводит к потере трудоспособности;
- Пульсирующая боль;
- Усугубление состояния при любых действиях, больному легче лежать;
- Во время ее приступа, увеличивается чувствительность к внешним раздражителям;
- Наличие расстройств в системе пищеварения, особенно у мужчин;
Диагностика
Для постановки диагноза, достаточно собрать анамнез у больного. Критерии диагностики мигрени с аурой и без нее разные.
Диагностировать мигрень без ауры можно при наличии ее симптомов из перечисленных ниже:
- Боль длится от 4 до 72 часов;
- Одностороннее поражение головы;
- Ее сильная пульсация;
- Сниженная активность человека;
- Усиление боли при нагрузке;
- Тошнота, рвота, фотофобия, фонофобия;
Мигрень с аурой диагностируется по следующему принципу:
- Наличие ее симптомов в виде зрительных нарушений, расстройств речи, онемения;
- Она развивается более 4 минут;
- Ее продолжительность не больше часа;
Клинические анализы крови и мочи, рентгенограмма головы, не определят никаких отклонений. Возможны несущественные изменения у женщин в период менструации. Ликвор так же будет без изменений. Энцефалография, так же не покажет явной причины, что не является информативным обследованием. Осмотр глазного дна офтальмологом, в период ее приступа увидит сужение артерий сетчатки, с расширением вен глазного дна. При КТ и МРТ в продромальном периоде определяют ишемию и отек головного мозга, а при длительном периоде болезни, не один год, мелкие инфаркты, атрофию тканей мозга, расширение желудочков и субарахноидального пространства.
Диагноз мигрень ставится, когда тщательно собран анамнез, характеристика ее приступов, развитие на протяжении жизни, наличие данного недуга в семье. Для более точного решения врача поможет ведение дневника боли, где будет отмечена вся важная информация по приступам. Стоит помнить что протекание болезни у подростков, мужчин и женщин имеют различия, для каждого характерна своя симптоматика, это так же не менее важная информация для постановки диагноза и назначения лечения.
Лечение и профилактика
Разные люди пользуются разными способами во время приступа, для облегчения своего состояния, некоторые прибегают к медикаментам, другие же пользуются приемами физиотерапии для влияния на причины боли.
Массаж шейно-воротниковой зоны снимает напряжения, улучшает приток крови к голове. Контрастный душ, мытье головы, мимическая гимнастика, и конечно же нормальный здоровый сон не менее 8 часов. Но если сила мигрени разыгралась не на шутку, то без приема лекарств не обойтись ни как. Чаще применяют комбинированные препараты для усиленного и более широкого действия. Можно применять таблетки, свечи, пастилки для рассасывания или растворимые порошки. Форма назначенного лекарства зависит от ее симптомов, если присутствует рвота, прием таблеток не имеет смысла, так же форма влияет на скорость действия. Мужчины часто имеют болезни ЖКТ, так что частый прием таблеток перорально им противопоказан. Прописывать лекарство должен только врач, самолечением ни в коем случае нельзя снимать мигрени, так как препараты имеют противопоказания, и неправильно подобранный способен усугубить состояние.
Основная терапия направлена на купирование ее приступа и лечение в период их отсутствия. Анальгетики и НПВП, ацетилсалициловую кислоту назначают для блокады импульсов вызывающих боль, они подавляют синтез гормонов простагландинов, кининов, которые являются модуляторами боли, то есть действуют на основные причины. Так же они улучшают кровоток на капиллярном уровне. Аспирин полезен в самом начале, по 500-1000 мг на сутки. Парацетамол 0,5г, Индометацин 70мг, Ортофен-70мг, Ксефокам-8мг. Комбинированные анальгетики: Седалгин, Пенталгин, Солпадеин так же обладают обезболивающим эффектом. Противопоказаны эти препараты людям с проблемами желудочно-кишечного тракта, наличием аллергии, склонности к кровотечениям. Кофеиносодержащие лекарства имеют эффективное действие, но вызывают привыкание.
При тяжелых формах, которые мешают нормальному образу жизни, используют специфическую противомигренозную терапию (Триптаны). Если перечень препаратов выше не дает никакого эффекта, тогда они рекомендованы к применению при мигренозных атаках любой тяжести. Это препараты агонисты серотониновых рецепторов, которые влияют на сосуды, путем сужения розширеных сосудов, уменьшения их проницаемости. Принимать их необходимо в период боли и мужчинам, и женщинам. Помимо обезболивания, они так же способствуют профилактике сопутствующих ее симптомов: тошноты, рвоты, фото и фонофобии. Триптаны не желательно принимать людям с проблемами ССС, и беременным женщинам.
Межприступное лечение, рекомендовано при наличии двух и более приступов в месяц, влияющих на трудовую деятельность пациента. Курс лечения длится около 2-3 месяцев. Большое значение имеет правильное использование времени работы (мужчинам желательно избегать тяжелого труда), отдыха, регулярный здоровый сон, диета без тираминосодержащих продуктов. Запрет на любые алкогольные напитки.
https://www.youtube.com/watch?v=4OVgl-GvEdc
Source: golova03.ru
Источник