Мигрень с синдромом меньера лечение


Болезнь Меньера — невоспалительное заболевание, локализующееся в среднем ухе, характеризующееся шумами в ушах, головокружениями, утратой равновесия и стремительным ухудшением слуховых возможностей. Заболевание достаточно распространенное и нередко встречается даже у известных людей, но несмотря на это точные причины его развития остаются не разгаданными. На сегодняшний день способы лечения, которыми располагает медицина, не способны полностью устранить болезнь, а только временно облегчают состояние пациента. Узнать подробнее, что такое болезнь Меньера можно, если подробнее ознакомиться с общей информацией о заболевании, его видами и возможной симптоматикой.
Разновидности форм болезни Меньера
Не стоит путать болезнь Меньера с синдромом Меньера, которые имеют немало общего, но остаются разными состояниями. Болезнь Меньера — это самостоятельное заболевание, классификация которого зависит от симптоматики на начальных этапах развития. Существует три основных формы этого болезни:
- кохлеарная форма — возникает примерно в 50% всех случаев, при этом характеризуется сильными нарушениями слуховых возможностей;
- вестибулярная — встречается в 20% больных и проявляется вестибулярными расстройствами;
- классическая — диагностируется в 30% случаев, при этом у больных имеются вестибулярные и слуховые нарушения.

По мере течения недуга у больного наблюдается ремиссия (временное отсутствие болезненных проявлений) и фаза обострения, когда возникают ярко выраженные приступы. Исходя из времени продолжительности приступов и интервалов между их появлениями, болезнь имеет три степени:
- Первая (легкая) — отличается незначительными приступами, перерывы между которыми могут длиться месяцами или даже годами.
- Вторая (средняя) — приступы могут длиться до 5 часов, при этом на протяжении нескольких дней больные являются нетрудоспособными.
- Третья (тяжелая) — время продолжительности приступов превышает пять часов, при этом частота может варьироваться от одного раза в сутки до одного раза на протяжении недели. Такие пациенты являются полностью нетрудоспособными.
Важно! Когда значительно увеличивается продолжительность приступов и частота их появлений, имеются серьезные вестибулярные расстройства и стремительное ухудшение слуха, обусловленное поражением звукопроводящего и звуковоспринимающего аппарата, это говорит необратимости течения болезни Меньера.
Как может проявляться болезнь Меньера
Ведущим признаком недуга считается повторяющееся головокружение, возникающее вместе с ощущением тошноты и рвотными порывами. Пациенты жалуются на ощущение вращения всего вокруг, а также проваливание и перемещения собственного тела в пространстве. Головокружения могут достигать такой силы, что люди не в состоянии стоять или сидеть, а при изменении своего положения наблюдается усиление выраженности проявлений.
Также при приступах болезни Меньера образуются следующие состояния:
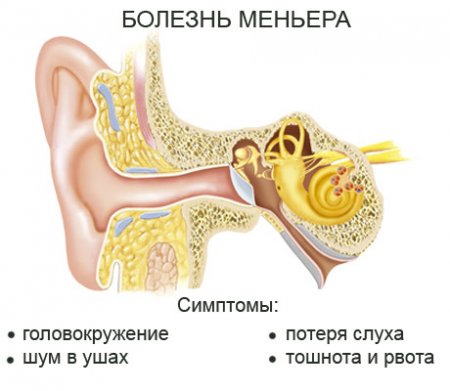
- шум в пораженном ухе;
- нарушение координации;
- потеря равновесия;
- слуховые расстройства;
- тахикардия;
- усиленное потоотделение;
- одышка;
- бледность кожи.
Сколько длятся приступы, и какие интервалы между их возникновениями, зависит от стадии прогрессирования недуга. Вызывать новый приступ способны такие факторы:
- курение;
- стрессы;
- злоупотребление спиртным;
- повышение общей температуры;
- врачебные действия.
Часто пациенты заранее предугадывают приступ по предшествующему состоянию, выражающемся усилением шума в ушах, потерей равновесия и ухудшением слуховых возможностей.
Проведение диагностики болезни Меньера
Головокружения с наличием шумов в ушах и ухудшением слуховых возможностей позволяют отоларингологу во время первого осмотра выявить заболевание, но точная диагностика болезни Меньера нуждается в проведении дополнительных диагностических мероприятий. Для определения степени слуховых расстройств необходимо провести специальные исследования:
- аудиометрию;
- исследование камертоном;
- акустическую импедансометрию;
- отоакустическую эмиссию;
- электрокохлеографию.
Аудиометрия — позволяет диагностировать смешанный характер ухудшения слуха. На первых этапах заболевания исследование позволяет отметить снижение слуха в частотах от 125 до 1000 Гц.
Проведение акустической импедансометрии позволяет оценить, насколько подвижны слуховые косточки и функциональны мышечные ткани. Целью этого исследования является обнаружение патологий в слуховом нерве. Также, для исключения риска невриномы, больным следует провести МРТ головного мозга.
Отоскопия и микроотоскопия необходимы для выявления изменений в барабанной перепонке и наружном слуховом проходе. Таким образом, можно исключить возможность воспалительного процесса.
Для определения вестибулярных расстройств при болезни Меньера назначаются следующие исследования:
- вестибулометрия;
- непрямая отолитометрия;
- стабилография.
Когда у пациента наблюдают системные головокружения, но слух не ухудшается, ему диагностируют синдром Меньера. Тогда диагностика заболевания, из-за которого возник синдром, требует привлечения невролога и назначения других диагностических мероприятий:
- электроэнцефалограмма;
- ЭХО-ЭГ;
- дуплексное сканирование;
- РЭГ и УЗДГ.
Во время постановки диагноза болезнь Меньера важно дифференцировать ее от других болезней, имеющих схожие проявления, например, лабиринтит, отосклероз или отит.
Способы лечения болезни Меньера
В медицине болезнь Меньера относят к неизлечимым заболеваниям, но все же можно остановить ее дальнейшее прогрессирование и свести симптоматику к минимуму. Обычно пациентам назначают комплексное лечение, которое подразумевает применение ряда разных способов, предназначенных для облегчения состояния пациента. Также во время терапии важно избавиться от вредных привычек и придерживаться здорового режима питания. Улучшить функциональность вестибулярного аппарата можно специальной гимнастикой.
Медикаментозная терапия

При проведении медикаментозного лечения болезни Меньера назначаются разные средства, которые нужно принимать как во время приступов, так и и в период промежутков между их появлениями. Чтобы купировать приступы:
- антихилинергические средства;
- адреноблокаторы;
- антигистамные средства;
- противовоспалительные лекарства;
- сосудорасширяющие медикаменты;
- препараты группы бетагистина.
Во время интервалов между приступами лечение проводится профилактическими средствами, которые уменьшают проявления заболевания. Пациентам в этот период назначают прием:
- препаратов бетагестина;
- мочегонных средств;
- венотоников;
- лекарств, нормализующих микроциркуляции.
Лечение назначается доктором, основываясь на результатах диагностических процедур, стадии развития болезни и общем состоянии здоровья пациента.
Физиотерапия
Лечение болезни Меньера посредством физиотерапии назначается во время интервалов между появлениями приступов для улучшения кровотока в пораженной области, а также улучшения микроциркуляции головного мозга. Пациентам назначаются такие процедуры физиотерапии:

- ультрафиолетовое облучение воротниковой зоны;
- дарсонвализация воротниковой зоны;
- электрофорез;
- лечебные ванны на основе морской соли или хвои.
В случае если медикаментозная терапия и способы физиотерапии оказываются не эффективными, больным назначается лечение посредством хирургических манипуляций.
Оперативная терапия
Задачей оперативной терапии является сохранение, улучшение оттока эндолимфы и снижение возбудимости вестибулярных рецепторов. В зависимости от механизма проведения операции, оперативное лечение подразделяется на несколько типов:
- Деструктивное — для прерывания передачи импульсов проводится деструкция или удаление клеток лабиринта при помощи ультразвука.
- Хирургическое вмешательство в вегетативную нервную систему — удаляются шейные симпатические узлы, и проводится резекция барабанной струны.
- Дренирующее — проводится дренирование лабиринта через область среднего уха. Еще возможна фенестрация полукружного канала.
К сожалению, при проведении операций во внутреннем ухе есть большой риск потери слуха со стороны поражения. Существуют и другие способы лечения болезни Меньера, например, химическая лабиринтэктомия — введение в среднее ухо антибиотика гентамицина. Таким образом осуществляется прерывание импульсов с пораженной стороны, а координация становится полностью зависима от здорового уха.
Народные способы лечения

Способы народной медицины не могут использоваться в качестве основной терапии, но применяются как дополнение к медицинскому лечению для снятия клинических проявлений заболевания. Из средств народной медицины при лечении болезни Меньера можно выделить такие:
- мочегонные настои, например, из спорыша, чабреца или лопуха;
- чай с имбирем, лимоном, апельсином или цветами ромашки;
- тампоны с луковым соком, которые необходимо вкладывать в ухо;
- дыхание парами воды и виноградного уксуса.
Важно! Лечение при помощи народных средств должно проводиться только после одобрения лечащим врачом. Самостоятельные попытки лечение в домашних условиях могут не только оказаться безрезультатными, но и усугубить ситуацию.
Как можно предотвратить приступ болезни Меньера
Как при болезни, так и при синдроме Меньера, в лечение особую роль играют профилактические мероприятия. Уже после первых нескольких приступов пациенты начинают наблюдать закономерность факторов, провоцирующих приступ. Если избегать подобных факторов, можно продлить период ремиссии на несколько лет. Чаще приступы могут возникать по следующим причинам:
- постоянные стрессы;
- пристрастие к алкоголю и курению;
- резкие звуки;
- мощные вибрации;
- чрезмерная нагрузка на вестибулярный аппарат;
- частые перепады давления;
- инфекционные поражения уха, горла или носа.
Также важно следить за своим питанием, придерживаясь специальной диеты, которую может назначить доктор во время лечения.
Специальная гимнастика при болезни Меньера
Лечение болезни Меньера посредством выполнения специальных физических упражнений еще называется вестибулярной реабилитацией, направленной на повышение устойчивости к внешним факторам и нагрузкам, чтобы снизить частоту приступов заболевания. Применения подобной гимнастики заранее обговаривается с доктором, так как некоторым больным она может быть противопоказана.
Важно! Занятия лечебной гимнастикой нельзя проводить при обострении болезни, так как это может негативно сказаться на здоровье больного и усугубить ситуацию.
Прогноз для пациентов с болезнью Меньера
Жизни человека болезнь Меньера не угрожает, но постоянное ухудшение слуха и нарушенная работа вестибулярного аппарата значительно ухудшают жизнь больного и постепенно приводят к инвалидности. Улучшить прогноз может оперативное лечение на ранних стадиях развития болезни, но сохранить в полной мере слух невозможно.
Можно ли вылечить болезнь Меньера
Заболевание полностью не излечивается, так как механизм возникновения болезни Меньера до конца не изучен. Все способы терапии в первую очередь направлены на то, чтоб облегчить состояние пациента. Иногда хирургическая терапия подразумевает разрушение самого вестибулярного аппарата. Если у больного диагностирован синдром Меньера, то здесь все зависит от того, известна ли причина болезни. Если заболевание успешно лечится без каких-либо осложнений, то от синдрома Меньера можно избавиться безвозвратно.
Дают ли группу инвалидности пациентам с болезнью Меньера
Обычно при диагностированной болезни Меньера группа инвалидности больным не дается. При эффективной терапии пациенты скоро встают на ноги, а благодаря профилактике у них полностью сохраняются трудоспособные возможности. Группу инвалидности могут дать только больным, которые относятся к таким категориям:
- пациенты с синдромом Меньера, возникшем из-за неизлечимого недуга;
- пациенты, у которых наблюдаются выраженные необратимые нарушения слуха;
- пациенты, для которых нет возможности подобрать эффективную терапию, но приступы возникают часто;
- пациенты, с диагностированными сопутствующими серьезными болезнями.
Чаще группу инвалидности дают больным, у которых заболевание начало проявляться еще в детском возрасте, так как по мере течения болезнь Меньера прогрессирует. При этом постепенно ухудшается слух и учащаются приступы, что приводит больного к нетрудоспособности, и доставляет множество неудобств в обыденной жизни.
Источник
- Все
- А
- Б
- В
- Г
- Д
- Е
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Э
- Ю
- Я
Болезнь Альцгеймера | Неврология |
Болезнь Альцгеймера является дегенеративным заболеванием головного мозга, проявляющееся снижением интеллекта. Эта патология – одна из самых распространенных форм деменции. Обычно развивается после 40-50 лет. Причина болезни точно неизвестна. Проводятся интенсивные исследования, направленные на выяснение роли вирусной инфекции, наследственности, патологических иммунных реакций, экологических факторов в развитии болезни. Допускается этиологическая роль инфекционных белков – прионов. Важный патогенетический компонент болезни – синтез аномального белка и его агрегация в нерастворимые нейротоксические фибриллы, которые появляются в отростках нейронов и тем самым нарушают проведение импульсов. Болезнь начинается с постепенного снижения памяти, внимания, интеллектуальных возможностей. В дальнейшем симптомы деменции прогрессируют :больные не могут ориентироваться в пространстве и времени, утрачивают память, не узнают себя и близких. В связи с неясностью этио-патогенетических механизмов существуют трудности в эффективном лечении больных. Большое внимание уделяется уходу за больными, тренировке повседневной активности; лекарственная терапия не имеет мощной доказательной базы. |
Болезнь Меньера | Неврология |
Болезнь Меньера является классическим примером острого рецидивирующего системного (вестибулярного) головокружения и считается самостоятельной нозологической формой. При этом поражается преимущественно внутреннее ухо. Болезнь Меньера выявляется с частотой 5,9% среди всех причин головокружений. Головокружение при данной патологии отличается приступообразностью, продолжительностью от нескольких минут до нескольких часов. Частота приступов от одного раза в год до нескольких раз в день.Течение волнообразное: периоды обострения сменяются ремиссией. Для приступа, помимо головокружения, характерно появление шума в ухе, тошноты и рвоты, бледности и повышенного потоотделения (вегетативная симптоматика). Со временем у пациентов развивается прогрессирующая тугоухость. Патогенез болезни неясен, известно лишь, что эндолимфатический гидропс является патоморфологическим субстратом болезни. Консервативное лечение данной патологии включает медикаментозное подавление активности вестибулярного аппарата, значение малосолевой диеты и диуретиков неоднозначно. При необходимости проводят хирургическое лечение. К слухосохраняющим операциям относятся шунтирование эндолимфатического мешка, саккулотомия (декомпрессивная операция на сферическом мешочке), пересечение вестибулярного нерва с целью прекращения афферентной импульсации. |
Головокружение | Неврология |
Под головокружением понимают нарушение чувства равновесия, причиной которого является дискоординация импульсов, поступающих в зрительный, вестибулярный или проприоцептивный анализаторы. Головокружение может быть симптомом многих патологических состояний. Выделяют несколько типов головокружений: «истинное» или системное головокружение (чувство вращения собственного тела или окружающей обстановки), липотимические состояния и обмороки различной природы; головокружения смешанного генеза (нарушения походки и неустойчивость). Головокружение наблюдается у 30% людей старше 65 лет и у 50% – старше 80 лет. Этот симптом существенно влияет на качество жизни пациента, может быть причиной падений и травм, приводить к нетрудоспособности и даже инвалидизации. Спектр причин, вызывающих головокружение, очень широк. Так, среди причин периферического вертиго выделяют доброкачественное позиционное вертиго, вестибулярный нейронит/лабиринтит, болезнь Меньера, опухоли мостомозжечкового угла, ототоксическое действие лекарственных веществ. Причиной центрального вертиго может являться патология ствола мозга или мозжечка. Самый частый тип липотимий и обмороков – вазодепрессорная синкопа, обычно провоцируемая теми или иными стрессовыми воздействиями (ожидание боли, вид крови, страх, духота и т.п,). Касаясь тактики лечения следует отметить ее зависимость от характера основного заболевания, во многих случаях возможен лишь симптоматический контроль за течением заболевания. Такой подход значительно улучшает качество жизни пациента, страдающего головокружениями. Условно механизмы действия препаратов, применяемых для лечения головокружения можно разделить на:
Существенный успех в реабилитации больных имеет вестибулярная тренировка. |
Диабетическая полинейропатия | Неврология |
Диабетическая полинейропатия (ДПН) – патогенетически связанное с сахарным диабетом сочетание синдромов поражения нервной системы. Частота среди лиц с СД 2 типа достигает 70-90%. ДПН классифицируется в зависимости от преимущественного вовлечения в процесс спинномозговых нервов (периферическая нейропатия) и/или вегетативной нервной системы (автономная нейропатия). Диабетическая дистальная симметричная сенсорно-моторная полинейропатия — самый частый вариант периферической диабетической нейропатии. Типичными симптомами являются ощущение жжения, «бегания мурашек», боли в голенях и стопах, ночные судороги мышц. При неврологическом обследовании выявляются ослабление ахилловых рефлексов, нарушение чувствительности по типу «носков» и «перчаток», снижение проприоцептивной чувствительности. Важно, что при поздней диагностики патологии развиваются такие осложнения язвы стоп, которые могут приводить к гангрене (диабетическая стопа) и часто к ампутациям. В лечении эффективны трициклические антидепрессанты (амитриптилин) в качестве обезболивающих препаратов, альфа-липоевая кислота и витамины группы В на фоне активного контроля уровня гликемии. Автономная нейропатия приводит к дисрегуляции витальных функций и поддержания гомеостаза, что определяет течение и структуру смертности при СД 2 типа. Выделяют гастроинтестинальную форму ДПН, характеризующуюся вкусовой гиперсаливацией, гипо- и атонией желудка, атонией пищевода, гипомоторикой кишечника, функциональным гипоацидозом, рефлюкс-эзофагитом, атонией желчного пузыря и дискинезией желчных путей со склонностью к холелитиазу. Урогенитальная форма ДПН может клинически проявляться атонией мочеточников и мочевого пузыря, рефлюксом и стазом мочи, склонностью к развитию мочевой инфекции, эректильной дисфункцией. К основным клиническим проявлениям кардиоваскулярной автономной нейропатии относятся тахикардия покоя («фиксированный» пульс, часто ранний признак развивающейся ДПН), аритмии (нейропатическое удлинение интервала Q–T и др.), ортостатическая гипотензия, безболевая ишемия миокарда (БИМ), артериальная гипретензия (повышение активности симпатического отдела нервной системы, вызванное парасимпатической дисфункцией; отсутствие снижения АД в ночное время). Наиболее тяжелым осложнением кардиоваскулярной автономной нейропатии является внезапная смерть. Методы диагностики кардиоваскулярной автономной нейропатии включают: исследование кардиоваскулярных рефлексов (тест Вальсальвы, тест Шелонга и др.), суточное мониторирование АД, холтеровское мониторирование ЭКГ, измерение корригированного интервала QT и дисперсии интервала Q. Лечение большинства форм вегетативных нарушений симптоматическое. Главный принцип уменьшения прогрессирования ДПН заключается в контроле гликемии. |
Доброкачественное Пароксизмальное Позиционное Головокружение | Неврология |
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) выявляется с частотой 34,3% среди лиц с головокруженими различной природы; проявляется короткими (от нескольких секунд до нескольких минут) приступами головокружения, возникающими при перемене положения тела. В типичных случаях головокружение развивается в строго определённом положении головы,смена положения которой (больной поворачивается, например, на другой бок) приводит к прекращению головокружения. Прогноз благоприятный. Доброкачественное пароксизмальное позиционное головокружение обычно проходит самостоятельно в течение нескольких месяцев. Идиопатические случаи заболевания связаны с дегенеративным процессом с образованием отокониальных отложений в полукружном канале, в результате чего повышается чувствительность канала к гравитационным воздействиям при изменении положения головы. Важный диагностический критерий – выявление нистагма с помощью ротационного теста, температурных тестов, пробы Dix-Hallpike и др. Терапия включает использование приема Ипли, который заключается в совершении головой серии движений, способствующих репозиции отолитов в маточку, где они не вызывают головокружения (эффективность методики 50-80%). Также важным направлением является тренировка вестибулярного аппарата (повторение пробы Dix-Hallpike и др.), во многих случаях способствующая ослаблению рефлекторного головокружения. |
инсомния | Неврология |
Инсомния – расстройство сна, при котором возникают трудности с началом сна и его поддержанием на протяжении всей ночи. Причины инсомний могут быть самыми разными: стресс, неврозы, психические расстройства, соматические заболевания, хронические боли, неблагоприятные бытовые условия, интенсивные физические нагрузки. Клинику инсомнии условно можно разделить на симптомы нарушения засыпания, сна и просыпания. Для нарушения засыпания характерно увеличение количества времени для погружения в сон. Оно увеличивается до 2 часов. Человек с инсомнией долго пытается уснуть, при этом любой малейший звук может его пробудить. В процессе сна, ночью возникают частые пробуждения. Причиной тому является как внешний шум, так и страшные сны, кошмары, тахикардия, позывы на мочеиспускание. Нарушение просыпания проявляется более ранним пробуждением, чувством неудовлетворенности от сна и как результат дневной сонливости. Лечение – существует два подхода к лечению инсомний. Первый включает исключение вредных факторов. Для этого необходимо соблюдение режима сна и отдыха, исключение стрессовые ситуации, улучшение бытовых условий, консультации психолога в случае психических расстройств. Вторым подходом является применение лекарственных средств для нормализации сна. Для этого используют снотворные средства и другие средства, обладающие снотворным и седативным эффектом. |
Мигрень | Неврология |
Мигрень — пароксизмальное состояние, проявляющееся приступами пульсирующей головной боли в одной из половин головы, преимущественно в глазнично-лобно-височной области, или двусторонней локализации. Приступ сопровождается тошнотой, рвотой, фото- и фонофобией. Характерны повторяемость и наследственная предрасположенность. Мигренью страдает 12 — 15% популяции. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Женщины испытывают мигренозные приступы в 2 — 3 раза чаще, чем мужчины. Пик заболеваемости приходится на период от 25 до 34 лет. Имеется наследственная предрасположенность. Выделяют две основные формы мигрени: мигрень без ауры (простая мигрень) и мигрень с аурой (ассоциированная мигрень). Мигрень без ауры проявляется приступами боли, соответствующими перечисленным критериям. Это наиболее частая форма, она наблюдается в 80% случаев. При мигрени с аурой болевую атаку предваряет мигренозная аура. Критерии диагностики мигрени были определены Международным обществом по изучению головной боли в 1988 г.: приступообразная головная боль длительностью от 4 до 72 ч. Головная боль имеет, по крайней мере, две характеристики из следующих: преимущественно односторонняя локализация, чередование сторон, реже двусторонняя; пульсирующий характер; средняя или значительная интенсивность головной боли (нарушает повседневную деятельность); усиление при физической нагрузке; наличие хотя бы одного сопровождающего симптома – тошнота, рвота, фонофобия, фотофобия. Для постановки диагноза мигрени без ауры в анамнезе должно быть не менее 5 приступов, отвечающих перечисленным критериям. Для мигрени с аурой должно быть не менее 2 приступов, соответствующих этим критериям. Патогенез мигрени сложен. Известна особая роль серотонина при мигрени. Перед приступом усиливается агрегация тромбоцитов, из них высвобождается серотонин, что приводит к сужению крупных артерий и вен и расширению капилляров (в это время возможно развитие симтомов ауры). В дальнейшем вследствие интенсивного выделения серотонина почками содержание его в крови снижается, что обусловливает вместе с другими факторами дилатацию и атонию сосудов (возникновение пульсирующей боли). К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Лечение мигрени складывается из купирования приступа и профилактического лечения в межприступный период. Для купирование приступа применяют: нестероидные противовоспалительные препараты, а также их комбинация с кофеином или кодеином; препараты дигидроэрготамина, которые обладают мощным сосудосуживающим действием; селективные агонисты серотонина (золмитриптан, суматриптан). Для профилактической терапии используются немедикаментозные методы, а также различные фармакологические средства. Медикаментозное профилактическое лечение мигрени включает препараты различных фармакологических групп, которые индивидуально подбирают каждому пациенту с учетом провоцирующих факторов (бета-блокаторы, антогонисты кальция, антидепресанты, небольшие дозы АСК, антигистаминные препараты и миорелаксанты). |
Синдром Гийена-Барре | Неврология |
Синдром Гийена-Барре – острая аутоиммунная воспалительная полиневропатия, характеризующаяся повреждением миелиновых оболочек нервов. Данная патология относится к самой часто встречающейся острой полиневропатии. Заболеваемость составляет 1,6 – 3,0 на 100 000 населения в год, не имеет гендерных различий, чаще встречается в пожилом возрасте. Заболевание возникает остро. Клиническая картина включает в себя симметричный восходящий паралич, который может распространяться на мышцы лица и дыхательную мускулатуру (30%); арефлексию,незначительный сенсорный дефицит, симптомы вегетативной дисфункции. Диагноз устанавливается клинически, по факту развития симптоматики через некоторое время после перенесенной вирусной инфекции, а также после инфекции Campylobacter jejuni. При анализе цереброспинальной жидкости обнаруживается белково-клеточная диссоциация. Дифференциальная диагностика проводится с миастенией, полиомиелитом, миозитом, электролитными нарушениями и др. Тактика лечения заключается в интубации трахеи при поражении дыхательной мускулатуры, в введении внутривенного иммуноглобулина и проведение плазмафереза. Применение глюкокортикостероидов неэффективно. |
Эпилепсия | Неврология |
Эпилепсия – заболевание головного мозга, характеризующееся приступами нарушений двигательных, чувствительных, вегетативных или мыслительных функций. При этом в период между приступами пациент может быть абсолютно нормальным, ничем не отличающимся от других людей. Важно отметить, что единичный приступ еще не является эпилепсией. Для постановки диагноза необходимо наличие повторных приступов. Причины эпилепсии зависят от возраста. У детей младшего возраста причинными факторами могут быть кислородное голодание во время беременности, внутриутробные инфекции, пороки развития головного мозга. Также существуют формы эпилепсии с наследственной предрасположенностью. Выделяют очаговые (парциальные, фокальные, локальные) приступы, при которых могут наблюдаться двигательные нарушения в определенных частях тела, наиболее часто в лице и руках. Генерализованные судорожные тонико-клонические приступы — наиболее серьезный, шокирующий, пугающий родителей и окружающих тип приступов. Этот вид приступов может сопровождаться предвестниками в виде раздражительности, тревоги, агрессии, в этом случае пациент может обезопасить себя, позвав на помощь окружающих. Более опасны своей внезапностью приступы без ауры. Характерным началом приступа (тоническая фаза) является пронзительный крик, затем наступает клоническая фаза: подергивания мышц (2-5 мин), заканчивающиеся самопроизвольно. Постприступный период характеризуется сонливостью, спутанностью сознания и наступлением сна. Бессудорожные генерализованные приступы носят название абсансов. Они возникают почти исключительно в детском возрасте и ранней юности. Ребенок внезапно замирает (выключение сознания) и пристально смотрит в одну точку; взгляд кажется отсутствующим. Лечение эпилепсии подбирается в зависимости от формы эпилепсии и характера приступов. Наиболее распространенными противоэпилептическими препаратами являются вальпроаты и карбамазепины. |
ИНТЕРНЕТ СЕССИЯ
Интернет Сессия — это уникальные интерактивные лекции ведущих специалистов России по внутренним болезням: нашими лекторами уже стали более 100 специалистов. Услуги, предоставляемые автономной некоммерческой организацией «Национальное Интернет Общество специалистов по внутренним болезням», успешно прошли сертификацию в области дистанционного медицинского образования, итоги которой свидетельствуют о высоком качестве дистанционного обучения согласно принятым стандартам gCMEp.
Источник


