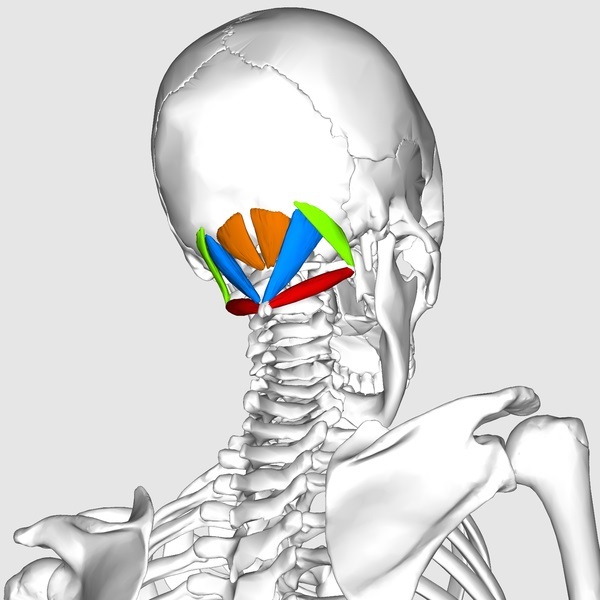
Ожоги и головная боль
Ноцигенные механизмы при ожогах. Пусковым механизмом и источником боли у обожженных является поврежденная, обильно снабженная нервными рецепторами кожа на месте воздействия термического агента. При глубоких ожогах термическое воздействие вызывает дегрануляцию и демиелинизацию перифеических отростков нейронов (спинномозговых ганглиев). Макрофаги вторгаются в дегенерирующий нервный «обрубок», разрушая миелин и остатки осевого цилиндра, но оставляя нетронутой базальную пластинку (что есть валлеровская дегенерация). После повреждения в месте разрушенного нервного волокна размножаются шванновские клетки, вдоль которых начинается рост нервного волокна (если концы поврежденного нервного волокна сопоставлены). Концы нервных волокон, не «нашедшие» свой «конец», утолщаются, образуя неврому, которая может быть источником болей. Термин «фантомная кожа» был предложен в связи с имеющимися наблюдениями, которые указывают на то, что ожоговая боль часто устойчива к опиоидам, как и нейропатическая боль. Регенерации поврежденных нервных волокон может быть причиной боли вследствие появления аномальной эктопической возбудимости нервного волокна из-за необычного распределения натриевых (Na+) каналов и вследствие аномальных реакций на вещества, вызывающие эндогенную боль (в т.ч на цитокины, в частности — фактор некроза опухоли-альфа). Источником боли к тому же является: во-первых, дальнейшая ишемия ткани, окружающей ожог, во-вторых, стимуляция сохраненных болевых рецепторов и нервных волокон в ходе тангенциального или фасциального иссечения струпа и хирургической обработки омертвевших тканей (что вызывает повреждение интактных периферических нервных волокон, т.е. периферических ноцицепторов).
Следует рассматривать и следующий возможный (! вероятный) механизм возникновения (нейропатической) боли при ожогах: местные (дистальные) повреждения нервных волокон стремятся распространиться и на отдаленные (проксимальные) части периферической и структуры центральной нервной системы; например, было отмечено, что повреждение нейронов на периферии вызывает изменения в спинном мозге, что, в свою очередь, может вызывать нейропатическую боль. Свой вклад в появление нейропатической боли при ожоговой травме вносит периферическая потеря крупных (миелинизированных) нервных волокон в ожоговом шраме и пересаженной ткани, что согласуется с теорией воротного контроля. К тому же получены данные, указывающие на то, что безмиелиновые волокна (выделяющие ноцигенную субстанцию Р) имеют большую способность проникать в рубцовую ткань (и иннервировать пересаженную кожу). При этом J FA. Low (2007) отмечает, что безмиелиновые волокна передают информацию, связанную не только с болью, но и с зудом, что может быть одним из объяснений, почему после заживления ожога шрамы продолжают чесаться. В течение долгого времени считалось, что зуд передается по тем же путям, что и боль, но недавние исследования показали, что зуд имеет собственные нервные пути (были выявлены нервные окончания, отвечающие за зуд). Их активность может быть «заблокирована» болью, возникающей в процессе чесания (это также означает, что опиоидные обезболивающие могут «разблокировать» нервные пути и, следовательно, усилить зуд). Чесание, как потребность, возникающая при ощущении зуда, может повреждать «новую» кожу над «ожоговым дефектом» и усиливать местное воспаление и, следовательно, затягивать процесс восстановления кожного покрова. В связи с этим имеется гипотеза о защитной функции боли, которая предохраняет новую кожу от возможного «сдирания» (травматизации) при расчесывании, что, в конечном счете, ускоряет выздоровление.
Факторы, влияющие на выраженность болевых ощущений при ожогах. Castana O. et al (2009) выделяют две категории факторов, влияющих на степень болевых ощущений: внешние факторы (боль зависит от местного лечения ожога, перевязок, постели, положения больного в пространстве, процесса заживления ожога, проведенных хирургических операций) и факторы, связанные с пациентом (боль зависит от самого ожога [глубина, площадь, причина, возраст пациента], общего состояния пациента [сахарный диабет уменьшает боль, неврологические заболевания ее повышают]).
Клиническая феноменология болевого синдрома у обожженных. У обожженных острая боль возникает в начале, при получении травмы, четко локализуется в месте травмы. В последующем она может повторяться при транспортировке, перевязках, операциях и т.д. Стихает она по мере заживления ран и прекращается только после полного восстановления кожного покрова. Хроническая боль у тяжело обожженных поддерживается на всем протяжении лечения повторяющимися вмешательствами и лечебными мероприятиями. В дальнейшем она поддерживается процессами, происходящими как в самих ранах (воспаление, нагноение и др.), так и в органах и системах при осложнениях ожоговой болезни. Следует отметить чувство страха боли перед перевязками (операциями), которое постоянно испытывают обожженные, особенно дети. При обширных ожогах у тяжело обожженных присутствуют оба вида боли. Особенностью хронической боли у обожженных является отсутствие четкой ее локализации, при этом может меняться поведение пострадавшего, могут развиться психо-эмоциональный стресс, депрессия.
Важной особенностью болевого синдрома у обожженных является его различие при глубоких и поверхностных ожогах. При поверхностных ожогах с сохранением сосочкового слоя кожи и глубоких формаций, органоидов кожи: желез, нервных окончаний-рецепторов, болевой синдром выражен сильнее, чем при глубоких, когда погибает воспринимающий боль аппарат кожи. При глубоких и обширных ожогах на первый план выступает нарушение функции жизненно важных органов и систем в связи с падением ОЦК, гипоксией, анемией и нарушением функции ЦНС. Только после коррекции этих нарушений восстанавливается сенсорная часть болевого синдрома. Поэтому если говорить о силе боли, то она изначально сильнее при повер-хностных ожогах, что может являться одним из субъективных дифференциально-диагностических признаков глубины поражения.
Очень важной особенностью болевого синдрома у тяжело обожженных является действие одновременно с болевым раздражителем психологического и эмоционального факторов, когда обожженный оказывается участником неприятных, а иногда и крайне изначально опасных для жизни обстоятельств: травма во время пожара, гибель близких, имущества и т.д. Одно из наиболее тяжелых воздействий оказывают обстоятельства травмы, полученной во время взрыва или пожара в автомобиле, поезде, квартире, в замкнутом пространстве, особенно в угольных шахтах на большой глубине, когда перед пострадавшим сразу возникает вопрос о сохранении жизни.
Gretchen J. Summer et al (2007) выделяют следующие виды боли:
Процедурная боль. Боль при процедурах (первичная механическая гиперальгезия) наиболее сильная и наиболее часто недооценивается медперсоналом. Пациенты описывают боль при процедурах как горение и жжение, это ощущение может уменьшаться, но может сопровождаться скачкообразной острой болью в течение часов после окончания перевязок и физиотерапии. Хирургическая обработка раны, перевязки и прочие манипуляции, затрагивающие уже воспаленную ткань, могут усиливать боль и воспаление в ожоговых ранах. К тому же, некоторые расположения обожженных конечностей (например, ниже уровня сердца) могут усиливать мучительную, пульсирующую боль, вызванную, как считается, давлением, связанным с расширением вен в воспаленной отечной ткани. Эти наблюдения, впрочем, основаны на клиническом опыте и требуют изучения. Часто этот вид боли вызывает сильную тревожность и дистресс.
Фоновая боль. Обожженные с высокой тревожностью также чаще сообщают о фоновой боли. Как и при боли при процедурах, фоновая боль после ожога может быть разной интенсивности. Ее характеризует длительность, относительное постоянство и интенсивность — от невысокой до средней. Фоновая боль обычно описывается как продолжительная жгучая или пульсирующая боль, которая присутствует даже когда пациент относительно неподвижен.
«Прорывная» боль. Ожоговые больные испытывают временное усиление болей, зачастую связанное с движением, которое называют «прорывной болью». Ожоговые больные отмечают также спонтанное появление «прорывной боли», которое может быть связано как с изменением механизмов боли с течением времени, так и с некорректной дозировкой, когда содержание анальгетика в организме опускается ниже уровня, необходимого для обезболивания. Пациенты этот вид боли часто описывают как жалящий, колющий, стреляющий и стучащий. К «прорывной» боли можно отнести и боль, связанную с первичной механической гиперальгезией (несмотря на то, что ее относят к процедурной боли). Механическая гипральгезия этой природы особенно выражена после долгих периодов неподвижности у пациентов с ожогами в области суставов иили конечностей.
подробнее в статье «Феномен боли. Боль при ожоговой болезни. Возможные пути изучения и коррекции боли при ожогах» Лафи С.Г. (доцент кафедры ПТиОП, Омский государственный технический университет), Лафи Н.М. (студент лечебного факультета, Омская государственная медицинская академия), 2013 [читать]
читайте также пост: Прорывная боль (на laesus-de-liro.livejournal.com) [читать]
Лечение боли (фармакология, хирургические методы). Если говорить конкретно, то при ноцицептивных (соматических) болях при ограниченных глубоких и поверхностных ожогах самым лучшим обезболивающим средством является ликвидация ран — источника болей на фоне аналгетиков. По данным International association for the study of pain (2010) для лечения боли (не только ожоговой) используются лекарственные препараты различных классов, в том числе анальгетики и НПВС (воздействуют на ноцицептивный компонент болевого синдрома), противосудорожные препараты – антиконвульсанты (воздействуют на нейропатический компонент болевого синдрома), антидепрессанты (воздействуют на нейропатический и психогенный компоненты болевого синдрома), опиоиды (воздействуют на все компоненты болевого синдрома). [!] У тяжело обожженных анальгетики и НПВС (обязательно) назначают совместно со средствами психотропного действия (транквилизаторы, антидепрессанты, нейролептики). Очень хорошо зарекомендовал себя препарат стадол, который применяется в качестве обезболивающего и седативного средства до и после перевязок в дозе 2 мг до 3 раз в сутки, а также с целью премедикации перед наркозом. Кроме этого, стадол используется в качестве компонента внутривенной анестезии в комбинации с транквилизаторами и нейроплегическими средствами. Стадол является препаратом выбора при обезболивании обожженных, поскольку к нему не развиваются толерантность и лекарственная зависимость при многократном применении.
Часто для облегчения боли используются инъекции, нервные блокады и хирургическое лечение, когда боль не поддается лечению другими методами (иссечение сегмента нерва, перерезание нерва близко к спинному мозгу и др.). Хотя эти методы могут быть эффективными для купирования боли, но при этом пропадает функция нерва. Как острая, так и хроническая боль могут также поддаются контролю с помощью дополнительной терапии: акупунктура, массаж, mind-body therapies (обучение пациентов контролю над своим физиологическим состоянием, чтобы уменьшить боль, страх и т.д.), гипноз, применение музыки и др. При сочетании этих методов с медикаментозной терапией, эффективность и переносимость терапии повышается.
Поскольку одним из основных источников болевого синдрома у обожженных являются перевязки и операции (количество которых прямо пропорционально распространенности ожоговых ран), поэтому их необходимо производить (при обширных поражениях, особенно у детей) только под наркозом. Наиболее часто при этом используется внутривенный путь введения наркотических препаратов и аналгетиков. Наиболее существенен, с точки зрения обезболивания, постнаркозный период после операции или перевязки. Значительно обезболивают проведение перевязок общие гигиенические ванны или душ, с применением специальных приспособлений (ванные с подъемниками, душ-каталка и др.).
Для профилактики болевого синдрома у обожженных, в первую очередь у детей, в некоторых клиниках широко применяют первичное закрытие (пластику) ожоговых ран лиофилизированными ксенотрансплантатами. Эту манипуляцию (операцию) проводят в день госпитализации тяжело обожженных или на следующий день под наркозом. Наиболее эффективна ксенопластика при дермальных обширных ожогах у детей, особенно по-верхностных (II степень) и пограничных (II — III степень), так как при этом не только полностью прекращается болевая импульсация с огромного рецепторного поля, но и прерывается ожоговая болезнь или ее течение значительно облегчается. В том числе у данной группы больных отпадает необходимость проведения частых перевязок, которые к тому же после закрытия ран становятся безболезненными.
Позволяет практически полностью, помимо других механизмов воздействия, ликвидировать болевой синдром, так называемый, метод «влажной камеры» (лечение ран во влажной среде), который является наиболее физиологичным с точки зрения оптимизации течения раневого процесса. В частности, уже много лет известна методика лечения ран, ожогов, трофических язв во влажной среде с использованием синтетических пленочных покрытий. Одним из основных преимуществ применения синтетических пленочных покрытий при лечении обширных ран, по сравнению с повязочным и открытым способом или в сочетании с ними, является абсолютная безболезненность перевязок, так как эти покрытия не прилипают к ране. Следует также отметить применение современных аппаратных технологий при хирургическом лечении ожогов для обезболивания или уменьшения болевого синдрома у обожженных и больных с другими видами ран. В частности, использование ультразвуковой кавитации ран при помощи аппарата «Sanoka». При этом в качестве акустической среды используются новокаин, лидокаин, ультракаин и др. местные анестетики.
источник: статья «Особенности болевого синдрома у обожженных. Профилактика и лечение» Э.Я. Фисталь, А.Г. Анищенко, И.И. Сперанский, Ю.Н. Ааврухин, Д.М. Коротких, С.Г. Хачатрян, Донецкий государственный медицинский университет им. М. Горького, кафедра комбустиологии, пластической хирургии и урологии ФИО, Институт неотложной и восстановительной хирургии им. В.К. Гусака АМН Украины, Ожоговый центр, г. Донецк, Украина (журнал «Медицина неотложных состояний» № 1(2), 2006) [читать]
Источник
Солнечный ожог – состояние, которое знакомо практически каждому человеку, ведь для этого достаточно чуть больше обычного времени провести на пляже или просто попасть под прямые солнечные лучи и находится под ними 20-30 минут. Чем раньше будет начато лечение ожога, тем больше шансов избежать его неприятных последствий: появления волдырей, шелушения кожи, пигментных пятен.
ПРИЗНАКИ СОЛНЕЧНОГО ОЖОГА
Если человек обгорел на солнце, то первые признаки ожога проявятся уже через полчаса, а в течение последующих суток разовьются все типичные симптомы. К таковым относятся:
Покраснение кожи – оно может быть очаговым или общим, кожные покровы в этих местах на ощупь будут горячими.
Кожа в местах поражения солнечными лучами становится более чувствительной, припухает и приобретает болезненность.
Появляются волдыри в местах ожога – они могут быть разного размера, но всегда сопровождаются интенсивным зудом.
Повышается температура тела – чаще всего присутствуют субфебрильные показатели, сопровождающиеся ознобом.
Происходит обезвоживание организма – в зависимости от степени солнечного ожога этот параметр может варьироваться, в особо тяжелых случаях обезвоживание приводит к шоковому состоянию.
Головная боль, общая слабость и признаки интоксикации организма – могут присутствовать тошнота и рвота.
Если человек получил солнечный ожог, то лечение нужно начинать как можно быстрее – такое агрессивное воздействие на организм может закончиться тяжелыми осложнениями.
КЛАССИФИКАЦИЯ СОЛНЕЧНЫХ ОЖОГОВ
В медицине существует четкая классификация рассматриваемого состояния – выделяют 4 степени течения болезни:
1 степень – будет характеризоваться лишь покраснением кожи и отсутствием волдырей;
2 степень – для нее характерно покраснение кожи, появление волдырей, появление общих симптомов солнечного ожога (головная боль, незначительное повышение температуры тела, общая слабость);
3 степень – структура всех кожных покровов нарушается, повреждается 60% кожи;
4 степень – у человека присутствует полное обезвоживание, развивается почечная и сердечная недостаточность, часто наступает летальный исход.
Очень часто люди начинают самостоятельно подбирать методы лечения солнечного ожога, и они не всегда бывают грамотными. Такой безалаберный подход к собственному здоровью или здоровью близких может привести к тяжелым осложнениям.
ЧТО КАТЕГОРИЧЕСКИ НЕЛЬЗЯ ДЕЛАТЬ ПРИ СОЛНЕЧНЫХ ОЖОГАХ
Если не знать противопоказаний при рассматриваемом состоянии, то самостоятельное решение проблемы может привести к тому, что облегчить состояние больного смогут только квалифицированные врачи.
Что нельзя делать при солнечных ожогах:
Протирать обожженную кожу кусочками льда. Это приносит мгновенное облегчение, но последствия могут быть реально ужасными – начнется отмирание поврежденного эпителия, что приводит к воспалительным процессам и длительному периоду реабилитации. Кстати, вполне вероятно, что даже после лечения на коже будут присутствовать косметические дефекты.
Нельзя мыть поврежденные участки кожи щелочным мылом, пользоваться скрабом – такое воздействие на истонченные кожные покровы приводят к развитию воспалительных процессов.
Ни в коем случае солнечные ожоги нельзя протирать спиртом и любыми спиртосодержащими средствами – это вызывает мощную дегидратацию, а организм и так страдает от обезвоживания.
Если солнечный ожог протекает в острой форме, то нельзя его обрабатывать медицинским вазелином или барсучьим/бараньим/свиным жиром. Дело в том, что этими средствами будут закупорены поры, и кожа не сможет дышать.
Самостоятельно прокалывать волдыри или папулы в местах солнечного ожога тоже крайне не рекомендуется – с вероятностью в 98% на месте повреждения кожи разовьется вторичная инфекция.
В остром периоде рассматриваемого состояния не стоит употреблять чай, кофе и алкогольные напитки – они усиливают обезвоживание организма.
Кроме этого, категорически не рекомендуется даже в восстановительном периоде после лечения солнечного ожога пребывать под прямыми лучами солнца, в крайнем случае, нужно пользоваться закрытой одеждой.
ПЕРВАЯ ПОМОЩЬ ПРИ СОЛНЕЧНОМ ОЖОГЕ
Первую помощь при солнечных ожогах нужно оказывать незамедлительно, потому что в первые минуты после прямого и/или длительного воздействия солнечных лучей степень нанесения вреда определить невозможно. Что относится к понятию первой помощи при солнечном ожоге:
Необходимо сразу укрыться от солнечных лучей. Оптимальным вариантом станет прохладное помещение, но в крайнем случае подойдет тень дерева или навес на улице.
Оценить собственное состояние и сделать это нужно адекватно. Если ощущается легкое головокружение, тошнота, озноб и головная боль, то целесообразно вызвать бригаду «Скорой помощи» — скорее всего, солнечный ожог получен серьезный и осложняется он тепловым ударом.
В случае нормального общего состояния нужно помочь организму и кожным покровам справиться:
принять прохладный душ (не холодный!);
в случае локального ожога можно набрать прохладной воды в тазик и опускать туда поврежденную часть тела (особенно удобен этот способ при ожогах конечностей);
обязательно много пейте – это предотвратит развитие обезвоживания, но учтите, что вода не должна быть ледяной;
если присутствует интенсивный болевой синдром, то допускается употребление обезболивающего препарата – это может быть, например, ибупрофен, анальгин или баралгин.
Все другие действия относятся к категории лечебных. Но если даже вышеуказанные мероприятия принесли облегчение и состояние нормализовалось/стабилизировалось, не стоит на следующий день выходить на улицу под прямые солнечные лучи. Дело в том, что кожные покровы пребывают в стрессовом состоянии, им нужно восстановиться.
КАК ЛЕЧИТЬ СОЛНЕЧНЫЕ ОЖОГИ
Нужно помнить, что самостоятельно лечить солнечные ожоги можно, но только если они 1-2 степени. Во всех остальных случаях рекомендуется обратиться за медицинской помощью – врачи оценят состояние больного и подберут адекватную терапию. Как правило, назначаются в рамках лечения солнечных ожогов следующие препараты:
Витамины А, Е и С – они способствуют быстрой регенерации тканей и предотвращают перерождение здоровых клеток организма в злокачественные. Обычно витамины принимают в течение 10-30 дней, более точную продолжительность курса укажет лечащий врач.
Ибупрофен, Парацетамол (нестероидные противовоспалительные) – снимают отечность, снижают интенсивность воспалительного процесса и болевой синдром. Курс приема длится весь острый период, препараты принимают в дозировке 1 таблетка каждые 4-6 часов.
Тавегил, Цетрил и другие антигистаминные препараты – снимают зуд и покраснение кожных покровов. Принимать эти лекарственные препараты необходимо строго по инструкции.
МАЗИ, КРЕМЫ И СПРЕИ
Очень важно при солнечных ожогах использовать препараты для местного лечения. К таковым относятся:
ДЕКСПАНТЕНОЛ
Это большая группа препаратов, в составе которых имеется пантенол. Эти средства ускоряют регенерацию кожи, снимают воспаление, избавляют больного от зуда, обладают защитным и ранозаживляющим действием.
Как правильно применять: на участки с поврежденной кожей Декспантенол наносится 2 – 4 раза в сутки до полного восстановления кожного покрова. Если на ожоговых очагах имеется инфекция, то перед нанесением данного лекарственного препарата нужно очаг обработать антисептиком.
АЭРОЗОЛЬ ЛИВИАН
В состав этого средства входят рыбий жир, смесь фреонов, масло лаванды, анестезин, подсолнечное масло, линетол и ацетат токоферола. Аэрозоль оказывает противовоспалительный, антисептический и обезболивающий эффект.
Как правильно применять: в течение дня нужно один раз распылить средство непосредственно на очаг поражения кожного покрова. Использовать аэрозоль Ливиан можно до полного выздоровления.
МАЗЬ ЭЛОВЕРА
Исходя из названия этого лекарственного средства, можно понять, что в состав мази входит витамин Е и экстракт алоэ. Мазь ускоряет регенеративные процессы в кожных покровах, улучшает клеточный метаболизм и трофику тканей.
Как правильно применять: 2-4 раза в день мазь нужно наносить на поврежденные участки кожных покровов тонким слоем.
Обратите внимание: мазь Эловера категорически противопоказана к использованию для лечения солнечных ожогов у пациентов в возрасте младше 18 лет.
РАСТВОР КАРОТОЛИН
Этот раствор не только ускоряет процессы заживления, но и уменьшает проявления воспалительного процесса, снимает красноту и жар в области поражения. Кроме этого, при использовании раствор оказывает охлаждающее воздействие – человеку становится гораздо легче, комфортнее.
Как правильно использовать: на стерильную марлевую салфетку наносится раствор Каротолин (салфетка должна быть хорошо промочена) и прикладывается на места солнечных ожогов. Никаких повязок сверху накладывать не нужно. Такие примочки можно делать 2-3 раза в день.
ЦИНКОВАЯ МАЗЬ, ДЕСИТИН И ЛОСЬОН КАЛАМИН
Эти препараты оказывают подсушивающий эффект, предупреждают развитие вторичной инфекции в местах солнечных ожогов. Чаще всего рассматриваемые лекарственные препараты используются при лечении небольших солнечных ожогов.
Как правильно применять: наносятся средства 2-3 раза в сутки непосредственно на поврежденную кожу.
АЭРОЗОЛЬ ОЛАЗОЛЬ
Аэрозоль отлично снимает воспаление, ускоряет заживление и значительно облегчает состояние больного.
Как правильно использовать: распылять над пораженными участками кожных покровов 2-3 раза в день. Использовать это средство можно сразу после получения солнечного ожога, поэтому такой аэрозоль должен находиться в аптечке.
МАЗЬ И ГЕЛЬ СОЛКОСЕРИЛ
Состав этих средств – сложный, основным компонентом является депротеинизированный диализат из крови телят. Солкосерил (и мазь, и гель) ускоряет рост грануляционной ткани и способствует лучшему коллагенообразованию.
Как правильно применять: гель Солкосерил наносится на солнечные ожоги 2-3 раза в день, предварительно нужно очистить рану антисептиком. Именно гель используется до грануляции тканей, а затем надо применять мазь Солкосерил – она наносится 1-2 раза в сутки на раны до полного заживления.
ПСИЛО-БАЛЬЗАМ
Оказывает отличное обезболивающее действие (местное), снимает зуд и отечность, при нанесении оказывает охлаждающий эффект. Очень важно – этот бальзам моментально впитывается в кожу и не оставляет следов на одежде.
Как правильно применять: на пораженные участки кожи наносится Псило-бальзам 2-3 раза в сутки до полного выздоровления. Этот же препарат помогает избавиться от кожного зуда во время пребывания на солнце.
АКТОВЕГИН МАЗЬ
Это биологический препарат, который значительно сокращает срок лечения солнечных ожогов. При нанесении на кожу больной может почувствовать неинтенсивную боль, которая быстро проходит.
Как правильно использовать: ожоговые участки смазываются мазью 2-3 раза в день до полного выздоровления.
СИНАФЛАН
Эта мазь относится к препаратам гормональной группы, поэтому самостоятельно использовать ее для лечения солнечных ожогов категорически запрещено – нужно получить назначение лечащего врача. Синафлан способен снизить интенсивность зуда, уменьшать воспалительные процессы и избавлять от аллергической реакции.
Как правильно использовать: точную дозировку и длительность применения Синафлана укажет лечащий врач, но этот препарат всегда назначается коротким курсом.
Кроме этого, врачи могут порекомендовать использование и других не менее эффективных препаратов: Флоцета гель; Эплан; Радевит; Фенистил гель; Судокрем.
НАРОДНЫЕ СРЕДСТВА ПРИ ЛЕЧЕНИИ СОЛНЕЧНЫХ ОЖОГОВ
Конечно, рассматриваемое состояние имеет давнюю историю, поэтому и существует масса народных методов, которые способны облегчить состояние пострадавшего и ускорить заживление пораженных участков кожи.
Наиболее эффективные народные методы лечения солнечных ожогов:
Влажная салфетка без каких-либо парфюмерных добавок . Ее можно прикладывать к ожогам, что принесет быстрое облегчение.
Продукты из морозильной камеры холодильника или лед. Их нельзя прикладывать непосредственно на ожоги, но обложить пораженные участки на расстоянии 5 см по здоровой коже разрешается. Такая процедура снимет жар, облегчит состояние и уменьшит боль.
Белок куриного яйца. Его слегка взбивают и накладывают на ожог, оставляют до полного высыхания и повторяют процедуру. Белок уменьшает боль и служит профилактикой пересушивания кожи.
Ряженка, сметана, натуральный йогурт без вкусовых добавок, кефир. Эти кисломолочные продукты отлично снимают жар, предотвращают сухость кожи, облегчают состояние больного. Наносятся кисломолочные продукты непосредственно на обожженную кожу, нельзя допускать их высыхания – нужно вовремя снять салфеткой.
Лавандовое масло. Его капают на марлевую салфетку и прикладывают к месту поражения кожных покровов. Процедура снимает боль, оказывает противовоспалительное и охлаждающее действие. Лавандовое масло вполне реально приготовить самостоятельно – нужно взять любое растительное масло и добавить к нему несколько капель эфирного масла из лаванды.
Арбузный сок. Им смачивают марлевую салфетку и прикладывают к солнечным ожогам. Можно использовать не сок, а мякоть арбуза. Эта сладкая ягода снимет боль, уменьшит зуд и избавит от жара.
Кашица из тертого картофеля (можно использовать морковь или тыкву). Наносят кашицу непосредственно на пораженные участки кожи, либо делают из нее компрессы. Эта процедура уменьшит жжение и боль, снимет воспаление.
Настой из мятных листьев. Для его приготовления можно использовать и свежие, и сухие листья растения – их просто заливают кипятком и настаивают в течение 20-30 минут. Затем в настое смачивают марлевые салфетки и прикладывают к пораженным участкам кожи. Мята не только охладит, но и предупредит инфицирование, снимет зуд и покраснение.
Примочки из глины. Нужно смешать глину с водой до состояния однородной консистенции. Затем получившуюся смесь накладывают на рану и оставляют до полного высыхания. Глина предотвращает развитие воспалительного процесса и появление волдырей.
Раствор из соды. Используют для его приготовления пищевую соду в пропорции 1 столовая ложка на стакан теплой воды. Затем в растворе смачиваются марлевые салфетки и прикладываются к обожженным участкам кожи. Процедура поможет избавиться от чувства стянутости в местах поражения, предотвратит развитие воспалительного процесса.
ПРОФИЛАКТИЧЕСКИ МЕРЫ
Конечно, оптимальным вариантом защиты от солнечных ожогов станет полный отказ от пребывания на солнце. Но это тоже не выход – организм должен получать необходимую дозу витамина Д. Поэтому предупредить появление солнечных ожогов можно придерживаясь следующих рекомендаций от врачей:
Обязательно пользуйтесь кремом с защитой от ультрафиолетовых лучей.
В жаркую погоду нужно всегда при себе иметь бутылку с чистой водой (не сладким напитком, ни с соком, ни с компотом!) – это не только облегчит самочувствие на жаре, но и предотвратит обезвоживание.
Пребывание на солнце должно быть умеренным – не стоит находиться на пляже до умопомрачения для получения «шоколадного» загара, при вынужденном длительном нахождении на солнце – надевайте широкополые шляпы.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
Источник: https://okeydoc.ru/chto-delat-esli-obgorel-na-solnce-lechenie-solnechnyx-ozhogov/
Источник