Патогенез мигрени серотонин корковая депрессия

К структурам головы, чувствительным к боли, относятся кожа, кости, придаточные пазухи, кровеносные сосуды и мышцы. Паренхима мозга нечувствительна к боли. Вторичные головные боли возникают при растяжении, воспалении и повреждении костей черепа или повышении внутричерепного давления, которые влияют на чувствительные к боли структуры.
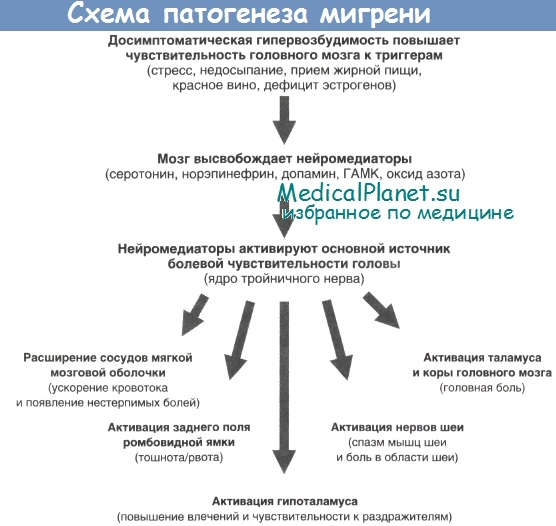
Считают, что появление первичных головных болей связано с активацией нейронов, проводящих болевые импульсы в мозге. Подавляющее большинство видов первичных головных болей развивается вследствие нарушения баланса или активности нейромедиаторов. Наиболее изученными при первичных головных болях являются нарушения в серотонинергической системе.
Традиционно мигрень рассматривалась как сосудистая головная боль. В настоящее время установлено, что мигрень является первичным нейрогенным заболеванием, при котором сосудистые нарушения являются следствием изменений активности нервной системы. В основе патогенеза мигрени лежат три фазы:
• повышенная возбудимость нейронов ствола мозга;
• распространяющаяся корковая депрессия, проявляющаяся аурой;
• активация тригемино-васкулярной системы, проявляющаяся симптомами приступа мигрени.
Последствия активации тригеминальной системы
| Структуры | Симптомы |
| Менингеальные кровеносные сосуды | Усиление кровотока и пульсирующая боль |
| Гипоталамус | Нарушения влечений |
| Шейный отдел спинного мозга | Напряжение мышц шеи и боль в области шеи |
| Таламус и кора мозга | Головная боль |
Повышенная возбудимость ствола мозга при мигрени. Непосредственно перед развитием ауры и головной боли при мигрени происходит активация стволовых структур мозга. Такой повышенной возбудимости нейронов могут способствовать наследственные нарушения функционирования кальциевых каналов и другие генетические дефекты. Считают, что активация стволовых структур мозга перед началом приступа мигрени может повышать чувствительность пациентов, страдающих мигренью, к многообразным потенциальным триггерам.
Распространяющаяся корковая депрессия при мигрени. Впервые распространяющаяся корковая депрессия была описана Лейо {Lead). Несмотря на название, распространяющаяся корковая депрессия представляет собой медленно прогрессирующую волну возбуждения нейронов в коре головного мозга с последующим снижением корковой активности. Скорость ее распространения (около 2-6 мм/мин) соответствует развитию прогрессирующей скотомы во время приступа мигрени, описанной Лешли (Lashley). В связи с этим большинство исследователей рассматривают ауру мигрени как следствие распространяющейся корковой депрессии.
За волной распространяющейся корковой депрессии следует волна гипоперфузии головного мозга. Первичность нейрогенных механизмов при мигрени подтверждается развитием распространяющейся корковой депрессии вне связи с зонами кровоснабжения мозга.
Активация тригеминальной системы при мигрени. Активация системы тройничного нерва — центральное звено нейрогенно-сосудистой теории мигрени, предложенной Московицем (Moskowitz). Во время приступа мигрени алгогенные субстанции активируют окончания тройничного нерва — основного источника болевой чувствительности. Посредством тройничного нерва импульсы достигают других структур, обеспечивающих целый комплекс разнообразных симптомов мигрени. Тригеминальная активация способна также вызывать усиление чувствительности кожи к действию раздражителей, вызывая аллодинию.
Генетика мигрени
Более половины пациентов, страдающих мигренью, имеют близких родственников, особенно по материнской линии, также страдающих мигренью. Исследование более 8000 взрослых близнецовых пар показало, что если у одного из близнецовой пары развивается мигрень, то у второго риск развития мигрени повышается в два раза, чем у лиц других близнецовых пар. Данное исследование показало, что около половины факторов риска мигрени может быть обусловлено генетическими факторами.
Существует редкая форма мигрени с аутосомно-доминантным типом наследования мигрени, проявляющаяся односторонним параличом или слабостью во время приступов, которая обусловлена специфическими генными мутациями и носит название семейной гемиплегической мигрени. К развитию семейной гемиплегической мигрени приводят мутации трех специфических генов:
• хромосома 19 — а1А-локус, ген P/Q. нейронального кальциевого канала (CACNA1A);
• хромосома 1 — а2-локус, ген Na-K-АТФазы (АТР1А2);
• хромосома 2q24 — нейрональный потенциалзависимый натриевый канал (SCN1A).
Существенных генетических аномалий среди пациентов с более распространенными формами мигрени обнаружено не было.
Гомеостаз железа при мигрени
Важным маркером мигрени является состояние гомеостаза ионов железа в области околоводопроводного серого вещества. Он был исследован у пациентов с эпизодической мигренью (N=17); с трансформированной мигренью, перешедшей в хронические ежедневные головные боли (N=17), и у лиц, не страдающих головными болями (N=17).
С помощью МРТ в поперечных проекциях были выявлены зоны, указывающие на повышенное в них содержание железа у пациентов, страдающих эпизодической мигренью (6,11), и пациентов с хроническими ежедневными головными болями (6,36) в сравнении с контрольной группой (4,33). Каких-либо различий в зависимости от наличия ауры мигрени не прослеживалось.
Более того, продолжительность приступов мигрени находилась в прямой зависимости от интенсивности этих нарушений в обеих группах пациентов, страдающих мигренью. Хотя значение этих находок пока не ясно, однако в будущем они помогут понять биологическую основу мигрени и послужат толчком к более углубленным исследованиям возможных методов модификации этих морфологических изменений.
— Читать «Нейрохимические нарушения при мигрени»
Оглавление темы «Головные боли»:
- Детская мигрень — клиника, диагностика, варианты
- Доброкачественное пароксизмальное головокружение у детей — признаки
- Циклическая рвота у детей — признаки
- Абдоминальную мигрень у детей — признаки
- Доброкачественный пароксизмальный тортиколиз у детей — признаки
- Состояние острой спутанности у детей — признаки
- Патогенез (механизмы развития) мигрени
- Нейрохимические нарушения при мигрени
- Патогенез головных болей напряжения, посттравматической, медикаментозной, пучковой
- Лекарства для купирования головных болей
Источник
Мигрень весьма распространенное заболевание, но о ее точных причинах врачи пока могут только догадываться. Само название пришло в медицинскую практику из работ древнеримского врача Галена, именовавшего мигрень «болезнью половины головы». И это характерная черта патологии — во время приступа пациенты выказывают жалобы на боли только в одной части головы, хотя нередко они позже распространяются и на другую. Однако не всякую головную боль можно классифицировать как мигрень, специалисты выделяют два вида сильной головной боли:
- боль напряжения — характеризуется «сдавливающими» приступами, двусторонними;
- мигренозная боль — отличается пульсацией, локализуется в одной части головы.
Мигренями чаще всего страдают люди, имеющие хронические психические расстройства, находящиеся в состоянии тревоги и депрессии, эмоционально возбудимые, психологически неустойчивые к стрессовым ситуациям. Их личности присущи такие черты, как чрезмерная возбудимость, эмоциональная лабильность, крайняя амбициозность, заносчивость, обидчивость, социальная нетерпимость, честолюбие.
Нарушения в работе ЦНС, приводящие к истериям и эпилептическим припадкам, также часто являются предвестниками развития мигреней. Больные в таком состоянии отличаются упрямостью, раздражительностью, эгоцентричностью. Постоянно напряжены внутренне, что сказывается на их поведении. Однако страсть к детализации и дотошности имеет и другую сторону, при хронических мигренях психиатрические пациенты впадают в состояние беспричинного беспокойства, чувства постоянной неудовлетворенности своей жизнью, разочаровуются в себе и окружающем мире.

Мигрень и серотонин: «Кто виноват и что делать?»
Мигрень и мигренеподобные состояния, предрасположенность к ним, может наследоваться от родителей, чаще по материнской линии, как, например, и известное психиатрическое расстройство — шизофрения. Мужчины, страдающие от головных болей подобной этиологии, в 90% случаев унаследовали заболевание именно от матерей.
Первые клинические симптомы проявляют себя в период полового созревания. Женщины подвержены мигреням в 4 раза чаще, чем мужчины, при этом обострение может быть связано с менструацией. Обычно страдают люди в возрасте до 30 лет, а к порогу 55-60 лет болезнь затухает.
Частота и сила приступов нередко обоснована условиями и обстоятельствами жизни больного. Провокаторами выступают хронические стрессы, эмоциональная нестабильность, усиленные физические нагрузки. Мигрень не дает осложнений, а потому не может быть расценена как прямая угроза для жизни и здоровья, не приводит к утрате работоспособности. Но сказывается на качестве жизни, влияя даже на сон.
Неврологи пришли к выводу, что одной из главных причин могут быть нарушения в процессе выработки, использования и утилизации серотонина. Сам же механизм развития головных болей имеет неясный генез, но известно, что приступ может быть спровоцирован изменениями в химическом обмене, и прежде всего это касается серотонина.
Полноценная мигрень развивается в тот момент, когда в патологический процесс вовлекаются вещества, оказывающие сильное сосудорасширяющее воздействие. Например, гепарин и/или пептид брадикинин. Каждый новый приступ в самом начале сопровождается повышением уровня серотонина в крови, а во время стабильных болей эти показатели резко снижаются. Что является причиной такой реакции организма — неизвестно.
Возможно, причиной изменений в процессе выработки серотонина и развития мигрени является врожденная патология, приводящая у нарушениям в работе гипоталамуса, отдела мозга, ответственного за регуляцию обмена веществ, t тела, взаимодействие эндокринной и нервной систем. Такие болезни провоцируют снижение уровня серотонина, что, в свою очередь, становится причиной озноба, рвотных позывов, тошноты, депрессии.
При хроническом дефиците серотонина организм активизирует продукцию тромбоцитов, содержащих определенную дозу этого нейромедиатора. Из тромбоцитов в кровь резко и массово выбрасывается серотонин, что чревато одномоментным сужением сосудов в головном мозге. Образуется «лишний» объем крови, который из-за сосудистых спазмов ищет обходные пути оттока и проходит через наружную сонную артерию. Кровь давит на сосудистые стенки изнутри, артерия расширяется и развивается приступ острой боли.
В правом полушарии выброс серотонина больше, чем и обоснован тот факт, что правополушарная мигрень встречается чаще. Для купирования приступа используются препараты-агонисты серотонина. Так же больным показана диета, поскольку в некоторых продуктах, например, в горьком шоколаде, сыре, красном вине, цитрусовых, кофе, глутамате натрия есть вещества, заставляющие серотонин вырабатываться быстрее (фенилэтиламин и тирамин).

Серотониновые агонисты
Часть пациентов еще до обращения к специалисту предпринимает попытки купировать мигрень различными лекарствами. Обычно это распространенные анальгетики и противорвотные средства. Главное, категорически нельзя принимать опиатосодержащие соединения, так они сами по себе являются провокаторами головной боли, особенно при передозировке. Иногда они приводят к так называемой головной боли отмены, тогда приступов становится больше и длятся они дольше.
Мигрень развивается на фоне проблем с пищеварением, нарушения процесса всасывания становятся причиной тошноты и рвоты. Показан прием противорвотного средства, способствующего очищению желудка. Таким препаратом может быть «Метаклопрамид», принимаемый за 20-30 минут до употребления «Аспирина». Клинические исследования подтверждают эффективность лечения мигреней анальгетико-противорвотной комбинацией только в 45% от общего количества случаев.
Предпочтение должно отдаваться серотониновым агонистам, например, препаратам на основе эрготамина. Однако вещества из этой группы характеризуются непредсказуемостью их переносимости, поэтому нельзя говорить о массовой эффективности такого лечения. Больные, использующие эрготамин, могут позже страдать от эрготаминзависимых приступов головной боли и жалуются на ухудшение общего самочувствия.
- «Суматриптан» не является панацеей от болезни, однако способен снять приступ мигрени, воздействуя на состояние краниальных сосудов, приводя их к адекватному физиологическому состоянию.
- Селективные агонисты, относящиеся к новейшему поколению средств для борьбы с мигренями, оказывают дополнительное воздействие преодолевая гематоэнцефалический барьер и ослабляя как центральные, так и периферические звенья патогенеза мигреней.
- «Золмитриптан» — новое поколение серотониновых агонистов. Эффективность и количество побочных действий аналогично «Суматриптану».
Психические заболевания и серотонин
Ученые выдвигают гипотезу, что сбалансированная выработка серотонина важна для хорошего сна, а его дисбаланс, наоборот, влияет на эмоциональный фон так, что это приводит к бессоннице и, как следствие, провоцирует депрессивные и невротические состояния. Как возможные проблемы отмечаются:
- снижение выработки серотонина клетками мозга;
- дефицит клеточных серотониновых рецепторов;
- серотонин, не имеющий возможности достичь рецепторов;
- дефицит триптофана.

По мнению неврологов, даже одна из вышеперечисленных проблем биохимии организма способна выступить как провокатор депрессии, обсессивно-компульсивного расстройства, беспокойства, паники, приступов гнева. Как теорию развития психических болезней можно рассматривать и то, что клетки мозга регенерируются при опосредованном участии серотонина. Расстройства же возникают в тот момент, когда клетки начинают подавляться под воздействием стрессовых биохимических реакций. Прием антидепрессантов, призванных увеличить выработку нейромедиаторов, способствует образованию новых клеток мозга, что дает возможность купировать депрессивные состояния в зачаточной стадии.
Однако точной методики, позволяющей измерить уровень серотонина в головном мозге — не существует, а значит, подобная теория развития психических отклонений имеет лишь частичную доказательную базу. Нет никаких достоверно зафиксированных данных о влиянии уровня серотонина на развитие депрессивных состояний и психоэмоциональных нарушений. Единственное, что можно сделать в рамках этой гипотезы, это измерить показатели обсуждаемого вещества в крови больных, и тогда становится ясно, что они ниже у людей, страдающих от неврозов и депрессии.
Но ученые все же не могут однозначно утверждать, является ли в данном случае уровень серотонина диагностически важным и показательным критерием. Так же не имеет обоснованных доказательств и обратная теория, что не только падение уровня серотонина вызывает психические патологии, но и сами расстройства являются причиной количественного снижения нейромедиатора.

Взаимосвязь сна и мигрени
Проследить корреляцию между количеством/качеством сна и мигренями довольно сложно. С одной стороны, эмоциональные переживания, полученные на ночь, могут стать спусковым механизмом для мигрени, а с другой стороны, люди не защищены от приступа мигрени даже в том случае, если хорошо выспались накануне. Во врачебной практике существуют такие понятия как «мигрень выходного дня» и «мигрень сна».
Приступ может развиться и утром после сна, хотя перед ним ничего не предвещало ухудшения состояния. Но части пациентов достаточно поспать, чтобы снять приступ, что пока необъяснимо наукой. Нельзя сделать однозначные выводы, однако доподлинно известно, что толчком к приступу мигрени обычно служит не один, а несколько основных факторов, как внешних, так и внутренних.
Люди, страдающие частыми мигренями, обязательно должны соблюдать режим сна и бодрствования, ложась и просыпаясь согласно предложенному врачом графику.
Вред, причиняемый мигренеподобными состояниями
Мигрень проходит настолько тяжело, что буквально «опустошает» жизнь больного, сказываясь на многих важных функциях: аппетите, настроении, способности мыслить, влияя даже на засыпание, приводя к затяжной бессоннице. Человек ждет следующего приступа в страхе, стараясь ограничивать свою ежедневную деятельность малыми психологическими, физическими и эмоциональными нагрузками. Исключается все, что может спровоцировать головную боль.
Естественно, это негативно скажется на способности человека к активным действиям и труду, что, в конце концов, неизбежно приводит к проблемам самореализации. Наблюдаются нарушения и со стороны социализации: больной может потерять работу, семью и друзей. По сути, мигрень не может угрожать самой жизни, но угрожает ее качественному наполнению.
То есть, чтобы эффективно лечить мигрень, крайне важно купировать головную боль и связанную с ней вторичную симптоматику. А также максимально способствовать улучшению качества жизни пациента.
Источник
Серотонин — важный нейромедиатор и гормон, впервые открытый зарубежными учеными в 1947г., его часто называют «гормоном счастья», он вырабатывается в организме в моменты экстаза, его уровень повышается во время эйфории и понижается во время депрессии. Серотонин образуется из аминокислоты триптофана в шишковидной железе (эпифизе) при обязательном участии солнечного света, а так же в тонком кишечнике и поджелудочной железе, является химическим передатчиком импульсов между нервными клетками человеческого мозга, контролирует аппетит, сон, настроение и эмоции человека, «руководит» очень многими функциями организма, играет важную роль в процессах свёртывания крови, регуляции моторики и секреции в желудочно-кишечном тракте, усиливая его перистальтику и секреторную активность, регулирует сосудистый тонус, сократимость матки и маточных труб, участвует в координации родов, вовлечен в процесс овуляции, является одной из причин возникновения инсульта, инфаркта миокарда, язвенной болезни, некоторых психических заболеваний, мигрени и других форм патологии. При снижении уровня серотонина повышается чувствительность болевой системы организма, даже самое слабое раздражение отзывается сильной болью. Так, во время приступа мигрени свет и звук обычной интенсивности вызывает сильную головную боль. Серотонин также является одним из важных медиаторов аллергии и воспаления. Он повышает проницаемость сосудов, миграцию лейкоцитов в очаг воспаления, высвобождает другие медиаторы аллергии и воспаления. Местное (например, внутримышечное) введение экзогенного серотонина вызывает сильную боль в месте введения. Предположительно, серотонин, наряду с гистамином и простагландинами, раздражая рецепторы в тканях, играет роль в возникновении болевой импульсации из места повреждения или воспаления.
Для того чтобы вырабатывался серотонин, кроме триптофана в организм обязательно должна поступать глюкоза. Она стимулирует повышенный выход в кровь инсулина, который дает команду основным аминокислотам уйти из кровяного русла в депо, и триптофану освобождается дорога через гематоэнцефалический барьер (преграда, защищающая мозг от веществ, поступающих из кровеносной системы) в мозг на выработку серотонина. На уровень серотонина в организме можно влиять с помощью физических упражнений, изменения ритма и глубины дыхания, натуральными и химическими лекарственными препаратам, диетами, он содержится в: бананах, инжире, ананасах, сливах, финиках, диком рисе и др., а его предшественник – триптофан в молочных продуктах, яйцах, рыбе, мясе.
В эпифизе серотонин является предшественником мелатонина («ночной работник» в переводе с греч., кстати, двое ученых, синтезировавших мелатонин, в 1962 году были удостоены Нобелевской премии). Мелатонин вырабатывается только в темноте при участии доноров — серотонина и триптофана и в последнее время стал одним из основных и популярных веществ в фармакологии с весьма широким спектром применения. Среди прочих, у «ночного работника» отмечают омолаживающий эффект, способность профилактики онкологических заболеваний и ответственность за перенастройку суточных ритмов человеческого организма в случае перемещения последнего из одного временного пояса в другой, улучшение умственной работоспособности (именно по этой причине многие творческие личности предпочитают созидать свои великие произведения по ночам).
Пик уровня мелатонина в организме (интенсивность переработки серотонина в мелатонин) приходится на период от трех до четырех часов ночи. В этот момент в человеческом организме содержится до 70% мелатонина от всей суточной нормы.
Донорами мелатонина являются овсяница красная, ячмень, рис, кукуруза.
Нехватка солнечного света вследствие укорочения светового дня в осенне — зимний период является причиной недостаточной выработки серотонина в организме человека и, как следствие, к заболеванию сезонной депрессией, классические симптомы которой: тоска, апатия, потеря чувства удовольствия, нарушение мышления, памяти и внимания, вялость, повышение аппетита, влечение к сладкому и мучному, приводящие к увеличению массы тела, дневная сонливость и трудности утреннего пробуждения.
Легче депрессией заболевают лица впечатлительные, тревожные, склонные к самокопанию, чрезмерно требовательные к себе, причем часто такой характер передается по наследству, по материнской линии. У женщин сезонная депрессия (как и мигрень) наблюдается в три раза чаще, чем у мужчин, протекает тяжелее, что связанно с более высоким (в три раза) уровнем серотонина в крови женщин в сравнении с мужчинами.
Известно, что дефицит серотонина способствует алкоголизму (алкоголь временно повышает уровень серотонина в организме, но его долгосрочное употребление ведет к снижению уровня серотонина и потребности в новых дозах спиртного).
В России в конце ХХ века, впервые в мире был открыт ранее неизвестный синдром серотониновой недостаточности, профилактика и лечение которого, по мнению президента Российской академии медицинских наук академика Валентина Покровского, позволяют увеличить продолжительность жизни на 20-30 лет. Благодаря подвижничеству россиских медиков (А.Симоненков, В.Федоров и др.) удалось синтезировать и наладить выпуск препарата серотонина, который без преувеличения можно назвать элексиром жизни.
Оказалось, что этот гормон обеспечивает ритмичное сокращение всей гладкой мускулатуры организма и лишь достаточное его количество делает эти сокращения энергичными и бесперебойными. Кишечник, почки, сосуды и даже мозг работают благодаря сокращениям гладкой мускулатуры.
Последние исследования серотонина показали, что он возвращает силу жизни кровеносным сосудам и практически все сосудистые заболевания, в том числе варикозное расширение вен, после серотонинотерапии исчезают без следа. Качественное исцеление после инфаркта немыслимо без серотонина. Практически все недуги мозга, связанные с недостаточным его кровоснабжением, поддаются лучшему лечению, если наряду с признанной терапией применять этот гормон.
Одним из способов увеличения уровня серотонина в организме человека, особенно при недостатке естественного освещения в осенне-зимний период, является квантовая офтальмотерапия (биоритмическая фотостимуляция сетчатки глаза) при помощи амблиостимулятора «Аист-01ЛК», выпускаемого предприятием «Стимед». Лечебное воздействие основано на стимуляции организма низкоэнергетическим светом в виде определенных импульсов с заданными оптимальными характеристиками. Квантовая офтальмотерапия является эффективным, доступным, неинвазивным, немедикаментозным методом профилактики и лечения различных заболеваний, при правильном применении не дающим осложнений и побочных эффектов.
Source: stimed.net
Источник

