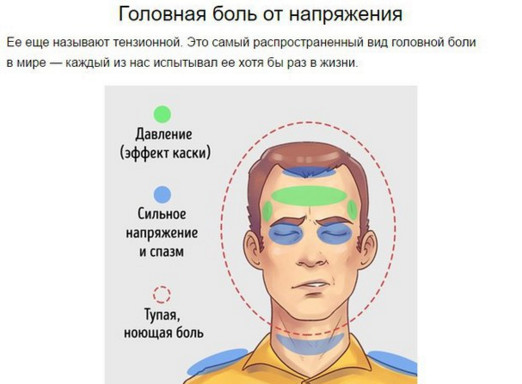
Позиционное пароксизмальное головокружение симптомы


Доброкачественное пароксизмальное позиционное головокружение – это заболевание вестибулярного аппарата, характеризующееся внезапными приступами головокружения. Четыре слова из названия несут в себе основную сущность этой проблемы: «доброкачественное» означает отсутствие последствий и возможность самостоятельного излечения, «пароксизмальное» говорит о приступообразности болезни, «позиционное» свидетельствует о зависимости от положения тела в пространстве, а «головокружение» – главный симптом. Однако за кажущейся простотой скрывается много тонкостей. Обо всем, что касается доброкачественного пароксизмального позиционного головокружения, об основных сведениях и тонкостях этого заболевания вы сможете узнать, ознакомившись с данной статьей.
Вообще головокружение является весьма неспецифичным симптомом. Навскидку можно назвать более 100 заболеваний, которые могут проявлять себя головокружением. Но доброкачественному пароксизмальному позиционному головокружению присущи некоторые клинические особенности, благодаря которым правильный диагноз может быть установлен уже при первичном осмотре врачом.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) считается довольно распространенным заболеванием. Страны Западной Европы выдают следующую статистику: до 8% их населения страдает этим недугом. Страны СНГ, к сожалению, не имеют достоверных статистических данных об этой проблеме, но вряд ли они бы существенно отличались от европейских. До 35% всех случаев вестибулярного головокружения может быть связано именно с ДППГ. Цифры впечатляют, не так ли?
Впервые ДППГ было описано австрийским отоларингологом Робертом Барани в 1921 году у молодой женщины. И с тех пор симптомы ДППГ стали выделять в отдельное заболевание.
Причины и механизм развития ДППГ
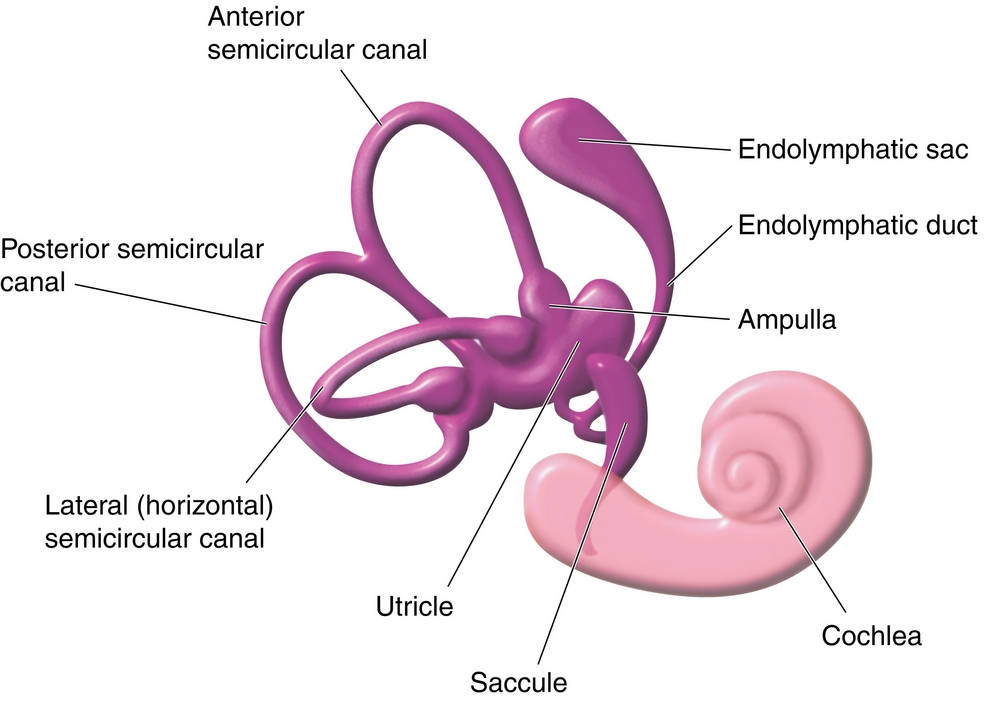
Чтобы понять, почему и как развивается это заболевание, необходимо немного углубиться в строение вестибулярного аппарата.
Основной частью вестибулярного аппарата являются три полукружных канала и два мешочка. Полукружные каналы располагаются почти под прямым углом друг к другу, что позволяет фиксировать движения человека во всех плоскостях. Каналы заполнены жидкостью и имеют расширение – ампулу. В ампуле расположена желатиноподобная субстанция купула, которая имеет тесную связь с рецепторами. Движения купулы вместе с током жидкости внутри полукружных каналов и создают у человека ощущение положения в пространстве. Верхний слой купулы может содержать кристаллы бикарбоната кальция – отолиты. В норме в течение всей жизни отолиты образуются и затем разрушаются при естественном старении организма. Продукты разрушения утилизируются специальными клетками. Такая ситуация соответствует норме.
При некоторых условиях отработанные и устаревшие отолиты не разрушаются и в виде кристаллов плавают в жидкости полукружных каналов. Появление дополнительных предметов в полукружных каналах, естественно, не остается незамеченным. Кристаллы раздражают рецепторный аппарат (в дополнение к нормальным стимулам), вследствие чего и возникает ощущение головокружения. Когда кристаллы оседают в какой-либо зоне под действием силы тяжести (обычно это зона мешочков), то головокружение исчезает. Описанные изменения и являются основным механизмом возникновения ДППГ.
При каких же условиях отолиты не разрушаются, а отправляются в «свободное плавание»? В половине случаев причина остается невыясненной, другая половина возникает при:
- черепно-мозговой травме (вследствие травматического отрыва отолитов);
- вирусном воспалении вестибулярного аппарата (вирусном лабиринтите);
- болезни Меньера;
- хирургических манипуляциях на внутреннем ухе;
- приеме ототоксических антибиотиков гентамицинового ряда, интоксикации алкоголем;
- спазме лабиринтной артерии, осуществляющей кровоснабжение вестибулярного аппарата (например, при мигрени).
Симптомы

ДППГ свойственны специфичные клинические особенности, которые положены в основу диагностики данного заболевания. Итак, ДППГ характеризуется:
- внезапными приступами сильного головокружения, которые возникают только при смене положения тела, то есть в покое головокружение никогда не появляется. Чаще всего приступ провоцирует переход из горизонтального положения в вертикальное после сна, повороты в кровати во сне. Ведущая роль при этом принадлежит смене положения головы, а не туловища;
- головокружение может ощущаться, как перемещение собственного тела в пространстве в любой плоскости, как вращение предметов вокруг, как чувство проваливания или приподнимания, покачивания на волнах;
- длительность приступа головокружения не превышает 60 секунд;
- иногда головокружение может сопровождаться тошнотой, рвотой, замедлением сердечного ритма, диффузной потливостью;
- приступу головокружения сопутствует нистагм – колебательные непроизвольные движения глазных яблок. Нистагм может быть горизонтальным или горизонтально-вращательным. Как только прекращается головокружение, сразу же исчезает и нистагм;
- приступы головокружения всегда одинаковы, никогда не меняют свою «клиническую окраску», не сопровождаются появлением других неврологических симптомов;
- приступы более выражены утром и в первой половине дня. Вероятнее всего, это связано с рассредоточением кристаллов в жидкости полукружных каналов при постоянных движениях головой. Кристаллы разбиваются на более мелкие частички в первую половину дня (двигательная активность значительно выше в период бодрствования, чем в период сна), поэтому во второй половине симптомы практически не возникают. В период сна кристаллы вновь «слипаются», приводя к усилению симптоматики утром;
- при осмотре и тщательном обследовании никогда не обнаруживается других неврологических проблем. Не бывает ни шума в ушах, ни нарушения слуха, ни головной боли – никаких дополнительных жалоб;
- возможно спонтанное улучшение состояния и исчезновение приступов головокружения. Вероятно, это связано с самостоятельным растворением оторвавшихся кристаллов бикарбоната кальция.
ДППГ – это чаще удел людей старше 50 лет. Возможно, к этому времени естественные процессы резорбции кристаллов бикарбоната кальция замедляются, что и служит причиной более частого возникновения заболевания в этом возрасте. Согласно статистическим данным, женский пол страдает ДППГ в 2 раза чаще мужского.
Диагностика
 Уже на этапе расспроса врач может заподозрить причину головокружения.
Уже на этапе расспроса врач может заподозрить причину головокружения.
Клинические особенности ДППГ позволяют вплотную подойти к правильному диагнозу уже на этапе расспроса больного. Уточнение времени возникновения головокружения, провоцирующих факторов, длительности приступов, отсутствия дополнительных жалоб – все это наводит на мысли о ДППГ. Однако необходимо получить и более достоверное подтверждение. С этой целью выполняют специальные пробы, наиболее распространенной и простой из которых является проба Дикса-Холлпайка. Пробу проводят следующим образом.
Больного усаживают на кушетку. Затем поворачивают (не наклоняют!) голову в одну сторону (предположительно, в сторону пораженного уха) на 45°. Врач как бы фиксирует голову в таком положении и быстро укладывает больного на спину, сохраняя угол поворота головы. При этом туловище больного должно располагаться таким образом, чтобы голова немного свешивалась за край кушетки (то есть голова должна быть немного запрокинута назад). Врач наблюдает за глазами пациента (в ожидании нистагма) и одновременно спрашивает об ощущении головокружения. По сути, проба является провокационным тестом на типичный приступ ДППГ, поскольку вызывает смещение кристаллов в полукружных каналах. В случае наличия ДППГ приблизительно через 1-5 секунд от укладывания больного возникает нистагм и типичное головокружение. Затем больного возвращают в положение сидя. Часто при возврате в положение сидя у больного повторно возникает ощущение головокружения и нистагм уже меньшей интенсивности и противоположной направленности. Такую пробу считают положительной и подтверждающей диагноз ДППГ. Если проба отрицательна, то проводят исследование с поворотом головы в другую сторону.
Для того чтобы заметить нистагм во время пробы, рекомендуется использовать специальные очки Френзеля (или Блессинга). Это очки с большой степенью увеличения, позволяющие исключить влияние произвольной фиксации взора больным. С этой же целью может быть использован видеонистагмограф или инфракрасная регистрация движения глаз.
Следует иметь в виду, что при повторном проведении пробы Дикса-Холлпайка выраженность головокружения и нистагма будет меньшей, то есть симптоматика как бы истощается.
Лечение
Современные подходы к лечению ДППГ являются, в основном, немедикаментозными. Всего лишь 20 лет назад было по-другому: основным способом лечения были лекарственные препараты, уменьшающие головокружение. Когда механизм развития заболевания стал известен ученым, поменялся и подход к лечению. Находящиеся в свободном плавании кристаллы с помощью медикаментов невозможно ни растворить, ни обездвижить. Именно поэтому главенствующая роль на сегодня принадлежит немедикаментозным способам. В чем же они заключаются?
Это так называемые позиционные маневры, то есть серии последовательных изменений положения головы и туловища, с помощью которых пытаются загнать кристаллы в такую зону вестибулярного аппарата, откуда они уже не смогут перемещаться (зона мешочков), а значит, не будут провоцировать головокружение. В ходе проведения таких маневров возможно возникновение приступов ДППГ. Часть маневров может быть проведена самостоятельно, другие же можно выполнять только под контролем врача.
Наиболее распространенными и эффективными в настоящее время считаются следующие позиционные маневры:
- маневр Брандта-Дароффа. Он может проводиться без контроля медицинского персонала. Утром, сразу после сна человеку необходимо сесть на кровати, свесив ноги. Затем нужно быстро принять горизонтальное положение на одном боку, слегка согнув ноги. Голову необходимо повернуть на 45° вверх и лежать в таком положении 30 секунд. После – вновь занять положение сидя. Если возникает типичный приступ ДППГ, то в таком положении надо дождаться прекращения головокружения и только потом садиться. Аналогичные действия затем выполняются уже на другом боку. Далее необходимо все повторить 5 раз, то есть 5 раз на одном боку и 5 раз на другом. Если в ходе выполнения маневра головокружение не возникло, то следующий раз маневр выполняется на следующее утро. Если же приступ головокружения все-таки случился, то тогда надо повторить маневр в дневное и вечернее время;
- маневр Семонта. Его проведение требует контроля медицинского персонала, поскольку возможно появление выраженных вегетативных реакций в виде тошноты, рвоты и преходящих нарушений сердечного ритма. Маневр проводится следующим образом: больной садится на кушетку, свесив ноги. Голову поворачивает на 45° в здоровую сторону. Голова фиксируется врачом в таком положении руками и больной укладывается на кушетку на бок на больную сторону (голова, таким образом, оказывается повернутой немного вверх). В таком положении он должен пребывать 1-2 минуты. Затем, сохраняя ту же зафиксированную позицию головы, больной быстро возвращается в исходное положение сидя и сразу же укладывается на другой бок. Поскольку голова не меняла свое положение, то при укладывании на другой бок лицо оказывается повернутым вниз. В такой позиции нужно задержаться еще 1-2 минуты. А потом больной возвращается в исходное положение. Столь резкие перемещения обычно вызывают сильное головокружение и вегетативные реакции у больного, поэтому отношение к данному методу у медиков двоякое: одни находят его слишком агрессивным и предпочитают заменять его более щадящими маневрами, другие, соглашаясь с его тяжестью для пациента, наиболее эффективным (особенно в тяжелых случаях ДППГ);
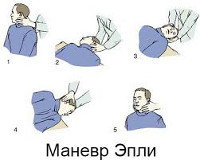
- маневр Эпли. Этот маневр также желательно осуществлять под контролем врача. Пациент усаживается на кушетку и поворачивает голову в больную сторону под углом 45°. Врач фиксирует голову руками в этом положении и укладывает больного на спину с одновременным запрокидыванием головы (как при пробе Дикса-Холлпайка). Выжидают 30-60 секунд, затем поворачивают голову на противоположную сторону к здоровому уху и потом поворачивают туловище на бок. Голова оказывается повернутой ухом вниз. И снова выжидают 30-60 секунд. После чего пациент может занять исходное положение сидя;
- маневр Лемперта. Он похож по технике проведения на маневр Эпли. При этом после поворачивания туловища пациента на бок, а головы здоровым ухом вниз, продолжают вращение туловища. То есть далее больной занимает позицию лежа на животе носом вниз, а потом – на больном боку больным ухом вниз. И в конце маневра больной вновь садится в исходное положение. В результате всех этих движений человек как бы вращается вокруг оси. После маневра Лемперта необходимо ограничить наклоны туловища в процессе жизнедеятельности и в первые сутки спать с приподнятым на 45°-60° изголовьем.
Помимо основных маневров, существуют еще различные их модификации. В целом, при правильном проведении позиционной гимнастики эффект наступает уже через несколько сеансов, то есть необходимо всего несколько дней такой терапии, и ДППГ отступит.
Медикаментозное лечение ДППГ на сегодняшний день заключается в применении:
- вестибулолитических препаратов (Бетагистин, Вестибо, Бетасерк и другие);
- антигистаминных средств (Драмина, таблетки от укачивания);
- вазодилататоров (Циннаризин);
- растительных ноотропов (экстракт Гинкго билоба, Билобил, Танакан);
- противорвотных препаратов (Метоклопрамид, Церукал).
Все эти препараты рекомендуется использовать в остром периоде тяжелых приступов ДППГ (сопровождающихся выраженным головокружением с рвотой). Затем рекомендуется прибегнуть к позиционным маневрам. Некоторые врачи наоборот говорят о неоправданности использования лекарственных средств при ДППГ, мотивируя это угнетением собственных механизмов компенсации вестибулярных нарушений, а также снижением эффекта от позиционных маневров на фоне приема медикаментов. Доказательная медицина пока не дает достоверных данных о применении лекарственных средств при ДППГ.
 В качестве закрепляющей, так сказать, терапии используется комплекс вестибулярных упражнений. Их суть заключается в выполнении ряда движений глазами, головой и туловищем в тех позициях, в которых возникает головокружение. Это приводит к стабилизации вестибулярного аппарата, к усилению его выносливости, улучшению равновесия. В долгосрочной перспективе это приводит к уменьшению интенсивности симптомов ДППГ при рецидиве заболевания.
В качестве закрепляющей, так сказать, терапии используется комплекс вестибулярных упражнений. Их суть заключается в выполнении ряда движений глазами, головой и туловищем в тех позициях, в которых возникает головокружение. Это приводит к стабилизации вестибулярного аппарата, к усилению его выносливости, улучшению равновесия. В долгосрочной перспективе это приводит к уменьшению интенсивности симптомов ДППГ при рецидиве заболевания.
Иногда возможно самопроизвольное исчезновение симптомов ДППГ. Вероятнее всего, эти случаи связаны с самостоятельным попаданием кристаллов в «немую» вестибулярную зону в ходе обычных движений головой либо с их рассасыванием.
В 0,5-2% случаев ДППГ позиционная гимнастика не дает эффекта. В таких случаях возможно хирургическое устранение проблемы. Оперативное лечение может быть проведено различными способами:
- избирательная перерезка вестибулярных нервных волокон;
- пломбировка полукружного канала (тогда кристаллам просто негде «плавать»);
- деструкция вестибулярного аппарата с помощью лазера либо полное удаление его с пораженной стороны.
К хирургическим способам лечения также многие медики относятся двояко. Ведь все-таки это операции с необратимыми последствиями. Восстановить перерезанные нервные волокна или весь вестибулярный аппарат после деструкции и, тем более, удаления просто невозможно.
Как видите, ДППГ – это непредсказуемое заболевание внутреннего уха, приступы которого обычно застают человека врасплох. В связи с внезапным и сильным головокружением, иногда сопровождающимся тошнотой и рвотой, заболевшему человеку становится страшно от возможных причин своего состояния. Поэтому при появлении подобных симптомов необходимо как можно скорее обращаться к врачу, чтобы не пропустить другие более опасные заболевания. Доктор развеет все сомнения относительно возникших симптомов и объяснит, как побороть недуг. ДППГ — безопасное заболевание, если можно так сказать, ведь оно не чревато никакими осложнениями и уж тем более не опасно для жизни. Прогноз для выздоровления почти всегда благоприятный, и в большинстве случаев требуется лишь выполнение позиционных маневров для исчезновения всех неприятных симптомов.
К. м. н. А. Л. Гусева читает доклад на тему «Доброкачественное пароксизмальное позиционное головокружение: особенности диагностики и лечения»:
Клиника профессора Кинзерского, познавательное видео о доброкачественном пароксизмальном позиционном головокружении:
Источник

Пароксизмальное позиционное головокружение — повторные преходящие краткосрочные приступы системного головокружения, провоцируемые изменением положения головы. Связаны с наличием плавающих в эндолимфе или фиксированных на купуле отолитов. Кроме тошноты и иногда рвоты, приступы пароксизмального головокружения не сопровождаются какой-либо другой симптоматикой. Диагноз базируется на жалобах пациента, положительной пробе Дикса–Холлпайка, результатах вращательного теста. Лечение состоит в проведении специальных лечебных методик Эпли или Семонта, выполнении вестибулярной гимнастики.
Общие сведения
Пароксизмальное позиционное головокружение (ППГ) представляет собой доброкачественное приступообразное системное головокружение, продолжительностью от нескольких секунд до 0,5 мин, возникающее при движениях головы, чаще в горизонтальном положении тела. Описано в 1921 г. Робертом Барани. В 1952 г. Дикс и Холлпайк предположили связь заболевания в нарушениями в органе равновесия и предложили к клиническому использованию провокационную диагностическую пробу, которой до сих пор пользуются специалисты в области неврологии и вестибулологии. Поскольку пароксизмальное позиционное головокружение не связано с органическим поражением внутреннего уха, а обусловлено лишь механическим фактором, к его названию зачастую прибавляют «доброкачественное». ППГ чаще встречается у женщин. Заболеваемость составляет около 0,6% населения в год. Люди старше 60-летнего возраста заболевают в 7 раз чаще, чем более молодые. Наиболее подверженный ППГ возрастной период — от 70 до 78 лет.
Пароксизмальное позиционное головокружение
Причины пароксизмального позиционного головокружения
Вестибулярный аппарат образован 3-мя полукружными каналами и 2-мя мешочками. Каналы наполнены эндолимфой и высланы волосковыми клетками — вестибулярными рецепторами, воспринимающими угловые ускорения. Сверху волосковые клетки покрывает отолитова мембрана, на поверхности которой образуются отолиты (отоконии) — кристаллы бикарбоната кальция. В процессе жизнедеятельности организма отработавшие отолиты разрушаются и утилизируются.
При нарушении метаболизма (гиперпродукции или ослабленной утилизации) отоконий, их части свободно плавают в эндолимфе полукружных каналов, наиболее часто скапливаясь в заднем канале. В других случаях отолиты попадают в ампулы (расширения) каналов и прилипают там к купуле, покрывающей рецепторные клетки. Во время движений головы, отоконии перемещаются в эндолимфе каналов или смещают купулу, тем самым раздражающим образом воздействуя на волосковые клетки и вызывая головокружение. После окончания движения отолиты оседают на дно канала (или перестают смещать купулу) и головокружение прекращается. Если отоконии располагаются в просвете каналов, то говорят о каналолитиазе, если они осаждаются на купуле — то о купулолитиазе.
Не смотря на подробно изученный механизм возникновения ППГ, причины образования свободных отоконий в большинстве случаев остаются не ясны. Известно, что у ряда пациентов отолиты образуются вследствие травматического повреждения отолитовой мембраны при черепно-мозговой травме. К этиофакторам, обуславливающим пароксизмальное позиционное головокружение, относят также перенесенный ранее лабиринтит вирусной этиологии, болезнь Меньера, спазм кровоснабжающей лабиринт артерии (при мигрени), хирургические манипуляции на внутреннем ухе, прием ототоксических фармпрепаратов (в первую очередь, антибиотиков гентамицинового ряда). Кроме того, ППГ может выступать в качестве сопутствующей патологии при других заболеваниях.
Симптомы пароксизмального позиционного головокружения
Основу клинической картины составляет транзиторное системное головокружение — ощущение движения предметов в горизонтальной или вертикальной плоскости, как бы вращающихся вокруг тела пациента. Подобный пароксизм головокружения провоцируется движениями головой (поворотами, запрокидыванием). Наиболее часто возникает в положении лежа, при переворачивании в кровати. Поэтому большинство атак ППГ приходится на утреннее время, когда пациенты лежат в кровати после просыпания. Иногда пароксизмы головокружения возникают во сне и приводят к пробуждению больного.
В среднем атака ППГ длится не более 0,5 мин, хотя пациентам этот период представляется более длительным, в своих жалобах они зачастую указывают, что головокружение продолжается несколько минут. Характерно, что приступ не сопровождается шумом в ушах, головной болью, падением слуха (тугоухостью). Возможна тошнота, в отдельных случаях — рвота. В течении нескольких часов после приступа или периодически в промежутках между ними некоторые пациенты отмечают наличие несистемного головокружения — чувства покачивания, неустойчивости, «дурноты». Иногда атаки ППГ имеют единичный характер, но в большинстве случаев в период обострения они возникают несколько раз в неделю или в сутки. Затем следует период ремиссии, при котором пароксизмы головокружения отсутствуют. Он может продолжаться до нескольких лет.
Приступы позиционного головокружения не представляют собой опасности для жизни или здоровья пациента. Исключение составляют случаи, когда пароксизм случается при нахождении человека на большой высоте, подводном погружении или вождении транспортного средства. Кроме того, повторяющиеся атаки могут негативно влиять на психо-эмоциональное состоянии пациента, провоцируя развитие ипохондрии, депрессивного невроза, неврастении.
Диагностика пароксизмального позиционного головокружения
Диагноз ППГ базируется преимущественно на клинических данных. С целью его подтверждения невролог или вестибулолог проводят пробу Дикса–Холлпайка. Изначально пациент сидит, повернув голову на 45 градусов в пораженную сторону и фиксируя взгляд на переносице врача. Затем пациента резко переводят в положение лежа, запрокидывая при этом его голову на 30 градусов. По прошествии латентного периода (1-5 секунд) возникает системное головокружение, сопровождающееся ротаторным нистагмом. Для регистрации последнего необходима видеоокулография или электронистагмография, поскольку периферический нистагм подавляется при фиксации взора и визуально может быть не зафиксирован. После исчезновения нистагма пациента возвращают в положение сидя, что сопровождается легким головокружением и ротаторным нистагмом, направленным в обратную сторону по отношению к ранее вызванному.
Провокационную пробу выполняют с 2-х сторон. Двусторонняя положительная проба Дикса–Холлпайка, как правило, встречается при ППГ травматического генеза. Если в ходе пробы отсутствовало как головокружение, так и нистагм, она считается отрицательной. Если отмечалось головокружение без нистагма, то проба считается положительной, диагностируется т. н. «субъективное ППГ». После неоднократного повторения пробы нистагм истощается, головокружение не возникает, поскольку в результате повторных движений отолиты рассеиваются по полукружному каналу и не формируют скопление, способное воздействовать на рецепторный аппарат.
Дополнительной диагностической пробой выступает вращательный тест, который проводится в положении лежа с запрокинутой на 30 градусов головой. При положительной пробе после резкого поворота головы спустя латентный интервал возникает горизонтальный нистагм, который хорошо регистрируется при визуальном наблюдении. По направлению нистагма можно отличить каналолитиаз от купулолитиаза и диагностировать какой именно полукружный канал поражен.
Дифференциальную диагностику ППГ необходимо проводить с позиционным головокружением при артериальной гипотонии, синдроме позвоночной артерии, синдроме Барре–Льеу, болезни Меньера, вестибулярном нейроните, фистуле лабиринта, заболеваниях ЦНС (рассеянном склерозе, новообразованиях задней черепной ямки). Основу дифдиагноза составляет отсутствие наряду с позиционным головокружением других, характерных для этих заболеваний, симптомов (тугоухости, «потемнения» в глазах, болей в шее, головных болей, ушного шума, неврологических нарушений и т. п.).
Лечение пароксизмального позиционного головокружения
Большинству пациентов рекомендована консервативная терапия, которая зависит от вида ППГ. Так, при купулолитиазе применяют вестибулярную гимнастику Семонта, а при каналолитиазе — специальные лечебные методики, направленные на изменение расположения отоконий. При остаточной и легкой симптоматике рекомендованы упражнения для тренировки вестибулярного аппарата. Фармакотерапия может иметь смысл в периоды обострения. Ее основу составляют такие препараты как циннаризин, гинкго билоба, бетагистин, флунаризин. Однако медикаментозная терапия может служить лишь дополнением к лечению специальными методиками. Следует сказать, что некоторые авторы высказывают большие сомнения в отношении ее целесообразности.
К наиболее распространенным лечебным методикам относится прием Эпли, заключающийся в последовательной фиксации головы в 5-ти различных положениях. Прием позволяет переместить отолиты из канала в овальный мешочек лабиринта, что приводит к купированию симптомов ППГ у 85-95% пациентов. При приеме Семонта пациента из положения сидя с повернутой в здоровую сторону головой переводят в положения лежа на пораженной стороне, а затем, не изменяя поворота головы, через положение сидя в положение лежа на здоровой стороне. Такая быстрая смена положения головы позволяет освободить купулу от осевших на нее отолитов.
В тяжелых случаях с частыми атаками позиционного головокружения, не купирующегося применением методик Эпли и Семонта, рассматривается вопрос хирургического лечения. Операционное вмешательство может состоять в пломбировании пораженного полукружного канала, избирательном пересечении отдельных вестибулярных волокон, лазеродеструкции лабиринта.
Источник