Головокружение и снижение слуха

Исследование слуха при головокружении. Головокружение и тугоухость
Клиническое исследование слуха следует проводить у всех пациентов с головокружением. Необходимо выяснить, нет ли у пациента снижения слуха или шума в ушах. Вероятность положительного ответа выше при односторонних нарушениях, при этом необходимо осмотреть наружный слуховой проход пациента с помощью отоскопа, чтобы удостовериться, что снижение слуха не связано с серной пробкой.
Проверяют остроту слуха справа и слева. В качестве источников звука можно использовать наручные часы (тиканье), шепотную речь или шум трения двух пальцев. В последнем случае врач постепенно приближает к уху пациента свою вытянутую руку, потирая при этом большой и указательный пальцы. Сравнивают расстояние, на котором пациент сообщает о том, что слышит трение пальцев, для правого и левого уха.
При обнаружении снижения слуха (одно- или двустороннего) следует попытаться дифференцировать кондуктивную и нейросенсорную тугоухость. Первая связана с патологией наружного или среднего уха, вторая — с поражением улитки или VIII пары ЧН (повреждение ствола мозга редко приводит к одностороннему снижению слуха). С этой целью проводят пробы с камертоном (следует учитывать, что низкочастотные камертоны на 64 или 128 Гц, обычно применяемые для исследования вибрационной чувствительности, мало подходят для этой цели, так как при их применении результаты не всегда достоверны).

При пробе Ринне помещают ножку вибрирующего камертона на сосцевидный отросток (исследование костной проводимости), затем подносят его к наружному слуховому проходу (исследование воздушной проводимости). Выясняют у пациента, в каком случае звук громче. В норме воздушная проводимость лучше (положительная проба Ринне), аналогичные результаты получают и при нейросенсорной тугоухости.
Преобладание костной проводимости (отрицательная проба Ринне) свидетельствует о снижении слуха по кондуктивному типу. Важно помнить, что при выраженной односторонней нейросенсорной тугоухости результаты пробы Ринне могут бытьложноотрицательными: при прикладывании камертона к сосцевидному отростку звук будет восприниматься противоположным лучше слышащим ухом.
При пробе Вебера ножку звучащего камертона помещают на середину теменной области головы. Пациента спрашивают, ощущается ли звук посередине головы или он смещается в одну из сторон. Латерализация звука в хуже слышащее ухо свидетельствует о кондуктивной тугоухости. При выраженной односторонней нейросенсорной тугоухости пациент сообщает, что слышит звук только в здоровом ухе.
При выявлении у пациента с головокружением снижения слуха, особенно одностороннего, необходимо проведение стандартных аудиологических тестов.
Головокружение может сочетаться с кондуктивной тугоухостью, например, в некоторых случаях отосклероза или при деструктивных процессах в среднем ухе (например, при холестеатоме). Тем не менее существенно чаще при головокружении выявляют нейросенсорную тугоухость. Подобное сочетание возможно при приеме ототоксичных лекарственных препаратов, гидропсе лабиринта (например, при болезни Меньера), сосудистых, воспалительных и опухолевых поражениях лабиринта или VIII пары ЧН.
— Читайте далее «Измерение ортостатического артериального давления при головокружении. Головокружение и ортостатическая гипотензия»
Оглавление темы «Обследование при головокружении»:
- Исследование слуха при головокружении. Головокружение и тугоухость
- Измерение ортостатического артериального давления при головокружении. Головокружение и ортостатическая гипотензия
- Тональная пороговая аудиометрия при головокружении. Головокружение и нейросенсорная тугоухость
- Калорические пробы при головокружении. Тест Фитцжеральда и Холлпайка
- Электронистагмография, электроокулография при головокружении. Головокружение и регистрация нистагма
- Дифференциация периферических и центральных вестибулярных расстройств при головокружении
- Показания для МРТ головного мозга при головокружении. Головокружение и характерные изменения на МРТ
- Невринома слухового нерва при головокружении. Диагностика нервиномы слухового нерва
- Болезни сопровождающиеся резким системным головокружением. Причины единичных головокружений
- Вестибулярный неврит как причина головокружения. Клиника, механизмы развития вестибулярного неврита
Источник
Болезнь Меньера – это заболевание, связанное с повышением количества жидкости (эндолимфы) во внутреннем ухе.

Автор:
Обновлено 15.08.2019 14:22
Дополнено о причинах развития болезни Меньера.
Болезнь Меньера
– это болезнь, связанная с повышением количества жидкости (эндолимфы) во внутреннем ухе. Впервые комплекс симптомов, описанных в 1861 году французским врачом Проспером Меньером, в дальнейшем получил название болезни Меньера.
Анатомия внутреннего уха
Внутреннее ухо расположено внутри каналов и полостей височной кости, которые называются костным лабиринтом. Внутри костного лабиринта находится повторяющий его контуры и размеры перепончатый лабиринт.
Пространство между перепончатым и костным лабиринтом заполнено жидкостью – перилимфой, которая по своему составу близка к спинномозговой жидкости. Пространство внутри перепончатого лабиринта заполнено эндолимфой, и оно полностью изолировано его стенками.
Выделяют три различные по строению и функциям части внутреннего уха – преддверие, улитка и полукружные каналы. Улитка — орган звуковосприятия. Именно в ней расположены чувствительные волосковые клетки, которые дают начало слуховому нерву. Преддверие и полукружные каналы – орган равновесия.
С чем связано появление симптомов болезни Меньера
Появление симптомов связано с увеличением количества эндолимфы. Эндолимфа, увеличиваясь в объёме, растягивает стенки перепончатого лабиринта. Такое состояние называется эндолимфатический гидропс или водянка лабиринта. Поскольку перепончатый лабиринт имеет множество чувствительных рецепторных зон во всех трех отделах, то их раздражение приводит к появлению симптомов заболевания.
Болезнь Меньера в настоящее время не изучена полностью, поэтому есть несколько теорий, откуда берется избыточное количество эндолимфы:
- проникновение жидкости из плазмы крови через сосудистую стенку капилляров;
- проникновение жидкости из перилимфы через стенку перепончатого лабиринта;
- нарушение механизма продукции и абсорбции (всасывания) эндолимфы;
- накопление в эндолимфе ионов и веществ с большим молекулярным весом, что приводит к увеличению осмотического давления;
- недостаточность объема перилимфы.
Причины развития болезни Меньера
Патофизиология болезни Меньера изучена недостаточно хорошо и в настоящее время нет ни одной теории, которая полностью объясняла бы ее происхождение. Но клинически можно выделить факторы, способствующие развитию болезни или провоцирующие ее приступы. К таким факторам можно отнести: вирусные инфекции, аутоиммунные процессы, психо-эмоциональный стресс, аллергические реакции, травмы, эндокринные заболевания.
Симптомы
Для болезни Меньера характерно появление приступов со следующими симптомами:
- головокружение;
- шум в ушах;
- снижение слуха.
Это обязательная триада. При отсутствии одного из симптомов нужна тщательная дифференциальная диагностика, так как и головокружение, и шум в ушах, и снижение слуха встречаются при множестве других заболеваний. В большинстве случаев шум в ушах и снижение слуха одностороннее, то есть патологический процесс происходит только в одном ухе.
Головокружение достаточно интенсивное, проявляется в виде вращения тела или окружающих предметов, такой вид головокружения называется системным. Часто в момент приступа бывает тошнота и рвота. Несистемное головокружение (пошатывание при ходьбе, потемнение в глазах, мелькание «мушек» перед глазами) не характерно для типичной картины болезни Меньера и может быть только в конечной ее стадии.
Также в момент приступа может быть ощущение полноты, распирания, заложенности в пораженном ухе.
Приступов может быть разное количество – от одного раза за несколько месяцев до ежедневных, что определяет тяжесть заболевания.
Клинически выделяют стадии болезни:
- 1 стадия (начальная). Приступы головокружения возникают внезапно или после стресса. Перед приступом могут быть предвестники, например, заложенность в больном ухе. Во время приступа появляется шум в ухе, снижается слух, после завершения приступа слух в течение нескольких дней восстанавливается до нормальных значений. Вне приступов самочувствие хорошее, шума в ушах нет.
- 2 стадия (выраженных клинических проявлений). Приступы головокружения учащаются и усиливаются, сопровождаются тошнотой и рвотой. Шум в ушах присутствует и вне приступов. Слух также стойко снижается. Могут быть постоянные давящие головные боли, ощущение заложенности, распирания в больном ухе.
- 3 стадия (конечная). В этой стадии при обследовании не выявляется типичных признаков водянки лабиринта. Происходит необратимая гибель рецепторных клеток как слухового, так и вестибулярного отдела внутреннего уха. Поэтому приступы головокружения ослабевают — становятся более редкими и менее выраженными, несистемного характера – шаткость походки, покачивание при ходьбе. Слух на больном ухе снижен значительно и стойко.
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии.
Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
Какие еще заболевания могут напоминать болезнь Меньера
Шум в ушах, головокружение и снижение слуха не являются исключительными симптомами болезни Меньера, поэтому необходимо именно комплексное обследование пациента с использованием вышеперечисленных методик для исключения других патологий с похожими проявлениями: острое нарушение мозгового кровообращения, вертебро-базиллярная недостаточность, доброкачественное пароксизмальное позиционное головокружение, опухоли головного мозга, травмы черепа, фистула лабиринта, воспаление вестибулярного нерва, рассеянный склероз, гнойные осложнения острого или хронического среднего отита, психогенное головокружение.
Консервативное лечение
Медикаментозное лечение болезни Меньера проводится как для купирования приступов, так и для их предупреждения. В момент приступа для облегчения головокружения применяют раствор атропина или платифиллина внутримышечно, вестибулярные блокаторы центрального действия и седативные средства. В межприступный период назначают мочегонные препараты, препараты, улучшающие микроциркуляцию внутреннего уха, бетагистин.
Хирургическое лечение
Существует методика дренирования эндолимфатического мешка, то есть создание искусственного оттока эндолимфы для уменьшения давления во внутреннем ухе.
При высокой степени тугоухости, выраженной в тяжелых приступах головокружения и неэффективности других видов лечения, проводят хирургическое разрушение лабиринта — лабиринтотомию. В результате такой операции утрачивается слух на оперированном ухе, но прекращаются приступы головокружения.
Источник
Тональная пороговая аудиометрия при головокружении. Головокружение и нейросенсорная тугоухость
Если причину головокружения у пациента не удалось выяснить или предположить при анализе данные анамнеза и клинического обследования, маловероятно, что дополнительные методы помогут поставить диагноз.
В то же время их результаты могут предоставить доказательства за или против предполагаемого диагноза. В этом разделе разбираются основные дополнительные методы исследования, их физиологические основы, диагностические возможности и показания к проведению. Тесты перечислены в порядке их значимости и доступности.
Существует множество других аудиометрических и вестибулярных тестов, но здесь они не описаны, так как, во-первых, предназначаются для узких специалистов (отоневрологов), а во-вторых, большинство из них малодоступны. Дополнительные источники информации об этих методах можно найти в списке рекомендуемой литературы.
Тональная пороговая аудиометрия при головокружении
Тональная пороговая аудиометрия показана всем пациентам с головокружением, которые жалуются на шум, снижение слуха или ощущение давления в ушах. С учетом высокой распространенности в популяции старческой тугоухости и дисфункции евстахиевой трубы, обусловливающих большинство слуховых нарушений, эти симптомы представляются более значимыми, если они возникают с одной стороны.
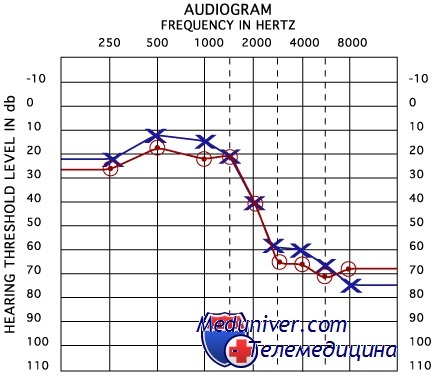
Тональная пороговая аудиометрия оценивает пороги восприятия звуков разных частот как при воздушной, так и при костной проводимости, что позволяет дифференцировать кондуктивную и нейросенсорную тугоухость.
Сочетание головокружения и нейросенсорной тугоухости типично для болезни Меньера, воспалительных, неопластических или сосудистых поражений лабиринта или VIII пары ЧН.
При болезни Меньера, по крайней мере в начальной стадии, преобладает снижение слуха на низкие частоты. Как и при других лабиринтных расстройствах, выявляют феномен ускорения нарастания громкости в плохо слышащем ухе (сужение промежутка между порогом восприятия и порогом дискомфорта). Порог дискомфорта можно измерить субъективно, подавая пациенту с помощью аудиометра громкие звуки, или объективно, измеряя пороги стапедиального рефлекса.
Мы не будет подробно описывать слуховые вызванные потенциалы ствола головного мозга. Исследование разрабатывалось преимущественно с целью диагностики неврином слухового нерва и демиелинизирующих поражений, однако в силу широкого распространения и доступности методов нейровизуализации его значение в этой области в настоящее время ограничено.
Любому пациенту с односторонней или явно асимметричной нейросенсорной тугоухостью следует провести МРТ с особым акцентом на визуализацию мостомозжечкового угла для исключения объемных процессов в этой области. Тем не менее слуховые вызванные потенциалы ствола головного мозга сохраняют свое значение как скрининговый метод, поскольку, если они не нарушены, вероятность невриномы слухового нерва очень низкая.
— Читайте далее «Калорические пробы при головокружении. Тест Фитцжеральда и Холлпайка»
Оглавление темы «Обследование при головокружении»:
- Исследование слуха при головокружении. Головокружение и тугоухость
- Измерение ортостатического артериального давления при головокружении. Головокружение и ортостатическая гипотензия
- Тональная пороговая аудиометрия при головокружении. Головокружение и нейросенсорная тугоухость
- Калорические пробы при головокружении. Тест Фитцжеральда и Холлпайка
- Электронистагмография, электроокулография при головокружении. Головокружение и регистрация нистагма
- Дифференциация периферических и центральных вестибулярных расстройств при головокружении
- Показания для МРТ головного мозга при головокружении. Головокружение и характерные изменения на МРТ
- Невринома слухового нерва при головокружении. Диагностика нервиномы слухового нерва
- Болезни сопровождающиеся резким системным головокружением. Причины единичных головокружений
- Вестибулярный неврит как причина головокружения. Клиника, механизмы развития вестибулярного неврита
Источник
Слух – один из органов чувств, который обеспечивает нормальное качество жизни человека. При его поражении человек не может полноценно воспринимать звуки окружающего мира: речь, музыку, индустриальный шум и так далее. В 73% случаев нарушения слуха обусловлены нейросенсорной тугоухостью. При этом состоянии повреждается один из участков слухового нерва, часто необратимо.
До настоящего времени сохраняется «путаница» с обозначением диагноза. В интернете, врачебных заключениях и старых монографиях можно встретить следующие термины: кохлеарный неврит, неврит/невропатия слухового нерва, перцептивная тугоухость. Все это устаревшие понятия, которые потеряли свою актуальность в 1992 году вместе с выходом 10-го издания Международной классификации патологий (МКБ-10). Этими рекомендациями предложено обобщающее понятие – «нейросенсорная тугоухость».
Анатомические особенности слухового нерва
Слуховой нерв – это VIII черепно-мозговая пара. Его путь не имеет клинического значения при этом заболевании, так как уровень поражения не влияет на симптомы неврита слухового нерва. Они возникают при поражении любого участка от рецепторов, которые расположены в волосковых клетках внутреннего уха, до ствола мозга (точнее – его мостовой части).
Важные особенности, которые отражаются на симптомах нейросенсорной тугоухости следующие:
- Волокна ствола слухового нерва распределяются неоднородно. На периферии (по краю ствола) расположен путь проведения низких звуков. Ближе к центру находятся волокна, проводящие более высокие тоны. Поэтому в первую очередь, при этой патологии страдает восприятие низких звуков;
- Из-за того, что вестибулярная часть VIII-ой пары идет вместе со слуховой, нередко у пациентов возникают: нарушения равновесия, головокружение, тошнота и другие признаки поражения этих волокон;
- Так как проведение звуков не страдает при нейросенсорной тугоухости, а ствол нерва поражается постепенно, полная глухота (анакузия) редко возникает в начальном периоде болезни;
- Возможно развитие атрофии (нарушения питания) нервного ствола, из-за его длительного сдавления (отеком, новообразованием и так далее). В этом случае, нарушения слуха становятся необратимыми.
Учитывая то, что при нейросенсорной тугоухости поражается исключительно ствол нерва (до его входа в мозг), поражения чаще возникают на одной стороне (в одном ухе). Однако возможно развитие двустороннего процесса.
Классификация
В национальных рекомендациях отоларингологов, предлагается классифицировать нейросенсорную тугоухость по трем критериям: локализации поражения, темпах развития и степени «глухоты». Также болезнь делят на приобретенную и врожденную, однако последняя встречается крайне редко. Например, при врожденном сифилисе, отосклерозе, прогрессирующей тугоухости при поражении лабиринта.
В зависимости от расположения патологического процесса выделяют: 
- Одностороннее (право- и левостороннее);
- Двустороннее:
- Симметричное – нарушение звуковосприятия одинаковое с двух сторон;
- Ассиметричное – функция слуха изменена по разному справа и слева.
Чаще всего встречается односторонняя тугоухость, так как для развития поражения с двух сторон требуется какой-то общий патологический фактор.
Существуют следующие варианты темпов развития «глухоты»:
| Вид нейросенсорной тугоухости | Срок развития симптомов | Сколько сохраняются симптомы? |
| Внезапная | 12 часов | До нескольких недель (2-3) |
| Острая | В течение 3-х суток | Не более 4-5 недель |
| Подострая | Несколько недель (1-3) | От 4-х недель до 3-х месяцев |
| Хроническая | Более 3-х месяцев (возможны необратимые изменения) |
Вид развития глухоты зависит от степени повреждения слухового нерва. Если развивается его атрофия, как правило, болезнь приобретает хроническое течение.
Степени нейросенсорной тугоухости
Степень нейросенсорной тугоухости определяется порогом слышимости больного (какой громкости звук человек не слышит). Выделяют пять вариантов:
| Степень тугоухости | Порог слышимости в децибелах (дБ) | Пример шума, соответствующего порогу |
| 1-я | 25-39 |
|
| 2-я | 40-54 |
|
| 3-я | 55-69 |
|
| 4-я | 70-89 | Пациент может различить громкую речь, произнесенную вплотную к уху. |
| Анакузия (полная глухота) | более 90 | Больной не слышит звуков любой громкости |
Это наиболее распространенная классификация, одобренная ВОЗ. Степень нейросенсорной тугоухости обязательно должна быть определена в соответствии с ней.
Причины
При нейросенсорной тугоухости всегда имеют место следующие негативные факторы:
- нарушение микроциркуляции (питания) слуховых рецепторов, из-за чего снижается их звуковоспринимающая функция;
- сдавление волокон нерва окружающими тканями (отеком, опухолью, как последствие травмы и так далее), что приводит к нарушению передачи импульса от рецепторов в мозг.
Эти состояния могут развиваться по следующим причинам:
| Группа факторов | Как влияет на слуховой нерв? | Примеры |
| Последствие инфекций (преимущественно вирусных) | Определенные виды вирусов и микроорганизмов обладают тропизмом (склонностью к поражению) к нервной ткани, особенно черепных нервов. Повреждая их клетки, инфекционные агенты часто вызывают необратимые изменения в функции слуха. |
|
| Сосудистые болезни (чаще – хронические) | В первую очередь, происходит нарушение питания рецепторов слуха, из-за чего их функция постепенно снижается, а затем необратимоутрачивается. Также имеет место нарушение микроциркуляции в стволе самого нерва. |
|
| Заболевания позвоночного столба |
| |
| Травматические агенты | Как правило, происходит повреждение рецепторов слухового нерва при травматических агентах. Однако при значительном ударе в височную область (точнее в область сосцевидного отростка) может травмироваться сам ствол нерва. |
|
| Химические агенты | Тропизм к нервной ткани часто приводит к поражению VIII пары и нейросенсорной тугоухости. |
|
| Лучевые агенты (крайне редко) | Радиоактивное излучение может повреждать любую ткань организма, однако нервы страдают значительно меньше других. Поэтому этот фактор встречается крайне редко. |
|
| Идиопатический процесс | Чаще отмечаются повреждения слухового нерва из-за сосудистых нарушений. Однако достоверно механизм неясен. | Достоверная причина неизвестна |
Клиническая картина не зависит от причины развития нейросенсорной тугоухости (исключение – цереброспинальный менингит), поэтому ее учитывают только при диагностике болезни.
Симптомы
Наиболее значимой жалобой больных является снижение слуха. Нейросенсорная тугоухость может проявляться только на одном ухе или сразу с двух сторон (см. почему плохо слышит одно ухо). Как видно из классификации, она может быть различной степени: от невозможности услышать шепотную речь до анакузии. В первую очередь, страдает восприятие низких звуков (басовой речи, низких тонов в музыке и так далее). В дальнейшем присоединяется плохая слышимость высокочастотного звука.
- Шум в ушах — у 92%, снижение звуковоспринимающей способности сопровождается постоянным навязчивым шумом с одной/двух сторон (см. шум в голове). Он может иметь различный тембр, часто шум смешанной тональности (высокие и низкие звуки переходят друг в друга).
- Боль в ушах не характерна для нейросенсорной тугоухости (только в момент получения травмы).
Так как вместе со слуховыми волокнами проходят вестибулярные, у больных нередко наблюдаются следующие симптомы:
- Постоянное головокружение, которое усиливается при движении;
- Неустойчивость походки;
- Нарушение координации (невозможность выполнения точных движений);
- Постоянная тошнота, периодическая рвота.
Возможно присоединение других признаков болезни, в зависимости от причины развития тугоухости.
Диагностика
Нарушение звуковосприятия – это одна из социально-значимых проблем. Поэтому при подозрении на нейросенсорную тугоухость больного необходимо госпитализировать в ЛОР-отделение больницы, если есть такая возможность. Для того чтобы предположить это заболевание достаточно:
- Жалоб пациента на вышеперечисленные симптомы;
- Наличие в анамнезе возможных причин, которые могли привести к болезни.
После госпитализации проводится дополнительная диагностика, для подтверждения и уточнения диагноза.
Речевое исследование слуха
Элементарный тест, который не требует какого-либо оборудования. В первую очередь, исследуют слышимость шепотной речи. Проводится по следующему алгоритму:
- Расстояние между врачом и пациентом должно быть 6-ть метров. Больной должен быть обращен ухом к доктору, одновременно закрыв другое слуховое отверстие;
- Врач произносит слова преимущественно с низкими звуками (нора, море, окно и так далее), затем с высокими (чаща, заяц, щи);
- Если больной не может расслышать низкие/высокие звуки – расстояние сокращается на 1 метр.
Норма: низкие звуки шепотной речи должны ясно различаться больным с расстояния 6-ти метров, высокие – 20-ти.
При необходимости, аналогичное исследование проводят с использованием разговорной речи.
Исследование камертоном
Первый и наиболее простой метод инструментальной диагностики функции слуха. С помощью низкочастотного и высокочастного камертонов определяют тип нарушения (невозможность проведения звуков или нейросенсорная тугоухость).
Что такое камертон? Это специальный инструмент, который издает звук определенной частоты. Он состоит из ножки (за которую держит доктор) и браншей (при ударе по ним возникает звук). В медицине применяют два вида камертонов: С128(низкочастотный) и С2048(высокочастотный).
Для диагностики нейросенсорной тугоухости имеют значение следующие тесты:
| Название теста | Как проводят? | Нормальный результат | Результат при нейросенсорной тугоухости |
| Ринне |
| Положительный | Положительный (отрицательный при нарушении проведения звука) |
| Вебера | Камертон ударяют по браншам и ставят посередине головы (между ушами). | Больной слышит звук посередине головы или одинаково с двух сторон | Звук сильнее слышно в здоровом ухе |
Определение у пациентов признаков нейросенсорной тугоухости позволяет с уверенностью предполагать ее наличие. Однако, для постановки окончательного диагноза необходимо проведение аудиометрии.
Аудиометрия
Это обследование проводится с помощью специального генератора звуков определенной частоты – аудиометра. Существует несколько методик его использования. Традиционно для диагностики нейросенсорной тугоухости применяется пороговая аудиометрия.
Это метод определения порога слышимости в децибелах (одна из функций аудиометра), костной и воздушной проводимости. После получения результатов прибор автоматически выстраивает кривую больного, которая отражает функцию его слуха. В норме она горизонтальная. При нейросенсорной тугоухости линия становится наклонной, воздушная и костная проводимость снижается идентично.
Для уточнения звуковоспринимающей функции, есть дополнительные современные методики аудиометрии:
| Метод аудиометрии | Что показывает? | Норма | Результат при нейросенсорной тугоухости |
| Тональная надпороговая аудиометрия | Наличие поражений рецепторов слухового нерва. Определяется дифференциальный порог интенсивности звука у больного (ДПИЗ). | Дифференциальный порог интенсивности звука 0,8-1 дБ | Дифференциальный порог интенсивности звука менее 0,6-0,7 дБ |
| Слуховая чувствительность к ультразвуку | Наличие поражений ствола слухового нерва или ствола мозга. Определяется чувствительность человека к ультразвуку. | Человек воспринимает ультразвук до 20 кГц | Повышается порог чувствительности |
| Речевая аудиометрия | Возможность общаться больного в социуме. Определяется его способность к пониманию чужой речи. | 100% понимание речи. | Любое понижение способности к распознаванию слов. |
Вышеописанные методики используются для уточнения состояния больного, они редко применяются в клинической практике.
В национальных рекомендациях также показано проведение томографии (КТ) височной области, чтобы исключить наличие опухолей, и УЗИ сосудов вертебробазилярного бассейна.
Лечение
Врачебная тактика существенно отличается, в зависимости от формы нейросенсорной тугоухости, поэтому их лечение рассматривают отдельно. Неизменным остается одно – раннее обращение больного (при появлении первых симптомов) значительно улучшает прогноз патологии.
Лечение внезапной /острой формы
Если есть подозрение на острый неврит слухового нерва, следует немедленно поместить пациента в ЛОР/неврологическое отделение стационара. Больному показан «охранительный» слуховой режим, который исключает любые громкие звуки (громкую речь, музыку, шумы окружающей обстановки и так далее).
Стандартами врачебной помощи (МЭС) рекомендованы следующие медикаментозные препараты:
- Гормоны-глюкортикостероиды внутривенно (Дексаметазон). Как правило, назначается на 7-8 дней, с постепенным снижением дозы;
- Препараты для улучшения кровообращения, в том числе в нервной ткани (Пентоксифиллин/Винпоцетин). Рекомендованная схема назначения: внутривенно в течение 8-10 дней;
- Антиоксиданты (витамины группы С, Е; Сукцинат этилметилгидроксипиридина).
Если после госпитального лечения сохраняется необходимость в препаратах, их назначают на дальнейший прием, но в виде таблетированных форм.
Лечение подострой /хронической формы
При этих формах патология приобретает стабильное или медленно-прогрессирующее течение. Для того чтобы замедлить снижение звуковоспринимающей функции больному показаны следующее мероприятия:
- «Охранительный» слуховой режим;
- Лечение других сопутствующих болезней, которые могли привести к развитию нейросенсорной тугоухости;
- Поддерживающая лечебная схема, аналогичная таковой при лечении нейросенсорной тугоухости острой формы. В среднем, 2 раза в год.
Помимо этого, следует должное внимание уделять адаптации пациента в обществе с помощью специализированной медицинской аппаратуры.
Методы реабилитации больных
В настоящее время, разработаны эффективные методики для адаптации пациентов с хронической нейросенсорной тугоухостью. К сожалению, большинство из них предполагают хирургическое вмешательство, и тол?



